Une série de cinq articles majeurs parus à l’été 2003 dans le Lancet souligne le scandale et le défi que représente, au début du xxie siècle, la mort, chaque année, de plus de dix millions d’enfants de moins de cinq ans. Les progrès observés ces dernières décennies l’ont été surtout dans les pays riches, et la baisse de cette mortalité, souhaitée par l’OMS en 1990, est loin d’avoir été atteinte selon le dernier rapport paru en 2002 [ 1]. Ces cinq articles ont été rédigés chacun par un groupe d’auteurs différents, les experts étant d’origines variées (OMS, UNICEF, banque mondiale, diverses ONG, spécialistes de grands instituts et responsables locaux de politique de santé). Trois points émergent avec insistance [ 2] : (1) l’importance du problème, qui justifie une approche intégrée tenant compte de causes sous-jacentes telles que les carences nutritionnelles ; (2) l’importance et la difficulté d’offrir une couverture sanitaire aux populations les plus défavorisées ; (3) la nécessité absolue de données épidémiologiques précises, permettant de définir partout une politique de santé spécifique impliquant des autorités locales. On peut, dans ces conditions se référer à la démarche suivie par les auteurs.
Un premier article propose une analyse épidémiologique des décès chiffrés par l’OMS. Quelles causes ? Quelles populations [ 3] ? L’analyse des données révèle que, sur 10,8 millions de décès, 41 % surviennent en Afrique subsaharienne et 34 % en Asie du Sud. Dit autrement, 42 pays concentrent à eux seuls 90 % des décès d’enfants. Un tableau détaillé révèle cependant des différences. Si l’on considère le nombre absolu de décès, les pays asiatiques, Inde, Chine, Pakistan… sont dans le peloton de tête. Mais si l’on considère le taux de mortalité pour 1 000 naissances, ce sont les pays de l’Afrique subsaharienne, Sierra Leone en tête (316 ‰), qui ont la palme, talonnés par l’Afghanistan (257 ‰), alors que, dans le sous-continent indien, les taux varient entre 18,8 ‰ au Kerala et 137,6 ‰ au Madhya Pradesh. L’étude épidémiologique montre enfin que la majorité des décès survient dans des zones rurales et dans les bidonvilles (slums) des grandes villes. Eau polluée, absence de conditions sanitaires minimales, naissances trop rapprochées et alimentation inadéquate ou défaut d’allaitement maternel sont autant de facteurs aggravants qui interfèrent évidemment avec la cause directe du décès, qu’elle soit infectieuse ou accidentelle. Ces intrications font apparaître les classifications, dont celle de l’OMS, trop simplificatrices, les maladies pouvant être concomitantes ou survenir séquentiellement : on sait que la rougeole se complique de pneumonie et de diarrhée, que le sida accroît la susceptibilité à d’autres infections, que l’hypotrophie facilite les maladies infectieuses, de même qu’un déficit en vitamine A ou en zinc. Sauf dans quelques-uns des pays étudiés, les bilans épidémiologiques sont souvent incomplets en ce qui concerne les catégories les plus démunies.
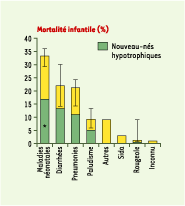
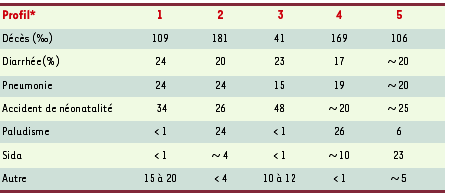
Parmi les 10,8 millions de décès recensés, 3,9 (33 %) surviennent dans le premier mois de vie. Cette proportion varie selon les pays entre 20 et 60 %, de façon inversement proportionnelle au taux de mortalité global. Une évaluation approximative, et incomplète, attribue 24 % des décès à une étiologie infectieuse, 29 % à une asphyxie, 24 % à la prématurité, 7 % au tétanos. Les autres causes immédiates sont la diarrhée, une pneumonie, le paludisme, la rougeole même non compliquée, 10 % enfin de causes variées ou non déterminées. Quelle que soit la cause du décès, l’hypotrophie en majore l’incidence de façon considérable (Figure 1). Tenant compte de la variabilité observée, les auteurs ont tenté une typologie basée sur les cinq causes majeures de décès, observant ainsi des regroupements géographiques, et ont défini cinq profils épidémiologiques ; les taux de décès sont assez voisins lorsqu’il s’agit de diarrhée ou pneumonie, mais extrêmement variables lorsque le paludisme, le sida ou les accidents de la périnatalité sont en cause (Tableau I). Cette variabilité démontre bien l’importance d’un ciblage national, voire régional, et l’inadéquation d’une évaluation seulement globale.
| Figure 1. Distribution globale des causes de mortalité chez l’enfant de moins de 5 ans. On a figuré en vert la proportion de décès qui sont imputables à une hypotrophie pondérale dans chacune des causes principales. Ces résultats ne sont évidemment qu’approximatifs. En ce qui concerne les accidents de la néonatalité, ils sont encore en cours d’évaluation (adapté de [3]). |
| Tableau I. Répartition des dècès d’enfants selon les groupes de pays. * Les chiffres de 1 à 5 correspondent à la classification des pays selon les causes de décès des enfants. Comme l’illustre le tableau, la variation est due essentiellement au paludisme et au sida, l’incidence de ces maladies définissant les groupes (adapté de [3]). |
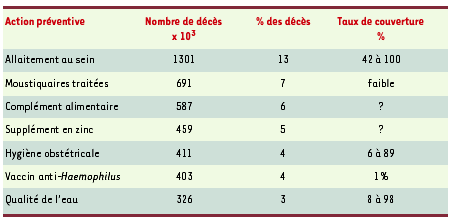
Ces données épidémiologiques ont servi de base à une réflexion sur les modes d’intervention susceptibles de réduire morbidité et mortalité de façon immédiate, par opposition à une action à long terme [ 4]. Quelles stratégies, quelle efficacité, sachant que les interventions peuvent être préventives ou curatives, et que le prérequis reste l’accessibilité à une population ? Les interventions possibles (21 ont été retenues, de l’amélioration des conditions d’hygiène à la délivrance de vraies médications) ont été classées en trois niveaux selon leur efficacité, le niveau 1 définissant une efficacité certaine, celle-ci étant plus limitée pour les niveaux 2 et 3. Toutes les causes majeures de décès, sauf l’asphyxie néonatale, étaient accessibles à une démarche de niveau 1 et pourraient donc théoriquement être réduites dans un futur proche. Quelques-unes des actions préventives de base sont rappelées dans le Tableau II avec leur incidence. La difficulté majeure reste cependant l’accessibilité des populations. Les données de l’UNICEF montrent, en effet, que celle-ci est très variable.
| Tableau II. Estimation du nombre de décès évités par des actions préventives. Le tableau ne liste que les causes principales (adapté de [4]). |
Les auteurs ont cherché à évaluer, dans les 42 pays participant à l’étude, quels pourraient être les résultats dans l’éventualité d’une couverture universelle. Ils chiffrent ainsi, pour chacune des interventions simples, la proportion de décès évitables. Une action sur l’alimentation maternelle ou la réhydratation orale pourrait chacune sauver 13 à 15 % des enfants, 5 % environ pourraient l’être par des actions sur le matériel, l’amélioration du traitement anti-paludéen, un complément alimentaire, la prescription d’antibiotiques, un apport prophylactique de zinc. Pourrait-on envisager une couverture universelle polyvalente, c’est-à-dire associant plusieurs de ces actions ? Dans ce cas, on évalue à 60 % la proportion de décès évités, proportion variable selon le profil épidémiologique, l’efficacité étant d’autant plus faible que prédomine une pathologie périnatale. Un ciblage efficace tiendra toujours compte de la faisabilité ; dans un cadre donné, sans matériel externe et à peu de frais, il devrait prévenir au moins un tiers des décès. À ces actions ciblées sur des pathologies définies il faut adjoindre des interventions sur d’autres facteurs comme l’espacement des naissances ou un meilleur accès au système de santé.
Même si les données sont encore insuffisantes, les auteurs insistent sur l’importance des résultats obtenus avec des méthodes simples. Ne s’est-on pas focalisé sur des pathologies plus rares et souvent onéreuses ? Et que peut-on attendre dans ces conditions des services de santé existants ? C’est la question que pose un troisième article [ 5]. Les avancées scientifiques et technologiques de ces dernières années n’ont eu que des résultats très insuffisants, essentiellement parce que leur diffusion n’atteint pas les enfants qui en ont le plus besoin. Quelques expériences ponctuelles réussies démontrent l’importance de la formation du personnel de santé, et de son adaptation à la culture locale. Cinq directions sont suggérées pour améliorer la couverture sanitaire, mais outre la réflexion médicale et scientifique les auteurs insistent sur les études d’évaluation coût/efficacité. Où ? Quand ? Par qui ?
C’est sur le manque d’équité dans la distribution qu’insiste une nouvelle équipe d’auteurs [ 6]. Il est clair que les différences ne cessent de s’accentuer, non seulement entre pays riches et pays pauvres, mais, à l’intérieur de ces derniers, entre classes aisées et classes démunies. Il ne s’agit donc plus d’agir dans un contexte existant, mais de modifier en profondeur certaines stratégies. Ce sont, en effet, les populations les plus pauvres qui souffrent le plus de la pollution de l’eau et de l’air, de l’absence d’équipements sanitaires, de malnutrition. C’est là que les poids de naissance sont insuffisants, les intervalles entre les naissances réduits, les infections fréquentes et la prise en charge aléatoire en cas de maladie. La synergie de ces risques accrus demanderait une couverture plus élevée alors qu’elle est souvent plus faible, que la couverture d’assurance est moindre, le service de santé souvent déficitaire.
Comment réduire ces dysfonctionnements et comment transformer les connaissances en actions [ 7] ? Diverses options, complémentaires, variables selon les pays, existent, qu’il est impossible de détailler ici. Deux approches ont été suggérées : (1) cibler directement, certaines régions géographiques, certaines minorités ethniques, en améliorant les conditions de vie ; (2) opter pour une couverture générale dont on peut espérer qu’elle atteigne aussi des catégories pauvres. Sauf en ce qui concerne le sida, les traitements proposés sont cependant peu onéreux, mais les actions entreprises fragmentées et mal coordonnées. Une analyse exhaustive a révélé lacunes et besoins. Elle devrait permettre d’obtenir dans la décennie qui vient les résultats que demande l’OMS. C’est en fait un SOS qui est lancé à tous.