| |
| Med Sci (Paris). 2012 November; 28(11): 993–999. Published online 2012 November 12. doi: 10.1051/medsci/20122811021.Le réseau de télépathologie de l’Est du Québec
Un véritable projet collectif Bernard Têtu,1* Jean Boulanger,2 Christine Houde,2 Jean-Paul Fortin,3 Marie-Pierre Gagnon,4 Geneviève Roch,5 Guy Paré,6 Marie-Claude Trudel,7 and Claude Sicotte8 1CHA, Hôpital du St-Sacrement, service d’anatomopathologie, 1050, chemin Ste-Foy, G1S 4L8Québec, Canadaet université Laval, Québec, Canada 2Centre hospitalier universitaire de Québec, Université Laval, 2705, boulevard Laurier, Québec, Canada 3Département de médecine sociale et préventive, centre hospitalier universitaire de Québec, Université Laval, 2705, boulevard Laurier, Québec, Canada 4Centre de recherche du CHUQ, 10, rue de l’Espinay, local D6-726, Québec, Canada 5Faculté des sciences Infirmières, université Laval, 1050, avenue de la Médecine, Québec, Canada 6HEC, technologies de l’information dans le secteur de la santé, Montréal, 3000, chemin de la Côte-Ste-Catherine, Montréal, Canada 7HEC, service de l’enseignement des technologies de l’information, Montréal, 3000, chemin de la Côte-Ste-Catherine, Montréal, Canada 8Université de Montréal, département d’administratif, CP 6128, succursale centre-ville, Montréal, Canada |
Les défis de l’anatomopathologie face à l’immense territoire canadien L’anatomopathologiste est un médecin spécialiste, expert du diagnostic et son outil principal de travail est le microscope. Notamment en oncologie, exception faite des leucémies, le diagnostic de cancer est essentiellement porté par un anatomopathologiste. Cette spécialité médicale est actuellement en pleine mutation [
25]. Les anatomopathologistes n’ont jamais été autant sollicités pour contribuer à la prestation des soins. Par exemple, l’introduction de programmes de dépistage et l’avènement de nouvelles approches thérapeutiques en oncologie, beaucoup plus ciblées et individualisées, ont mené au développement de tests nécessitant des contrôles de qualité sophistiqués et à l’adoption de modèles de comptes-rendus plus structurés, mais beaucoup plus complexes à appliquer. De plus, différentes sous-spécialités sont apparues en raison de l’étendue des nouvelles connaissances, et certains diagnostics nécessitent une relecture des lames par des collègues plus spécialisés. En effet, on estime que les pathologistes travaillant en équipe se consultent dans 10 à 20 % des cas d’oncologie [
1], souvent pour obtenir une opinion rapide d’un collègue. De plus, en raison d’une complexité grandissante de cette spécialité, de nombreux programmes d’assurance-qualité ont été mis en place un peu partout dans le monde. Certains recommandent que 10 % des cas examinés soient revus par un deuxième observateur [
2]. Au Québec, un programme global d’assurance-qualité a été introduit en 2010 [
3]. En France, un programme de cadrage des secondes lectures en anatomopathologie est entré en vigueur en 2009 [
4]. Au Canada, l’administration du secteur de la santé est de compétence provinciale, mais chaque province doit répondre à des normes nationales canadiennes. Ce tandem fédéral/provincial soutient un régime public universel visant à offrir des services de qualité uniforme sur l’ensemble du territoire. Cependant, l’application de ces grands principes d’universalité et d’accessibilité aux soins pose un défi de taille en raison de l’immensité du territoire à couvrir et de la faible densité de la population. En avril 2011, plus de 34 millions de Canadiens occupaient un territoire de 9,1 millions de km2 [
5]. Le Québec est la province canadienne la plus étendue et arrive en 2e position quant au nombre d’habitants. Elle compte près de 8 millions d’habitants distribués sur un territoire de 1,7 millions de km2. De plus, à l’instar d’autres régions du monde [
6], le Québec vit une pénurie d’anatomopathologistes et parvient à peine à combler les postes, même en milieu universitaire, ce qui complique davantage l’accessibilité à des services d’anatomopathologie en région éloignée. Ne pas avoir de pathologiste sur place en tout temps entraîne des limites bien connues des chirurgiens et des administrateurs de centres hospitaliers en région éloignée qui ont dû s’adapter à cette réalité. Dans certains hôpitaux, le service d’anatomopathologie est assuré soit par des pathologistes « dépanneurs », présents quelques jours par mois seulement, ou par un pathologiste pratiquant seul et qui, en cas d’absence, n’est pas remplacé. De plus, certains hôpitaux ne pratiquent pas un nombre suffisant d’interventions chirurgicales pour justifier la présence d’un pathologiste ou, parfois même, d’un laboratoire de pathologie. En revanche, partout où se pratique de la chirurgie oncologique, le chirurgien a besoin d’un « examen extemporané » pendant l’opération pour connaître l’état des marges de résection chirurgicale, afin de déterminer si une résection plus large est nécessaire. Dans d’autres cas, il peut désirer connaître la nature d’une lésion suspecte insoupçonnée avant la chirurgie, afin de décider si une intervention complémentaire doit être effectuée. Alors, dans les lieux où un tel examen extemporané n’est pas disponible, certains chirurgiens hésitent à opérer les patients porteurs d’un cancer, et préfèrent les transférer vers un autre centre hospitalier. Dans d’autres situations, le planning opératoire doit être adapté pour tenir compte de la présence ou non du pathologiste. De plus, le pathologiste pratiquant seul ne peut obtenir rapidement l’opinion d’un collègue pour les cas difficiles, ce qui limite le contrôle de la qualité professionnelle. Du même coup, cela nuit au recrutement de jeunes pathologistes habitués à exercer en milieu universitaire où l’interaction avec d’autres pathologistes est fréquente. En résumé, le défi de l’anatomopathologie au Québec en général et dans l’Est du Québec en particulier, est double. D’abord, celui de répondre à une pratique de plus en plus complexe, et ensuite, d’assurer une organisation des services répondant à des besoins souvent très variés en région (tout ceci dans un contexte global de pénurie d’effectifs). À cet égard, la télépathologie apparaît comme un outil pouvant répondre à l’ensemble de ces défis. Il est intéressant de souligner qu’au Canada, deux commissions d’enquête ont été menées suite à des crises dans les services de pathologie des provinces de Terre-Neuve [
7] et du Nouveau-Brunswick [
8]. Dans les deux cas, des recommandations préconisant l’introduction de la télépathologie ont été émises pour contrer l’isolement professionnel et améliorer la qualité des diagnostics. |
Comment la télépathologie peut-elle aider à résoudre les problèmes de l’anatomopathologie ? La pathologie numérique consiste à numériser une coupe histologique entière afin de créer des lames virtuelles. La technologie est utilisée depuis plus d’une dizaine d’années [
9], notamment pour la formation des étudiants en médecine. Mais elle s’impose de plus en plus comme solution diagnostique. Lorsque la pathologie numérique est utilisée pour des fins diagnostiques entre deux centres situés au-delà d’une distance accessible à pied, le terme télépathologie peut alors s’appliquer [
10]. Le College of american pathologists définit la télépathologie comme étant une pratique où le pathologiste établit un diagnostic par visualisation d’images et rédige un compte rendu qui sera déposé dans le dossier du patient [10]. Au cours des dernières décennies, la télépathologie et la pathologie numérique en général n’arrivaient pas à s’imposer en clinique en raison de la qualité insuffisante des images transmises. Cependant, avec l’amélioration de la technologie numérique, la qualité des lames virtuelles est considérée comparable à celles du microscope et les études successives confirment le niveau élevé de concordance entre les diagnostics portés par examen au microscope et ceux portés par télépathologie [
11–
14,
26]. De plus, la télépathologie peut offrir toute une gamme d’avantages aux pathologistes et aux organisations (Tableau I).
Tableau I.
| Cibles |
Avantages potentiels |
| Patient |
Réduction des chirurgies en deux temps |
|
Réduction des transferts |
|
Plus grande mobilité |
|
Meilleure gestion de son temps |
|
Amélioration du délai de réponse des diagnostics |
|
Accès plus facile à une seconde opinion |
|
Collaboration plus étroite avec des collègues chirurgiens et pathologistes |
| Pathologiste |
Meilleure distribution du travail entre pathologistes |
|
Réduction de l’isolement professionnel |
|
Meilleur accès aux lames antérieures grâce à un archivage virtuel |
|
Prise de mesures plus précises (profondeur d’envahissement, diamètre des tumeurs, etc.) |
|
Amélioration de la qualité de vie des pathologistes |
|
Gestion facilitée des interruptions de service |
|
Réduction des délais pour amorcer un traitement |
| Organisation |
Réduction des coûts reliés au transport et à l’hébergement des pathologistes dépanneurs |
|
Maintien du personnel de laboratoire malgré l’absence de pathologistes |
|
Rétention des chirurgiens et des pathologistes en région |
Avantages potentiels de la télépathologie.
|
|
La télépathologie au Canada et dans le monde Les premiers examens extemporanés entre des centres éloignés ont été réalisés par les Norvégiens à la fin des années 1980 [
15]. Depuis ce temps, plusieurs réseaux ont été développés dans différents pays du monde afin de faciliter l’accès à des diagnostics primaires, des relectures ou des examens extemporanés [
16–
19]. Le Canada fait actuellement figure de leader mondial en la matière. Le University health network (UHN) à Toronto a été l’un des réseaux pionniers de la télépathologie au Canada [11]. D’autres projets sont en cours au Canada, mais le réseau de télépathologie de l’Est du Québec est le plus ambitieux en Amérique du Nord et l’un des plus importants dans le monde [
20]. La télépathologie au Québec L’organisation du réseau de télépathologie de l’Est du Québec En 2003, le ministère de la santé et des services sociaux (MSSS) du Québec a créé les réseaux universitaires intégrés en santé (RUIS) dont le mandat est de coordonner et de faciliter l’intégration d’activités de soins, d’enseignement et de recherche sur un territoire rattaché à une faculté de médecine [
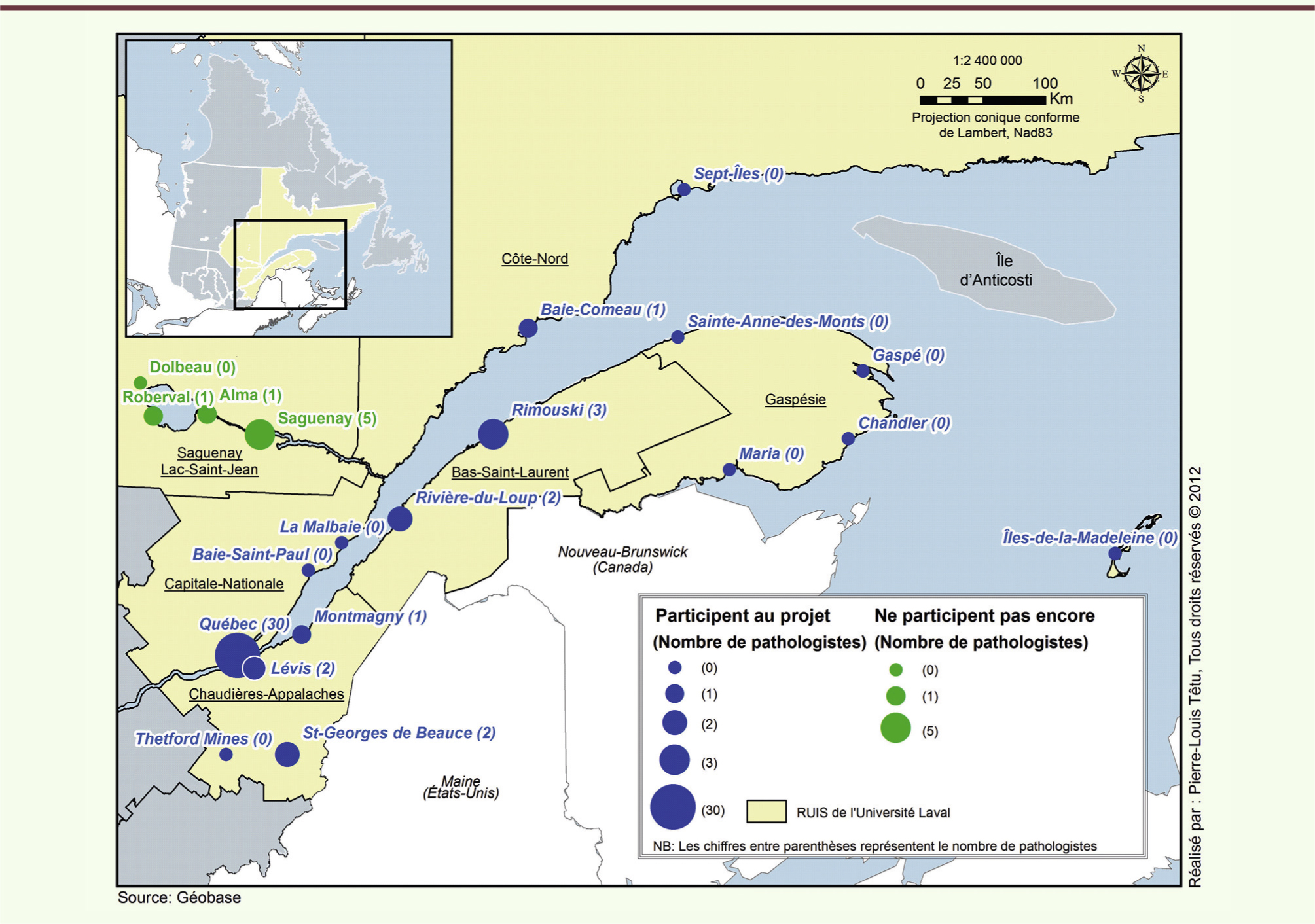
21]. Au Québec, il existe quatre facultés de médecine, et quatre RUIS ont donc été créés. En 2004, le MSSS a demandé à chacun des quatre RUIS de cibler deux projets de télésanté et s’est engagé à les financer en partenariat avec inforoute santé du Canada (ISC). ISC est une organisation sans but lucratif qui collabore avec les provinces et les territoires du Canada, les pourvoyeurs de soins de santé et les fournisseurs de solutions technologiques, afin d’accélérer l’utilisation des dossiers de santé électroniques (DSE) dans notre pays. Le RUIS de l’université Laval à Québec est le seul à avoir choisi la télépathologie qui est devenu le réseau de télépathologie de l’Est du Québec. Le territoire de desserte du RUIS de l’université Laval couvre tout l’Est du Québec (Figure 1). Il s’agit d’un vaste territoire de 408 760 km2 (France : 549 000 km2) avec une population de 1 729 377 habitants et une densité variable de 0,4 à 9,1 habitants/km2 (sauf pour la région de Québec). On y compte actuellement 48 pathologistes répartis dans 16 municipalités (Figure 1). Une majorité de ces pathologistes (30) est concentrée en milieu universitaire, alors que les hôpitaux en région n’ont souvent aucun ou un seul pathologiste. Certains établissements où se pratique la chirurgie oncologique n’ont accès qu’à des pathologistes dépanneurs, et d’autres n’ont même pas de laboratoire de pathologie. L’accessibilité à des services d’anatomopathologie n’est donc pas la même pour tous les citoyens de l’Est du Québec.
 | Figure 1.
Nombre de pathologistes exerçant sur le territoire du RUIS de l’université Laval et municipalités participant actuellement au réseau.
|
Les objectifs du réseau de télépathologie de l’Est du Québec sont [
22] :
-
d’assurer des services d’extemporanés partout et en tout temps sur l’ensemble du territoire de desserte du RUIS de l’université Laval ;
-
de permettre de consulter rapidement des collègues pathologistes pour une seconde opinion diagnostique (relecture) ;
-
de partager le service de garde dans une région ;
-
d’assurer le retour plus rapide en région de résultats d’examens spécialisés (immunohistochimie) effectués en milieu universitaire, permettant ainsi au pathologiste de finaliser ses comptes rendus plus rapidement.
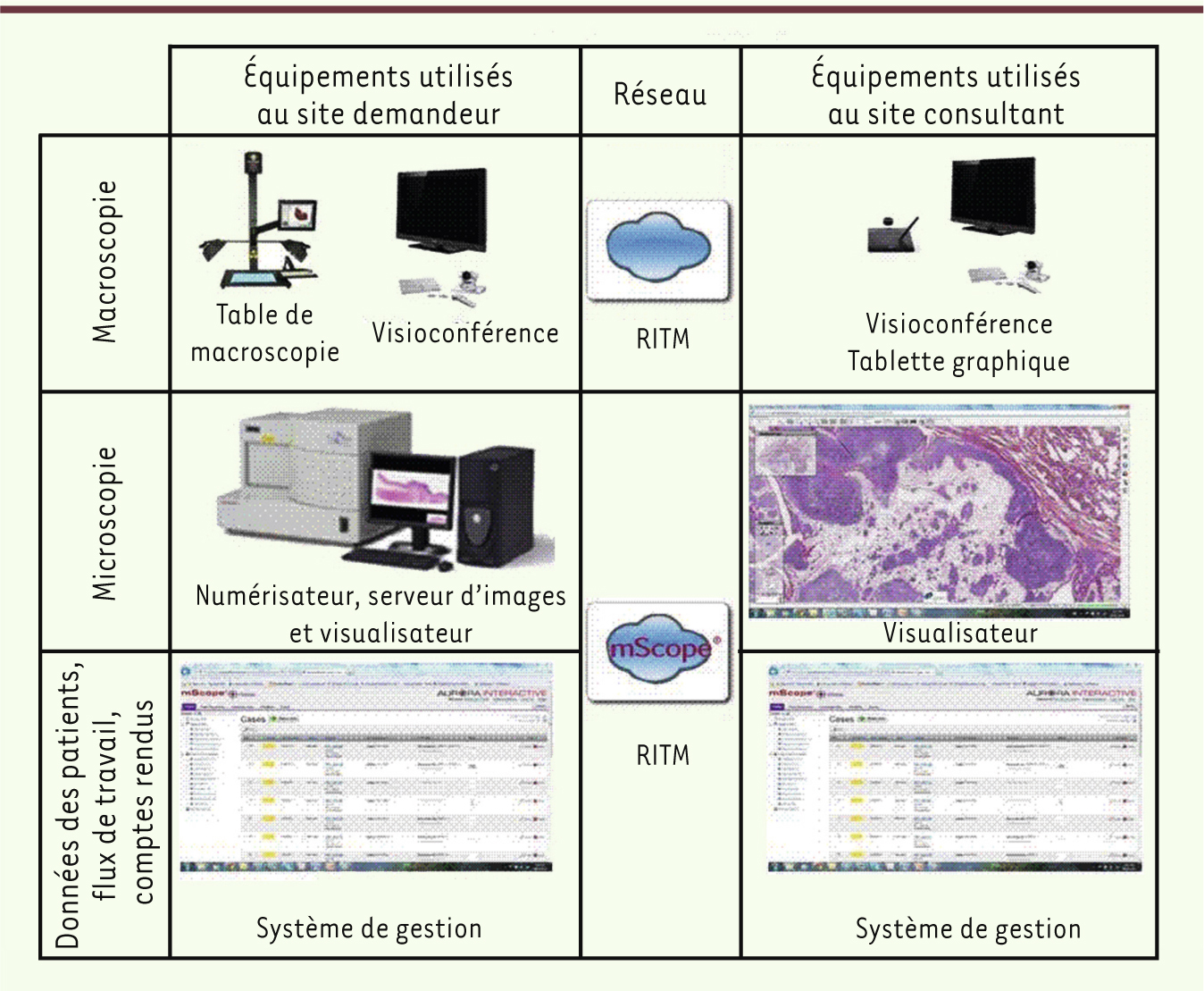
Fonctionnement du réseau Plusieurs étapes du projet ont été franchies depuis 2004. Le projet a été officiellement approuvé par les instances gouvernementales québécoises et canadiennes. Un comité exécutif et un comité directeur ont été formés pour assurer le soutien stratégique et opérationnel du projet. Les considérations médicolégales et les négociations concernant la rémunération de la télépathologie ont été réglées et les appels d’offre ont été lancés pour l’achat de l’équipement. Le projet se réalise en collaboration étroite avec les principaux acteurs des sites et régions concernés, avec l’implication d’une équipe de services et de coordination en télésanté du RUIS qui assure un suivi et une collecte de données systématiques. Participent également une équipe d’évaluateurs, des chercheurs universitaires et un service de santé publique. De plus, un comité d’experts composé de 18 pathologistes de toutes les régions du territoire a été créé. Le mandat consiste à proposer des modèles d’organisation, à rédiger un guide de protocoles cliniques, à conseiller le comité exécutif et le comité de gestion, et à assurer le suivi et la cohérence des activités de déploiement du réseau. Ce comité a également participé au choix final des équipements et des logiciels en contribuant à leur évaluation clinique et technique. Le réseau est actuellement déployé dans 21 sites, dont six sont dépourvus de laboratoire de pathologie. Il sera étendu sous peu à trois autres sites dont un dépourvu de laboratoire (Figure 1). L’équipement nécessaire à la télépathologie a été livré dans tous les centres participants. Certains équipements peuvent être utilisés lorsque le site agit comme demandeur ou bien comme consultant (Figure 2). Le site demandeur comprend une plate-forme de macroscopie (PathStand 40, Diagnostic Instruments, Sterling Height, États-Unis) couplée à un système de visioconférence (PCS-XG80DS Codec de Sony, Minato, Tokyo, Japon), et une tablette graphique (Bamboo, CTE-450K de WACOM, Otone, Saitama, Japon). Il comprend également un numérisateur de lames virtuelles (Nanozoomers, Hamamatsu Photonics, Shizuoka Prefecture, Japon) et un système de visualisation, et également un système de gestion des cas, des flux de travail et de création de comptes rendus (mScope, Aurora Interactive Ltd., Montréal, Canada). Le système de macroscopie et de visioconférence (équipements fournis par Olympus Canada Inc., Richmond Hill, ON, Canada) permet au pathologiste de voir en temps réel le spécimen chirurgical à examiner. Le pathologiste consultant, situé à distance du lieu de la chirurgie, peut ainsi discuter avec le chirurgien afin d’orienter le choix du prélèvement pour l’examen peropératoire. Une coupe histologique est ensuite préparée et numérisée. La lame virtuelle est finalement transmise au pathologiste consultant par le réseau intégré de télécommunications multimédias (RITM), système de télécommunication reliant l’ensemble du réseau public de santé et des services sociaux du Québec. Le système de visualisation permet au pathologiste consultant de voir les images, d’établir son diagnostic et de rédiger un compte rendu qui peut ensuite être intégré au dossier du patient.
 | Figure 2.
Équipements utilisés dans chacun des sites du réseau de télépathologie de l’Est du Québec. Site demandeur : équipements pour des examens extemporanés ; station de matériels de demande de consultation d’un pathologiste à un autre ; supervision de la description macroscopique. Site consultant : équipements pour répondre aux demandes provenant du site demandeur ; systèmes d’acquisition d’images utilisées avec l’autorisation des fournisseurs. |
Le réseau de télépathologie est maintenant opérationnel dans plusieurs établissements de l’Est du Québec et le sera dans l’ensemble du réseau en début d’année 2013. Le service de garde en extemporané pour les hôpitaux dépourvus de pathologiste est assuré, en priorité, par des pathologistes de la même région administrative. L’implantation se fait dans un environnement en constante évolution. Après avoir évité une rupture de service à Sept-Îles (Figure 1) où le seul pathologiste qui exerçait depuis une dizaine d’année a quitté la région [
23], la télépathologie a encouragé le développement d’une organisation régionale, en conformité avec l’esprit du projet initial. Un projet de regroupement des pathologistes de la Côte-Nord et de la Gaspésie est actuellement en développement au centre hospitalier de la ville de Rimouski. Il offrira le service de télépathologie pour l’ensemble de ce territoire. Les hôpitaux universitaires de Québec offrent un appui logistique à leurs collègues des régions. Les pathologistes agissent principalement en tant que consultants mais partagent également le service de garde en cas de rupture temporaire de service. Les hôpitaux universitaires offrent donc un service d’experts et jouent un rôle de filet de sécurité. Finalement, la mise en route du projet a même permis de découvrir de nouvelles applications. Ainsi, les chirurgiens des centres dépourvus de pathologiste obtiennent régulièrement des interprétations de biopsies en urgence (curetage, biopsies du sein, etc.) afin de planifier certaines chirurgies plus rapidement. Jusqu’en juin 2012, on a procédé dans le réseau à une numérisation de 8 235 lames dont 7 108 pour effectuer des diagnostics primaires, 505 pour des consultations de pathologiste à pathologiste et 473 pour des examens extemporanés. Enfin, 149 lames d’immunohistochimie ont été numérisées afin d’accélérer le diagnostic histopathologique. De plus, la télépathologie s’est révélée une aide précieuse pour transmettre des images macroscopiques pour appuyer un diagnostic. La visioconférence permet à des pathologistes de superviser la description macroscopique par un technicien. Ainsi, 575 images macroscopiques ont été prises par les techniciens et 51 séances d’aide à la macroscopie ont été tenues en plus de 117 pour des examens extemporanés. Depuis le début de l’implantation, la courbe d’apprentissage s’est grandement améliorée et le délai de réponse a diminué, notamment pour les examens extemporanés. En effet, alors qu’il fallait en moyenne 26,7 min pour effectuer un examen extemporané lors des premiers essais en novembre 2010, cette durée n’était plus que de 19,8 min au printemps 2011 pour se stabiliser autour de 16,6 min à l’été 2011 et 16,3 min à l’automne 2011. |
Les grands défis de la télépathologie Plusieurs défis de la télépathologie sont liés à la technologie, et en particulier aux numérisateurs (pour leur vitesse de numérisation) et à la fiabilité des systèmes de communication (pour assurer la confidentialité) [9]. Cependant, notre expérience démontre jusqu’ici que les principaux défis à l’utilisation de la télépathologie relèvent davantage de la transformation des pratiques et de l’organisation des services dans l’implantation de la télépathologie [
24]. Les grandes lignes sont énumérées dans le
Tableau II
.
Tableau II.
|
Défis |
Détails |
|
1
|
Apprendre à travailler différemment |
En ayant recours à la télépathologie, le pathologiste consultant doit être informé à l’avance par le chirurgien des examens extemporanés prévus le lendemain afin d’assurer un meilleur arrimage entre cette nouvelle tâche et celles de son propre centre hospitalier |
|
|
2
|
Flexibilité du réseau |
Le réseau doit être en mesure de répondre rapidement, par exemple, à des départs imprévus de pathologistes |
|
|
3
|
Développer des solutions innovantes pour assurer le transfert d’information |
Dans le réseau de télépathologie de l’Est du Québec, il existe déjà plusieurs systèmes d’information de laboratoire différents et six hôpitaux n’ont aucun laboratoire de pathologie. Il est donc souhaitable que le système de visualisation serve également à gérer le flux de travail |
|
|
4
|
Adaptation à la lecture de lames virtuelles |
Il s’agit du plus grand défi. Un processus d’apprentissage et de validation des compétences cliniques à la lecture d’images numérisées doit être accessible |
|
|
5
|
Implication des hôpitaux régionaux dans les processus décisionnels |
Les hôpitaux universitaires ne peuvent et ne doivent pas à eux seuls prendre en charge l’ensemble des analyses de pathologie d’un territoire aussi immense. En effet, ils peinent actuellement à assurer le service de leur propre institution en raison de la pénurie de pathologistes et de personnel de laboratoire. De plus, en impliquant les centres régionaux, non seulement le personnel technique et professionnel des centres demandeurs développe un intérêt pour cette technologie, mais il se voit valorisé et peut mieux que quiconque trouver des solutions beaucoup mieux adaptées à leurs besoins. |
|
|
6
|
Développer une confiance mutuelle |
Un lien de confiance doit exister entre les pathologistes du centre consultant et les techniciens et chirurgiens du centre demandeur (ces derniers doivent sentir qu’ils ont la confiance des pathologistes). Notre expérience démontre qu’une organisation régionale des services aide à développer ce lien de confiance. De plus, nous n’insisterons jamais trop sur l’importance des échanges et des séances de formation entre les intervenants des milieux participants |
Les grands défis de la télépathologie.
|
|
Une évaluation à l’aide d’indicateurs précis est actuellement en cours et permettra de valider les retombées de la télépathologie sur la prestation des soins. Nous évaluerons les bénéfices aux niveaux individuel, organisationnel et régional à partir de données de recherche collectées en alliant des méthodes quantitatives et qualitatives. Les indicateurs de succès visent à apprécier dans quelle mesure la télépathologie permettra d’améliorer la qualité des services offerts, de réduire les transferts de patients, de diminuer le délai de réponse des diagnostics histopathologiques, de réduire l’isolement professionnel et de rendre la pratique plus attrayante (facilitant ainsi la rétention et le recrutement de pathologistes et chirurgiens sur tout le territoire de desserte du réseau). Lorsque le déploiement sera complété, les établissements du réseau ne devraient plus connaître de rupture de service, et ce après une longue période d’extrême fragilité dans plusieurs régions. En conclusion, notre expérience nous porte à croire que la télépathologie pourra aider à améliorer la prestation des soins et/ou des services. Une évaluation est présentement en cours et devrait nous apporter des informations précieuses à cet effet. Il est également réaliste de croire que, dans un avenir assez proche, lorsque les quelques limitations technologiques seront levées, la pathologie numérique pourra remplacer l’usage du microscope. Le principal frein à l’utilisation de la télépathologie en pratique courante restera donc celui de la transformation des pratiques et de l’organisation des services. Cependant, en démontrant à l’aide de données probantes que cette technologie peut améliorer la prestation des soins et que des lignes directrices claires sont émises, l’appropriation de la technologie et des changements afférents sera facilitée. |
Les auteurs déclarent n’avoir aucun conflit d’intérêts concernant les données publiées dans cet article.
|
1.
Dietel
M
,
Nguyen-Dobinsky
TN
,
Hufnagl
P.
The UICC telepathology consultation center. International union against cancer. A global approach to improving consultation for pathologists in cancer diagnosis . Cancer.
2000; ; 89 : :187.–191. 2.
Nakhleh
RE
,
Bekeris
LG
,
Souers
RJ
, et al.
Surgical pathology case reviews before sign-out : a college of American pathologists Q-probes study of 45 laboratories . Arch Pathol Lab Med.
2010; ; 134 : :740.–743. 3.
Programme québécois d’assurance-qualité en anatomopathologie. Ministère de la santé et des services sociaux du Québec. , 2010. 4.
HAS . 2e lecture en anatomie et cytologie pathologiques (acp). Note de cadrage, 2009 . Service Évaluation des actes professionnels . Paris, France: : Haute autorité de santé; , 2009. 5.
Canada’s population estimates. Ottawa., 2011. 6.
Ford
JC.
If not, why not? Reasons why Canadian postgraduate trainees chose - or did not choose - to become pathologists . Hum Pathol.
2010; ; 41 : :566.–573. 7.
Cameron
MA.
Commission of inquiry on hormone receptor testing, volume 1 : Investigation and findings . Government of Newfoundland and Labrador office of the Queen’s printer department of government services. , 2009. 8.
Creaghan
P.
Commission of inquiry into pathology services at the Miramichi regional health authority . Fredericton, New Brunswick, Canada: , 2009. 9.
Pantanowitz
L
,
Valenstein
PN
,
Evans
AJ
, et al.
Review of the current state of whole slide imaging in pathology . J Pathol Inform.
2011; ; 2 : :36.. 10.
Williams
S
,
Henricks
WH
,
Becich
MJ
, et al.
Telepathology for patient care : what am I getting myself into?
Adv Anat Pathol.
2010; ; 17 : :130.–149. 11.
Evans
AJ
,
Chetty
R
,
Clarke
BA
, et al.
Primary frozen section diagnosis by robotic microscopy and virtual slide telepathology : the university health network experience . Hum Pathol.
2009; ; 40 : :1070.–1081. 12.
Fallon
MA
,
Wilbur
DC
,
Prasad
M.
Ovarian frozen section diagnosis : use of whole-slide imaging shows excellent correlation between virtual slide and original interpretations in a large series of cases . Arch Pathol Lab Med.
2010; ; 134 : :1020.–1023. 13.
Hitchcock
CL.
The future of telepathology for the developing world . Arch Pathol Lab Med.
2011; ; 135 : :211.–214. 14.
Gould
PV
,
Saikali
S.
A comparison of digitized frozen section and smear preparations for intraoperative neurotelepathology . Anal Cell Pathol (Amst).
2011 ; 13
septembre; (online). 15.
Nordrum
I
,
Engum
B
,
Rinde
E
, et al.
Remote frozen section service : a telepathology project in northern Norway . Hum Pathol.
1991; ; 22 : :514.–518. 16.
Sawai
T
,
Uzuki
M
,
Kamataki
A
,
Tofukuji
I.
, The state of telepathology in Japan . J Pathol Inform.
2010; ; 1 : :13.. 17.
Hutarew
G
,
Schlicker
HU
,
Idriceanu
C
, et al.
Four years experience with teleneuropathology . J Telemed Telecare.
2006; ; 12 : :387.–391. 18.
Pagni
F
,
Bono
F
,
Di Bella
C
, et al.
Virtual surgical pathology in underdeveloped countries : the Zambia project . Arch Pathol Lab Med.
2011; ; 135 : :215.–219. 19.
Horbinski
C
,
Wiley
CA.
Comparison of telepathology systems in neuropathological intraoperative consultations . Neuropathology.
2009; ; 29 : :655.–663. 20.
Quebec telepathology project aims to be the largest in Canada . Healthcare Technology.
2010; ; 15 : :13.. 21.
Plan de développement de la télésanté au RUIS-UL . 2005. 22.
Têtu
B
,
Boulanger
J
,
Houde
C.
Le projet de télépathologie sur lames virtuelles de Q1 l’est du Québec : un projet clinique déployé sur 21 sites . Ann Pathol.
2010; ; 30 : :25.–27. 23.
Paquet
E.
La télépathologie évite une rupture de services à Sept-Îles . Le Nord-Est.
2011; ; 17
(août) (online). 24.
Têtu
B
,
Fortin
JP
,
Gagnon
MP
,
Louahlia
S.
The challenges of implementing a patient-oriented telepathology network. The Eastern Quebec telepathology project experience . Anal Cell Pathol (Amst).
2011; ; 9
(septembre) (online). 25.
Brousset
P
,
Delsol
G.
Émergence d’une spécialité médicale nouvelle : la pathologie . Med Sci (Paris).
2011; ; 27 : :651.–655. 26.
Ameisen
D
,
Le Naour
G
,
Daniel
C.
Technologie des lames virtuelles : de la numérisation à la mise en ligne . Med Sci (Paris).
2012; ; 28 : :977.–982. |