2010
15-
Dispositifs de réduction des risques en France
Le dispositif de réduction des risques en France comprend diverses structures et acteurs assurant des missions de réduction des risques ainsi que des outils et programmes proposés aux usagers de drogues à des fins de réduction des risques. Ainsi défini, ce dispositif est précisément délimité par divers textes réglementaires. Pour évaluer l’accès à ce dispositif, deux dimensions doivent être prises en considération, celle de l’offre de réduction des risques effectivement à disposition des usagers de drogues d’une part et celle de l’adéquation de cette offre aux besoins réels des usagers en matière de réduction des risques d’autre part.
La littérature internationale relative aux outils et aux programmes de réduction des risques montre en effet que leur mise à disposition ne suffit pas à en assurer l’accès, encore faut-il que ces outils et structures soient adaptés aux pratiques à risques des usagers et accessibles compte tenu de leurs conditions de vie. Décisive afin d’apprécier l’accès au dispositif de réduction des risques, cette question de son adéquation aux besoins des usagers ne peut être traitée qu’à la marge concernant la France, compte tenu de données disponibles largement lacunaires (en raison notamment d’une quasi absence d’études construites sur l’expérience et le point de vue des usagers). Une fois rappelées les dispositions législatives et réglementaires définissant le dispositif de réduction des risques en France, ce chapitre se concentrera sur l’offre de réduction des risques actuelle : couverture géographique et mise à disposition du matériel. En conclusion seront évoqués un certain nombre de pré-requis pour garantir l’adéquation entre l’offre et les besoins en matière de réduction des risques.
Cadre réglementaire français relatif à la réduction des risques
Des premières dispositions à l’institutionnalisation d’un référentiel
Adoptées en réponse à l’épidémie du sida, les premières dispositions officielles prises en France en matière de réduction des risques concernent la délivrance de seringues stériles et la récupération des seringues usagées d’une part, la mise en œuvre de traitement de substitution aux opiacés (TSO) d’autre part (annexe 2).
Les principaux textes officiels sur le matériel de prévention et de réduction des risques sont les suivants :
• Décret du 13/5/1987 sur la vente libre de seringues en officine ;
• Circulaire du 15/9/1994 généralisant la vente en pharmacie du Stéribox ;
• Décret du 07/3/1995 donnant les bases juridiques appropriées aux programmes d’échange de seringues (PES) et de mise à disposition des seringues à titre gratuit par les associations ;
• Circulaire du 12/4/1995 relative à la prévention des risques infectieux et l’accessibilité du matériel rappelant la nécessité de diversifier les modes d’accès au matériel en concertation avec les acteurs locaux ;
• Lettre DGS du 15/10/1995 sur les programmes de collaboration avec les communes en matière d’automates et circulaire DIV/MILDT du 9/1/2001 sur la réduction des risques dans la politique de la Ville ;
• Décret n° 96-494 du 7 juin 1996 instituant une aide de l’État à la mise sur le marché de certains types de matériels destinés à la prévention de la contamination par les virus du sida et des hépatites. La définition des matériels ainsi que les conditions dans lesquelles l’aide de l’État peut être versée sont prévues dans les cahiers des charges n°1 et n°2 publiés au B.O du ministère des Affaires sociales n° 96/19.
Depuis leur autorisation de mise sur le marché (AMM) entre 1995 et 1996, les traitements de substitution aux opiacés (TSO) s’appuient en France sur deux molécules : la méthadone et la buprénorphine haut dosage (BHD). Ils sont prescrits par les centres de soins spécialisés, les établissements de santé ou les médecins généralistes. Lorsque le patient est suivi par la médecine de ville, la délivrance est assurée par le dispositif officinal. Ils sont réglementés par les textes suivants :
• Circulaire de mars 1994 définissant le cadre d’utilisation de la méthadone : la délivrance est initialement réservée aux CSST (centres de soins spécialisés pour toxicomanes) ;
• Circulaire de mars 1995 autorisant la prescription de la BHD pour tous les médecins ;
• Circulaire de janvier 2002 étendant la possibilité d’initialiser un traitement à la méthadone à tout médecin exerçant en établissement de santé.
L’introduction progressive de ces dispositions réglementaires décisives en matière de réduction des risques s’est faite sans que soit institutionnalisée une politique de réduction des risques. La loi de santé publique du 9 août de 2004 vient modifier cette situation en conférant un cadre législatif à l’action des intervenants de la réduction des risques. La reconnaissance par la loi permet à la politique de réduction des risques en vigueur depuis la fin des années 1980 de quitter définitivement le stade expérimental. La responsabilité de l’État dans sa définition est actée (Art. L. 3121-3 du Code de la santé publique). Les objectifs poursuivis et les modalités d’intervention en direction des usagers de drogues sont désormais définis dans un référentiel national des actions de réduction des risques (Art. D. 3121-33 du Code de la santé publique), de nature à renforcer la qualité des pratiques. Le dispositif d’accueil existant est restructuré (création de nouveaux établissements médico-sociaux, les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues – Caarud – mis en place à partir de 2006).
Activités relevant de la réduction des risques
Issu de la loi de santé publique de 2004
1
Art. L. 3121-5 et L. 3125-1 du Code de la santé publique.
, le décret n°2005-347 du 14 avril 2005 établit le cadre de référence des activités de réduction des risques promues par le législateur pour les usagers de drogues. Inscrite dans le Code de la santé publique par l’article D.3121-33, la politique de réduction des risques repose principalement sur des activités de prévention mises en œuvre par les intervenants de la réduction des risques auprès d’une population à haut risque. Il s’agit d’une part, des actions visant la promotion et la distribution de matériel de prévention et l’accès aux traitements de substitution. Les actions relatives à la mise à disposition du matériel de prévention s’appuient notamment sur la délivrance du matériel d’injection stérile mais aussi sur d’autres outils de prévention de la transmission des maladies infectieuses, tel que le matériel pour fumer ou inhaler la cocaïne, le crack ou l’héroïne ou encore, le matériel de prévention des accidents routiers
2
Tampons alcoolisés, flacons d’eau stériles, filtres stériles, cupules stériles, seringues, matériel pour fumer ou inhaler la cocaïne, le crack ou l’héroïne, pansements, préservatifs, gels lubrifiants et éthylotests.
. D’autre part, le dispositif de réduction des risques repose sur les activités visant à faciliter l’accès au dépistage des maladies infectieuses, la diffusion des informations sur les risques et leur prévention (pratiques à risque, composition des produits et alertes sur leur toxicité) et de promotion de l’éducation à la santé et enfin, il comprend des actions d’appui aux usagers dans l’accès aux services de première urgence, aux soins, aux droits, au logement et à l’insertion professionnelle. L’aide aux usagers se fait à travers de multiples types d’activités : l’offre de boissons et de nourriture, l’offre de services d’hygiène, l’offre de lieux de repos/réassurance, l’accès à l’hébergement d’urgence, l’offre de soins infirmiers, l’accompagnement vers les services de soins généraux ou spécialisés et vers les services sociaux.
Dispositifs, intervenants et lieux d’intervention
Le cadre réglementaire en vigueur confie la mise en œuvre d’activités de réduction des risques aux dispositifs suivants : le dispositif officinal, la médecine de ville, le dispositif médico-social spécialisé constitué par les Caarud (centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues) (dispositif dit « de première ligne ») en complémentarité avec les Csapa (centre de soins, d’accompagnement et de prévention en addictologie), des acteurs associatifs en dehors du champ médico-social et des dispositifs municipaux. De plus, le dispositif associatif de structures dites « de première ligne » qui a été historiquement l’un des principaux moteurs de la politique de réduction des risques s’est vu reconnaître par la loi de santé publique de 2004
3
Art. L. 3121-5 du Code de la santé publique.
, un statut juridique en tant qu’établissement médico-social. Pour la plupart d’entre elles, ces structures associatives ont ainsi progressivement accédé au statut de Caarud.
L’anonymat et la gratuité de l’accueil et de l’accompagnement en Caarud sont réaffirmés par le Code de la santé publique. Le décret n° 2005-1606 du 19 décembre 2005 définit leurs missions et attribue leur financement à l’Assurance maladie
4
Sans préjudice d’autres participations financières, notamment des collectivités territoriales.
. Concernant les Csapa, le décret n° 2007-877 du 14 mai 2007 établit leurs missions en matière de réduction des risques.
Les intervenants participant aux activités de réduction des risques sont des professionnels du champ sanitaire, social et éducatif issus des dispositifs de la réduction des risques ainsi que des associations humanitaires, des associations de santé communautaire ou des associations spécialisées. L’article D.3121-33 du Code de la santé publique précise que les intervenants peuvent être rémunérés ou bénévoles.
Certains intervenants issus des structures dites « de première ligne » n’ont pas rejoint le dispositif médico-social, notamment certaines associations humanitaires, de santé communautaire ou des associations spécialisées. Elles n’ont pas été labellisées Caarud pour des raisons diverses : l’absence d’un lieu fixe d’accueil, la non réalisation de l’ensemble des missions officielles du décret du 19 décembre 2005, l’absence de salariés, la lourdeur administrative, la crainte relative à un éventuel manque d’autonomie ou de capacité à l’innovation, les exigences posées par certaines Ddass pour que les associations de petite taille ou celles qui ne mettent pas en œuvre l’ensemble des missions du référentiel soient regroupées... Elles opèrent notamment en milieu festif et occupent, dans cet espace, un rôle central dans la réduction des risques.
Les lieux d’intervention sont divers : en officine, en cabinet médical, dans un centre d’accueil, dans un bus, dans la rue, les espaces verts, les gares, en squats, en détention ou en milieu festif (grands événements, clubs...). Les modes d’intervention sont également variés : point de contact fixe, équipe mobile, équipe de rue, équipe en milieu festif ou équipe qui intervient en prison.
Parce que les besoins des usagers de drogues qui fréquentent le milieu festif sont différents, les modalités d’intervention en milieu festif vont dépendre principalement de la nature de l’événement organisé et de la capacité des intervenants à être présents et à organiser leur intervention (tableau 15.I). Lorsqu’il s’agit de soirées qui ont lieu dans la sphère privée, leur existence peut échapper très facilement aux intervenants de la réduction des risques. C’est donc lorsque l’initiative est prise par les organisateurs de l’événement que les associations peuvent se mobiliser pour mettre en place des actions spécifiques. Elles prennent la forme des activités de promotion et de distribution du matériel d’information (dépliants sur les risques associés à l’usage de drogue et leur prévention) et/ou des outils de réduction des risques. S’agissant des événements festifs publics, s’ajoutent aux interventions d’information et de délivrance du matériel de prévention, la distribution de boissons et nourriture, la mise à disposition d’espaces d’accueil et d’écoute, espaces d’apaisement et de réassurance ou encore la dispensation des actions de premiers secours. L’analyse de produit sur site, lorsqu’elle est utilisée, est un moyen pour les intervenants du milieu festif d’entrer en contact avec les usagers de drogues.
Tableau 15.I Activités de prévention en milieu festif (d’après OFDT : à partir des rapports d’activité de Techno+ et de l’enquête quanti-festif 2004-2005 (OFDT/GRVS) ; Reynaud-Maurupt et Cadet-Taïrou, 2007 )
)
|
Type d’événement
|
Principales interventions
|
Population
|
|
Free party : événement festif de moins de 500 personnes ou rave « payante » (sans autorisation préfectorale)
|
Flyers en téléchargement pour les participants et les organisateurs et possibilité de commande de matériel de réduction des risques
Si connaissance d’une telle soirée : dépliants d’information et matériel (« flyage »)
|
Initiés de la musique Techno, publics insérés
|
|
Free party « légale » :événement festif « multi-sons » de plus de 500 personnes (2 jours)
|
Stand ou « chill out »
|
Part importante de nouveaux arrivants dans l’univers Techno (plus exposés)
|
|
Teknival : événement festif de plus de 50 000 personnes (plusieurs jours)
|
Création d’un village « RDR » voire plusieurs : accueil, information, matériel, écoute, réassurance, secourisme, tests rapides de la composition des produits par la chromatographie sur couche mince
|
Participants souvent jeunes et novices, part minoritaire d’usagers de drogues par voie intraveineuse
|
|
Clubbing ou soirée urbaine (entrée gratuite ou payante)
|
« Flyage » (dépliants d’information et matériel) ou stand lorsqu’il y a des actions de prévention
|
Publics s’y mélangent davantage, conditions d’hygiène mauvaises
|
|
Défilé en ville, festival...
|
« Flyage » (dépliants d’information et matériel), « stand » ou « chill out » mobile
|
Beaucoup de très jeunes
|
Plus éloignées de l’usager de drogues, diverses institutions sont cependant impliquées, sur le champ de l’information (Inpes, cellule nationale d’alerte) ou de l’évaluation des dispositifs (OFDT) et du matériel (Afssaps, InVS).
Disponibilité et accessibilité des dispositifs de réduction des risques
Sur la base des données disponibles, est ici dressé un état des lieux de l’offre en matière de réduction des risques apprécié en termes de couverture territoriale des dispositifs et de mise à disposition du matériel de prévention et des traitements de substitution.
Depuis l’adoption des premières mesures de réduction des risques relatives à la distribution du matériel d’injection stérile et des TSO, la décision des autorités sanitaires a été de garantir un accès large à la réduction des risques pour les usagers de drogues. En conséquence, conçus comme des dispositifs de proximité, les pharmaciens et les médecins généralistes ont été appelés à participer à la politique de réduction des risques. Par ailleurs, afin de garantir un accès anonyme et gratuit au matériel de prévention de réduction des risques et faciliter la récupération du matériel souillé, les autorités sanitaires en complémentarité avec les programmes d’échange de seringues dans les pharmacies, se sont appuyées sur le dispositif des automates.
En dépit de cette mobilisation large, les enquêtes périodiques menées par des organismes d’observation (Inpes) et des intervenants (association Safe) auprès des acteurs mettent en évidence des inégalités d’accès au matériel d’injection et aux traitements de substitution.
Plusieurs facteurs sont impliqués dans la production de ces inégalités. Il en est ainsi du degré d’implication des acteurs concernés, de leur implantation géographique (rural, urbain) ainsi que de la qualité du matériel mis à disposition des usagers. Plusieurs indicateurs sont utiles pour apprécier la couverture effective du dispositif de proximité.
Degré d’implication des professionnels du dispositif officinal et lieu d’implantation
En 2003, dernière année pour laquelle des données sont disponibles, une très large majorité de pharmaciens recevaient au moins un usager de drogues par mois dans leur officine, pour des demandes de matériel (seringues ou trousses de prévention) ou des demandes de TSO (tableau 15.II). Les pharmaciens implantés en milieu urbain, où les problèmes de toxicomanie sont les plus présents, sont beaucoup plus sollicités par les usagers de drogues qu’en zone rurale. Cette différence s’observe également pour ceux qui reçoivent plus de 10 usagers de drogues par mois (Gautier, 2005

).
Cette implication des pharmacies dans des activités de réduction des risques a fortement progressé à la fin des années 1990 (tableau 15.II). Néanmoins, elle reste limitée aux fonctions de base de distribution de seringues et/ou médicaments de substitution. En effet, une majorité de pharmaciens, en 2003, n’étaient pas prêts à s’engager dans un programme d’échange de seringues (Arenes et coll., 2000

; Gautier, 2005

).
Tableau 15.II Implication des pharmaciens dans des activités de réduction des risques (d’après Gautier, 2005 )
)
|
|
1998/1999 (%)
|
2003 (%)
|
|
Part des pharmaciens recevant au moins un usager de drogues par mois dans leur officine (base sur laquelle sont calculés les autres %)
|
54
|
85
|
|
Parmi eux :
| | |
|
Part des pharmaciens répondant à la fois à des demandes de seringues ou de trousses de prévention et à des demandes de TSO
|
30
|
70
|
|
Part des pharmaciens délivrant uniquement des seringues ou des trousses de prévention
|
5
|
16
|
|
Part des pharmaciens répondant uniquement à une demande de TSO
|
16
|
12
|
|
Part des pharmaciens participants à un PES
|
nr
|
6
|
|
Part des pharmaciens prêts à participer à un PES
|
nr
|
30
|
|
Part des pharmaciens qui refuseraient de participer à un PES
|
nr
|
57
|
nr : non renseigné
En 2003, 6,1 [5,5-6,7] personnes ont été vues par mois en moyenne en officine pour une demande de seringues ou de Stéribox® et 5,9 [5,3-6,5] personnes pour une demande de TSO (Gautier, 2005

).
Degré d’implication des professionnels en médecine de ville
En 2008, un peu moins des deux tiers des médecins généralistes ont vu au moins un usager dépendant aux opiacés au cours de l’année. Environ la moitié des médecins généralistes déclare recevoir au moins un usager dépendant aux opiacés par mois. Ce chiffre apparaît en nette hausse par rapport à 2003 (tableau 15.III) (Gautier et coll., à paraître).
Ces médecins se distinguent de leurs collègues par certaines caractéristiques. Leur profil type est le suivant :
• homme de moins de 41 ans qui exerce en cabinet de groupe ;
• dans une agglomération supérieure à 20 000 habitants ;
• plus de 10 % de sa clientèle bénéficie de l’AMG (Aide médicale gratuite) ;
• participe à un réseau de prise en charge de la toxicomanie (Gautier, 2005

).
Tableau 15.III Implication des médecins dans des activités de réduction des risques (Gautier, 2005 )
)
|
|
1998/1999 (%)
|
2003 (%)
|
2008 (%)
|
|
Proportion de médecins généralistes recevant au moins un usager de drogue par mois
|
34,8
|
34
|
49,2
|
|
Parmi eux :
| | | |
|
Part des médecins généralistes prescrivant un TSO
|
78,9
|
90,3
|
87,2
|
|
Buprénorphine haut dosage
|
71,9
|
84,5
|
76,9
|
|
Méthadone
|
12,6
|
26,0
|
37,7
|
|
Autre
|
13,5
|
7,4
|
14,9
|
En 2008, les médecins généralistes voient en moyenne 1,8 [1,7-1,9] usager dépendant aux opiacés par mois (évolution depuis 1998 non significative), ce qui donne une estimation de 110 000 usagers de drogues vus en moyenne par mois pour un TSO (sans tenir compte du fait que le patient peut être suivi par plusieurs médecins) (Gautier et coll., à paraître).
Étendue effective du parc des automates et état de fonctionnement
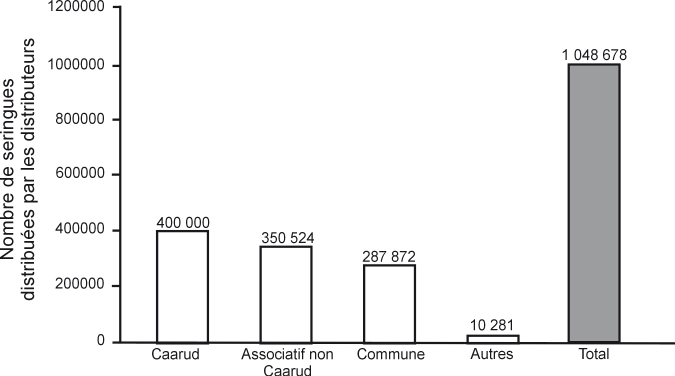
Les automates délivrant des trousses d’injection type Stéribox® contribuent sensiblement à la bonne accessibilité du matériel d’injection, non pas tant d’un point de vue quantitatif (ils distribuent un peu moins de 10 % du total des seringues vendues ou distribuées en France) que par la nature du service offert (anonymat et accès 24 h/24), ce qui leur permet d’atteindre une population différente de celle des autres dispositifs (figure 15.1

). En 2007, on dénombrait 255 points de distribution de trousses de prévention et 224 points de collecte de seringues, répartis dans 56 départements. Un peu plus de 40 % des départements français en sont donc dépourvus. Ils ont distribué plus d’un million de seringues et récupéré plus de 600 000 seringues usagées. Ce dispositif est néanmoins fragile car un quart des appareils sont vieillissants ou en mauvais état (Duplessy-Garson, 2007

).
Couverture du dispositif médico-social de réduction des risques
Le dispositif médico-social de réduction des risques (Caarud et Csapa) couvre la majeure partie du territoire français. Néanmoins, 26 départements ne disposent pas de Caarud, dont deux qui n’ont ni Caarud ni Csapa (figure 15.2

).
En 2008, 129 Caarud sont recensés sur le territoire français. Établissements médico-sociaux financés par la sécurité sociale, ils interviennent dans des lieux variés et selon des modes d’intervention divers. Parmi eux, 95 % proposent un accueil fixe, 66 % ont des équipes de rue, 47 % interviennent en squat et 40 % ont des équipes mobiles, 39 % travaillent avec des équipes en milieu festif et 28 % ont développé des actions en milieu pénitentiaire. Ils contribuent largement à la diffusion de matériels d’injection propres (3,8 millions de seringues en 2008) et d’autres matériels de prévention (petit matériel pour l’injection, préservatifs...). Les principales actions réalisées par ces structures sont : l’aide à l’hygiène et aux soins de première nécessité, les activités de promotion de l’éducation à la santé, l’aide à l’accès aux droits sociaux, le suivi des démarches administratives et judiciaires ou la recherche d’un hébergement d’urgence (Chalumeau, 2010

).
Plus précisément, en matière de distribution de matériel de prévention, l’activité des Caarud en 2008 était la suivante :
• seringues : 2,3 M de seringues à l’unité et 530 000 trousses (2 seringues) données en main propre, 200 000 trousses (2 seringues) via des automates gérés par le centre ;
• petit matériel d’injection : 1,1 M de filtres dont autant de cupules, 1,7 M de fioles d’eau, 2 M de tampons alcoolisés ;
• préservatifs : 782 000 dont les préservatifs masculins représentent 91 % ;
• gel : environ 292 000 unités.
L’aide à l’accès aux TSO et aux soins en général est une des missions importantes des Caarud :
• 83 % des Caarud déclarent mettre en place des actions d’accès aux TSO (orientation ou suivi) ;
• sur l’ensemble des actes d’aide à l’hygiène et aux soins de première nécessité, les soins corporels constituent les actes les plus fréquemment pratiqués (35 %), puis viennent les soins infirmiers (26 %) ;
• 84,7 % des Caarud développent des activités de promotion de l’éducation à la santé, dont 75 % des entretiens individuels et sessions d’information collectives axés sur les risques liés aux modes de contamination et aux substances.
Enfin les Caarud apportent une aide à l’accès aux droits sociaux, au logement ou à l’insertion et au suivi des démarches administratives ou judiciaires ; 73 % des interventions en ce domaine sont dédiés à la recherche d’un hébergement d’urgence.
En 2008, les Caarud ont vu 48 000 personnes. Les principales caractéristiques de ces personnes sont les suivantes : une femme pour quatre hommes, 34,1 ans en moyenne, 78 % en situation de précarité modérée ou forte, 17,4 % ont été incarcérés dans l’année (Chalumeau, 2010

).
La file active est en moyenne d’environ 200 personnes par structure mais avec des réalités très disparates : 41 structures ont une file active de moins de 200 personnes alors que seuls 11 Caarud comptabilisent plus de 1 000 personnes (Chalumeau, 2010

).
Des évolutions récentes dans la composition de la clientèle de ces structures ont été observées : plus de femmes et de jeunes parmi les nouvelles générations vues par les Caarud (Cadet-Taïrou et coll., 2004

).
Le rôle des Csapa dans la réduction des risques, qui est une de leurs missions, ne peut être précisé en l’absence de données en raison de la jeunesse du dispositif.
Dispositif de dépistage anonyme et gratuit
Les centres d’information et de dépistage anonymes et gratuits (Cidag), au nombre de 307 en 2006 auxquels il faut ajouter 76 antennes de Cidag en prison, sont un dispositif clef dans le dépistage des infections virales chez les usagers de drogues (Le Vu et Semaille, 2006

).
Disponibilité des matériels d’injection
En rassemblant les différentes sources d’information traitant des matériels d’injection, on peut estimer que près de 14 millions de seringues ont été vendues ou distribuées en 2008 aux usagers de drogues. Si on rapporte cette donnée au nombre d’usagers de drogues utilisant la voie injectable (81 000 utilisateurs injecteurs récents), on obtient un ratio d’environ 170 seringues par an et par usager (Costes et coll., 2009

). Ce chiffre, qui ne doit être pris que comme un ordre de grandeur, pourrait indiquer une assez grande accessibilité en France aux seringues pour les usagers de drogues pratiquant l’injection. Toutefois, en l’absence d’évaluation fiable des besoins d’une part et compte tenu des disparités géographiques probables d’autre part (zones rurales notamment), cette donnée reste difficile à interpréter. Les pharmacies jouent en cette matière un rôle central (tableau 15.IV

).
Tableau 15.IV Nombre de seringues délivrées en pharmacie en 2008 (d’après OFDT données InVS, GERS, Becton Dickinson, OFDT, Safe)
|
2008
|
Nombre de seringues vendues ou distribuées (en millions)
|
|
Pharmacie : à l’unité
|
4,3
|
|
Pharmacie : en Stéribox®
|
5,2
|
|
Caarud : à l’unité
|
2,3
|
|
Caarud : en Stéribox®
|
1,0
|
|
Automates
|
1,0*
|
|
Total
|
13,8
|
* Données 2007
Après la forte augmentation constatée jusqu’à la fin des années 1990, les ventes des seringues aux usagers de drogues en pharmacie diminuent sensiblement depuis (figure 15.3

). Cette baisse importante n’est que partiellement compensée par l’augmentation de la diffusion du matériel d’injection par les Caarud, ces derniers ne contribuant encore actuellement que pour moins d’un quart de l’ensemble des seringues vendues ou distribuées aux usagers de drogues.
Deux hypothèses peuvent être avancées pour expliquer la baisse du nombre de seringues diffusées auprès des usagers de drogues au cours des dix dernières années.
Une hypothèse positive serait la baisse du nombre d’injections liée à une moindre entrée des nouveaux usagers de drogues dans l’usage de drogues par voie intraveineuse, du fait de l’utilisation préférentielle d’autres modes d’usage (sniff et voie fumée). Ces modes d’absorption des produits sont très largement prédominants chez les usagers de drogues entrés en contact avec les drogues par le milieu festif et ont été adoptés par une part des usagers précaires. Une autre explication serait peut-être une sortie des usagers de drogues de l’usage intraveineux du fait de la diffusion de la substitution ou pour certains, une diminution de la fréquence des injections, celles-ci n’étant plus utilisées que de manière occasionnelle. Ainsi, si l’on a observé un accroissement du nombre d’usagers de drogues entre 1999 et 2005, la part des injecteurs semble être globalement décroissante dans les populations d’usagers de drogues, à l’exception de certains groupes spécifiques (Cadet-Taïrou et coll., 2010

; Costes et coll., 2010

).
Une hypothèse négative serait la reprise des comportements de partage et de la réutilisation des seringues qui a été observée chez certains usagers de drogues, notamment les plus précaires.
On recense peu de données sur l’adhésion aux différents matériels, qui permettraient de s’assurer que les services proposés répondent aux besoins des populations concernées. Pourtant, la littérature internationale retient que les critères gouvernant l’appréciation du matériel d’injection sont essentiellement son accessibilité, sa sûreté et sa maniabilité. Le matériel doit être facilement accessible c’est-à-dire via des dispositifs implantés au plus près des lieux de consommation et de vie des usagers : ils permettent à l’usager de maintenir son anonymat et de minimiser le risque d’être interpellé. De ce point de vue, les automates et la distribution secondaire de matériel sont favorablement perçus par les usagers. Ils garantissent un accès particulièrement facile et comparativement plus discret au matériel d’injection. Le matériel en lui-même doit être composé de telle sorte qu’il propose une protection optimale face aux risques sanitaires liés à l’usage. Le matériel se doit également d’être parfaitement adapté aux besoins des usagers. En l’absence de ces garanties, le matériel tenu à la disposition des usagers ne leur donne pas satisfaction et n’est pas utilisé (Ben Lakhdar et coll., 2008

).
Disponibilité des traitements de substitution aux opiacés (TSO)
La très large disponibilité des TSO en France, très majoritairement prescrits avec un faible seuil d’exigence par la médecine de ville, en fait un des dispositifs majeurs de la réduction des risques (Costes et coll., 2004

).
L’accès aux dispositifs en place a permis en 2007 à environ 130 000 personnes en France de recevoir un traitement de substitution aux opiacés (TSO) (figure 15.4

) dont la BHD représente 75 à 80 % de l’ensemble.
La BHD étant facilement accessible, au-delà même de son usage dans le cadre d’un suivi thérapeutique, elle est utilisée en auto-substitution par certains usagers ne souhaitant ou ne pouvant pas rentrer dans l’immédiat en contact avec le dispositif de soins (Costes et coll., 2004

et 2010

). Bien que fortement controversé, son usage comme drogue en remplacement de l’héroïne par les populations les plus précaires pourrait avoir contribué à la baisse des surdoses jusqu’en 2003. Il avait été estimé en 2002-2003 que sur l’ensemble des personnes recevant du Subutex®, environ 65 % étaient inscrites dans une démarche de traitement médical alors que 28 % recevaient des prescriptions de produits substitutifs de manière irrégulière et que 6 % se faisaient prescrire ces traitements le plus souvent dans un but de revente. Ces données ont été confirmées en 2006-2007 où respectivement 62,5 % et 60,8 % des patients tirés au sort sur ces deux années étaient en traitement régulier soit environ les 2/3 des deux échantillons. D’autre part, on note une évolution à la baisse des différents indicateurs prédictifs d’un potentiel détournement ou mésusage des médicaments de substitution, principalement de la BHD. Ainsi, la part des personnes bénéficiant d’une dose quotidienne supérieure à 32 mg/jour a baissé ces dernières années (respectivement 2 % en 2006 et 1,6 % l’année suivante
versus 6 % en 2002) (Cadet-Taïrou et coll., 2004

; Canarelli et Coquelin, 2009

).
Cependant, bien qu’il soit en cours de résorption, il persiste un différentiel d’accès important entre la buprénorphine haut dosage qui peut être proposé en primo-prescription par un médecin généraliste et la méthadone dont la primo-prescription relève des praticiens des centres spécialisés ou établissements de santé. La méthadone reste en effet, difficilement accessible pour une part des usagers de drogues : les structures qui la délivrent ne sont pas équitablement réparties sur le territoire national et peuvent également se trouver saturées.
On peut noter par ailleurs que pour des usagers de drogues insérés socialement, l’anonymat et la souplesse des horaires peuvent constituer un paramètre important de l’accessibilité. Ainsi, on estime qu’aux frontières Nord de la France un nombre non négligeable d’usagers de drogues préfèrent recevoir leur prescription de méthadone chez les médecins généralistes belges. Le responsable du suivi du programme méthadone en Belgique estimait en 2008 la présence de plus de 2 000 patients français en Wallonie. Ceux-ci se caractérisent par une bonne insertion socio-professionnelle, contribuant au désir de confidentialité (Planck et Schlérert, 2010

).
En conclusion, concernant la couverture géographique et l’accessibilité à la réduction des risques, les quelques données existantes permettent de porter un diagnostic plutôt favorable : une couverture assez bonne des deux dispositifs majeurs de réduction des risques (traitements de substitution et diffusion du matériel d’injection) malgré quelques lacunes géographiques résiduelles. En revanche, la mise à disposition des autres outils de prévention est moins bien connue. De plus, il est difficile de conclure que le dispositif de réduction des risques existant en France permette actuellement de couvrir les besoins des usagers de drogues en matière de réduction des risques.
En effet, si le dispositif de réduction des risques est du domaine de la santé publique, son accessibilité et son efficacité sont largement influencées par les actions menées dans le domaine de l’application de la loi et la sécurité publique. Depuis sa mise en œuvre, le bon fonctionnement du dispositif de réduction des risques repose sur le compromis – entre impératifs de santé publique et de sécurité publique – implicite suivant : l’absence d’intervention des forces de l’ordre à proximité des lieux de réduction des risques, de manière à ne pas dissuader les usagers de drogues de fréquenter ces structures.
Il semble que cet équilibre se fragilise actuellement. Certains professionnels de la réduction des risques font état d’un accroissement de la visibilité policière qui, sans intention de nuire, fragiliserait leur action en éloignant certains usagers, et aussi parfois de confiscation ou destruction du matériel de réduction des risques. Ceci serait susceptible de favoriser de nouvelles pratiques qui se développent. Les usagers éviteraient d’être porteurs de matériels qui les identifient aux yeux des fonctionnaires de police comme des usagers de drogues. Ils éviteraient également d’être porteurs de substances et tendraient à consommer n’importe où et dans la précipitation, dès que le produit est acquis, dans des conditions d’hygiène et psychologiques favorisant les risques (Costes et coll., 2010

).
Par ailleurs, il faudrait être en mesure d’analyser l’adéquation du dispositif aux besoins des usagers de drogues et donc être capable d’identifier le point de vue qu’ils portent sur ce dispositif. Or, cette appréciation par les usagers ainsi que leur utilisation des dispositifs et du matériel ne sont pas connues. Par ailleurs, on peut supposer que certains publics échappent encore aux actions de réduction des risques. Il est donc raisonnable d’avoir quelques doutes concernant l’adéquation du dispositif aux besoins des publics concernés.
L’appréciation que les usagers portent sur le matériel de réduction des risques mis à leur disposition n’est quasiment pas étudiée en France. Il s’agit pourtant d’un facteur déterminant pour la mise au point de matériel emportant l’adhésion des usagers et donc favorisant l’abandon des pratiques à risques (Ben Lakhdar et coll., 2008

). De même, au sujet des structures spécialisées en réduction des risques (Caarud et Csapa), si leur couverture géographique est large, on ne dispose pas d’éléments pour se prononcer sur la pertinence de leur implantation, à savoir, près des lieux de vie des usagers de drogues. Sur le plan de l’accompagnement social, un des besoins majeurs des usagers de drogues, la réponse proposée ne semble pas être à la hauteur de la demande d’une population très largement et profondément précarisée.
Un autre enjeu important dans les années à venir pour le dispositif de réduction des risques est d’élargir son action auprès de publics non encore couverts tels que :
• les jeunes désaffiliés qui ne fréquentent pas les Caarud et certains groupes de migrants. Ces usagers qui sont également les plus susceptibles d’avoir à faire avec les services du respect de la loi, souffrent à l’heure actuelle du renforcement de l’activité répressive : limitation de l’accès aux structures en cas de présence policière proche, peur de s’identifier comme toxicomane lorsqu’on est porteur de matériel de réduction des risques... ;
• les usagers en milieu inséré éloignés des populations fréquentant le dispositif en place.
Cette double problématique de l’adéquation des dispositifs existants aux besoins des usagers de drogues et des publics non couverts est un élément clef à prendre en considération pour aborder la question de l’élargissement de la palette des réponses proposées en matière de réduction des risques en France.
Bibliographie
[1] arenes jp,
guilbert p,
baudier f. Baromètre santé médecins généralistes 1998/1999.
Comité Français d’Éducation pour la Santé;
2000;
218pp.

[2]ben lakhdarc,
milhetm,
diaz-gomezc. Réduction des risques : transmission du VHC, efficacité des outils et acceptabilité par les usagers. Revues de la littérature. Evaluation des politiques publiques (ed.) OFDT, Saint-Denis, 2008, 73p.

[3] cadet-tairou a,
bello py,
costes jm,
palle c,
escots s. Les traitements de substitution en France : résultats récents 2004.
Tendances. 2004;
37:1
-8

[4] cadet-tairou a,
gandilhon m,
lahaie e,
chalumeau m,
coquelin a,
toufik a. Drogues et usages de drogues. État des lieux et tendances récentes 2007-2009 en France. Neuvième édition du rapport national du dispositif TREND.
OFDT;
Saint- Denis:2010;
280pp.

[5] canarelli t,
coquelin a. Donnés récentes relatives aux traitements de substitution aux opiacés.
Tendances. 2009;
65:1
-6

[6] chalumeau m. Les Caarud en 2008 : Analyse nationale des rapports d’activité asa-caarud. OFDT, Focus.
juillet 2010;
21pp.

[7] chalumeau m,
stawinski a,
toufik a,
cadet-taïrou a. Les CAARUD en 2006 et 2007 : Analyse nationale des rapports d’activité.
2009;
21pp.

[8] costes jm. Les usages de drogues illicites en France depuis 1999 vus au travers du dispositif TREND.
OFDT;
Saint-Denis:2010;
194pp.

[9] costes jm,
cadet-taïrou a,
thirion x,
bello py,
palle c. Du point de vue de la santé publique, quels sont les résultats positifs que l’on peut attribuer aux traitements de substitution aux opiacés en termes de prise en charge médicale, psychologique et sociale des usagers et quels sont leurs effets défavorables ou non souhaités (mésusages...) ?.
Alcoologie et Addictologie. 2004;
26 (4 suppl):38S
-54S

[10] costes jm,
vaissade l,
colasante e,
palle c,
legleye s, et coll. Prévalence de l’usage problématique de drogues en France – Estimations 2006.
OFDT;
Saint-Denis:2009;
29pp.

[11] duplessy-garson c. Résultats de l’enquête nationale 2007 sur les automates de réduction des risques.
Association Safe;
2007;

[12] gautier a. Baromètre santé médecins/pharmaciens 2003.
Baromètres Santé. Inpes;
Saint-Denis:2005;
271pp.

[13] gautier a (dir.). Baromètre santé médecins 2008.
Baromètres Santé. Inpes;
Saint-Denis:à paraître;

[14] le vu s,
semaille c. Dépistage anonyme et gratuit en France.
BEH. 2006;
7-8:

[15] planck l,
schlérert y. Les déplacements transfrontaliers liés aux drogues dans le nord et l’est de la France.
Les usages de drogues illicites en France depuis 1999 vus au travers du dispositif TREND.
costes jm (ed). OFDT;
2010;
Saint-Denis:38-50:

[16] reynaud-maurupt c,
cadet-taïrou a. Substances psychoactives chez les amateurs de l’espace festif Electro.
Tendances. 2007;
56:1
-4

→ Aller vers SYNTHESE
 )
) ).
). ; Gautier, 2005
; Gautier, 2005 ).
). )
) ).
). )
)
 ). En 2007, on dénombrait 255 points de distribution de trousses de prévention et 224 points de collecte de seringues, répartis dans 56 départements. Un peu plus de 40 % des départements français en sont donc dépourvus. Ils ont distribué plus d’un million de seringues et récupéré plus de 600 000 seringues usagées. Ce dispositif est néanmoins fragile car un quart des appareils sont vieillissants ou en mauvais état (Duplessy-Garson, 2007
). En 2007, on dénombrait 255 points de distribution de trousses de prévention et 224 points de collecte de seringues, répartis dans 56 départements. Un peu plus de 40 % des départements français en sont donc dépourvus. Ils ont distribué plus d’un million de seringues et récupéré plus de 600 000 seringues usagées. Ce dispositif est néanmoins fragile car un quart des appareils sont vieillissants ou en mauvais état (Duplessy-Garson, 2007 ).
). ).
). ).
). ).
). ).
). ).
). ).
). ). Ce chiffre, qui ne doit être pris que comme un ordre de grandeur, pourrait indiquer une assez grande accessibilité en France aux seringues pour les usagers de drogues pratiquant l’injection. Toutefois, en l’absence d’évaluation fiable des besoins d’une part et compte tenu des disparités géographiques probables d’autre part (zones rurales notamment), cette donnée reste difficile à interpréter. Les pharmacies jouent en cette matière un rôle central (tableau 15.IV
). Ce chiffre, qui ne doit être pris que comme un ordre de grandeur, pourrait indiquer une assez grande accessibilité en France aux seringues pour les usagers de drogues pratiquant l’injection. Toutefois, en l’absence d’évaluation fiable des besoins d’une part et compte tenu des disparités géographiques probables d’autre part (zones rurales notamment), cette donnée reste difficile à interpréter. Les pharmacies jouent en cette matière un rôle central (tableau 15.IV ).
). ). Cette baisse importante n’est que partiellement compensée par l’augmentation de la diffusion du matériel d’injection par les Caarud, ces derniers ne contribuant encore actuellement que pour moins d’un quart de l’ensemble des seringues vendues ou distribuées aux usagers de drogues.
). Cette baisse importante n’est que partiellement compensée par l’augmentation de la diffusion du matériel d’injection par les Caarud, ces derniers ne contribuant encore actuellement que pour moins d’un quart de l’ensemble des seringues vendues ou distribuées aux usagers de drogues.
 ; Costes et coll., 2010
; Costes et coll., 2010 ).
). ).
). ).
). ) dont la BHD représente 75 à 80 % de l’ensemble.
) dont la BHD représente 75 à 80 % de l’ensemble.
 et 2010
et 2010 ). Bien que fortement controversé, son usage comme drogue en remplacement de l’héroïne par les populations les plus précaires pourrait avoir contribué à la baisse des surdoses jusqu’en 2003. Il avait été estimé en 2002-2003 que sur l’ensemble des personnes recevant du Subutex®, environ 65 % étaient inscrites dans une démarche de traitement médical alors que 28 % recevaient des prescriptions de produits substitutifs de manière irrégulière et que 6 % se faisaient prescrire ces traitements le plus souvent dans un but de revente. Ces données ont été confirmées en 2006-2007 où respectivement 62,5 % et 60,8 % des patients tirés au sort sur ces deux années étaient en traitement régulier soit environ les 2/3 des deux échantillons. D’autre part, on note une évolution à la baisse des différents indicateurs prédictifs d’un potentiel détournement ou mésusage des médicaments de substitution, principalement de la BHD. Ainsi, la part des personnes bénéficiant d’une dose quotidienne supérieure à 32 mg/jour a baissé ces dernières années (respectivement 2 % en 2006 et 1,6 % l’année suivante versus 6 % en 2002) (Cadet-Taïrou et coll., 2004
). Bien que fortement controversé, son usage comme drogue en remplacement de l’héroïne par les populations les plus précaires pourrait avoir contribué à la baisse des surdoses jusqu’en 2003. Il avait été estimé en 2002-2003 que sur l’ensemble des personnes recevant du Subutex®, environ 65 % étaient inscrites dans une démarche de traitement médical alors que 28 % recevaient des prescriptions de produits substitutifs de manière irrégulière et que 6 % se faisaient prescrire ces traitements le plus souvent dans un but de revente. Ces données ont été confirmées en 2006-2007 où respectivement 62,5 % et 60,8 % des patients tirés au sort sur ces deux années étaient en traitement régulier soit environ les 2/3 des deux échantillons. D’autre part, on note une évolution à la baisse des différents indicateurs prédictifs d’un potentiel détournement ou mésusage des médicaments de substitution, principalement de la BHD. Ainsi, la part des personnes bénéficiant d’une dose quotidienne supérieure à 32 mg/jour a baissé ces dernières années (respectivement 2 % en 2006 et 1,6 % l’année suivante versus 6 % en 2002) (Cadet-Taïrou et coll., 2004 ; Canarelli et Coquelin, 2009
; Canarelli et Coquelin, 2009 ).
). ).
). ).
). ). De même, au sujet des structures spécialisées en réduction des risques (Caarud et Csapa), si leur couverture géographique est large, on ne dispose pas d’éléments pour se prononcer sur la pertinence de leur implantation, à savoir, près des lieux de vie des usagers de drogues. Sur le plan de l’accompagnement social, un des besoins majeurs des usagers de drogues, la réponse proposée ne semble pas être à la hauteur de la demande d’une population très largement et profondément précarisée.
). De même, au sujet des structures spécialisées en réduction des risques (Caarud et Csapa), si leur couverture géographique est large, on ne dispose pas d’éléments pour se prononcer sur la pertinence de leur implantation, à savoir, près des lieux de vie des usagers de drogues. Sur le plan de l’accompagnement social, un des besoins majeurs des usagers de drogues, la réponse proposée ne semble pas être à la hauteur de la demande d’une population très largement et profondément précarisée.