| |
| Med Sci (Paris). 32(8-9): 671–674. doi: 10.1051/medsci/20163208004.Des anticorps qui détruisent les cellules infectées par le VIH-1 Timothée Bruel,1** Hugo Mouquet,2,3 and Olivier Schwartz1,3* 1Institut Pasteur, Département de Virologie, Unité Virus et Immunité, CNRS URA 3015, 28, rue du Docteur Roux, 75015 Paris, France 2Institut Pasteur, Département d’Immunologie, Laboratoire G5, Réponse humorale aux pathogènes, Inserm U1222, 28, rue du Docteur Roux, 75015Paris, France 3Vaccine Research Institute, Créteil, France MeSH keywords: Anticorps neutralisants, Mort cellulaire, Cytotoxicité immunologique, Anticorps anti-VIH, Infections à VIH, Humains, Immunothérapie active, usage thérapeutique, immunologie, anatomopathologie, thérapie, méthodes, tendances |
Les fonctions effectrices des immunoglobulines La production d’anticorps (ou immunoglobulines, Ig) est un élément essentiel de la réponse immunitaire à la suite d’une infection ou d’une vaccination. Les anticorps sont produits par les lymphocytes B et sont spécifiques des antigènes qui ont déclenché la réponse immune. On parle de neutralisation lorsque la création du complexe antigène-anticorps inhibe l’activité biologique de l’antigène. Cette fonction de neutralisation est le principal corrélat de protection de nombreux vaccins et sérothérapies [1]. Les anticorps sont également capables d’interagir avec de nombreuses cellules du système immunitaire par l’intermédiaire de récepteurs qui reconnaissent la région constante des immunoglobulines appelée fragment cristallisable (Fc). Ces récepteurs Fc (Fc receptor, FcR) sont nécessaires au bon fonctionnement de la réponse humorale, par exemple pour la clairance des complexes immuns. Différents types de cellules du système immunitaire expriment ces FcR, permettant ainsi l’induction de fonctions effectrices complémentaires à la neutralisation [2]. Parmi celles-ci, la cytotoxicité cellulaire dépendante des anticorps (antibody dependent cellular cytotoxicity, ADCC) (Figure 1) et la phagocytose dépendante des anticorps (antibody dependent phagocytosis, ADP) ont pour cible les cellules ou les éléments antigéniques qui ont été reconnus et sont recouverts par des anticorps et conduisent à leur destruction. Les effecteurs cellulaires de l’ADCC sont principalement les cellules NK (natural killer) qui expriment la molécule CD16 (ou FcgRIII), un FcR reconnaissant les Ig d’isotype G (IgG). Les monocytes, les neutrophiles et les macrophages interviennent également dans l’ADCC.
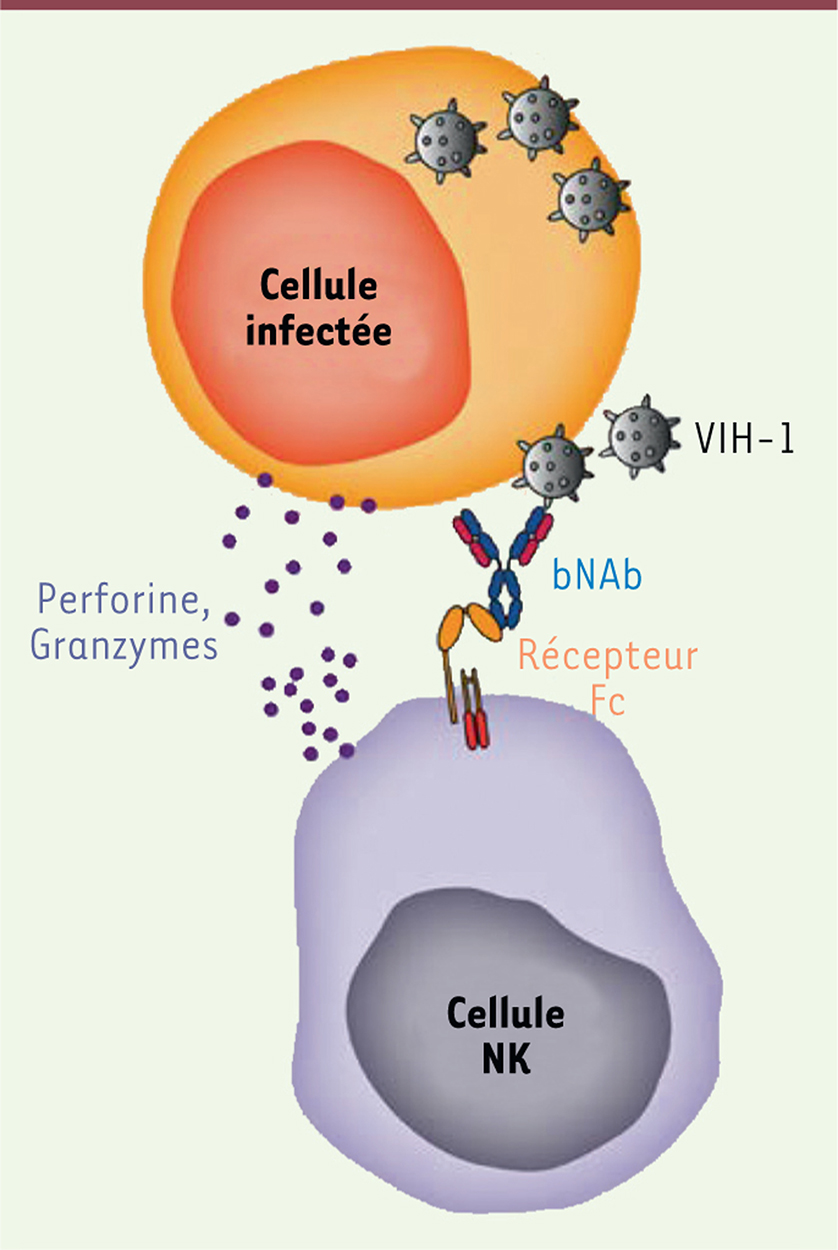
 | Figure 1.
Représentation schématique de l’ADCC induite par les bNAb. Une cellule infectée par le VIH-1 (virus de l’immunodéficience humaine de type 1) exprime des antigènes viraux (la glycoprotéine d’enveloppe) à sa surface. Cela permet à certains anticorps de se fixer à la membrane plasmique. Les cellules NK (natural killer) sont alors activées par l’intermédiaire du récepteur pour le fragment Fc des immunoglobulines G, CD16. Elles libèrent alors les granzymes et perforines qui vont détruire la cellule infectée reconnue par les anticorps. ADCC : antibody dependent cellular cytotoxicity ; bNAb : broadly neutralizing antibodies. |
Lors de l’infection par le virus de l’immunodéficience humaine de type 1 (VIH-1), les anticorps capables d’induire une ADCC, qu’ils soient neutralisants ou non, interfèrent avec la réplication virale [3]. Ainsi, chez certains patients infectés par le VIH, leur présence peut être associée à une progression plus lente vers le SIDA [4]. Ils constituent l’un des corrélats de protection de l’essai clinique vaccinal RV144 réalisé chez des volontaires sains, et qui a montré une efficacité de protection contre le risque d’infection de 31 % [5]. Mais la capacité de certains anticorps à induire l’ADCC est réduite par des protéines virales, les protéines accessoires Vpu et Nef du VIH-1, suggérant que le virus a probablement développé des stratégies afin d’échapper à ce mécanisme immunitaire [3]. |
Les anticorps neutralisants à large spectre contre le VIH-1 La variabilité du VIH-1 est l’un des obstacles majeurs à la conception d’un vaccin. Il existe différentes « clades »1 ou groupes de VIH-1, eux-mêmes divisés en sous-groupes. Le virus possède aussi une forte capacité de mutation, faisant évoluer les antigènes viraux reconnus, participant ainsi activement à son échappement à la réponse immunitaire. Parallèlement, les cellules B, productrices d’anticorps, sont aussi sujettes à des phénomènes de mutations somatiques à l’origine de variants d’anticorps présentant des activités de plus en plus optimisées. Il existe donc une compétition entre le système immunitaire et le virus. Ainsi, après plusieurs années d’infection, ce phénomène d’optimisation de la reconnaissance conduit parfois à l’apparition d’anticorps plus actifs capables d’accéder à des zones très conservées du virus [6]. Cela se traduit par une capacité de neutralisation dite à large spectre, efficace contre de nombreux isolats viraux ; on parle dans ce cas de broadly neutralizing antibodies, ou bNAb. Ces anticorps ont pour cible la glycoprotéine d’enveloppe virale. Ils sont efficaces à de très faibles concentrations face aux différents groupes de VIH-1. À l’heure actuelle, les cibles d’une cinquantaine de ces anticorps bNAb ont été identifiées et caractérisées. L’enveloppe du VIH est constituée d’un trimère de la protéine gp120. Elle est impliquée dans la reconnaissance du CD4 (une protéine exprimée en particulier par les lymphocytes T) et est reliée, de manière non-covalente, à un trimère d’une autre protéine virale, la gp41, possédant l’activité de fusion permettant au virus d’entrer dans la cellule. Les bNAb peuvent se fixer à différentes régions appelées « sites de vulnérabilité » : le site de liaison au récepteur CD4 (CD4 binding site), la boucle variable V32,, les boucles V1/V2, le site localisé entre la gp41 et la gp120, ou celui situé sur la gp41 [6]. L’utilisation de modèles précliniques d’infection par le VIH-1 tels que les souris humanisées ou les macaques a permis d’étudier l’effet de ces anticorps in vivo, montrant leur efficacité aussi bien en prophylaxie qu’en thérapie. Ces modèles ont également mis en évidence que l’utilisation de ces anticorps en monothérapie (utilisant un seul type de bNAb) entraîne l’apparition de variants d’échappement viraux. Ce phénomène est en partie évitable par l’utilisation de cocktails de différents bNAb ciblant plusieurs sites de vulnérabilité. Si la conception d’un vaccin capable d’induire des bNAb semble encore difficile, des immunothérapies passives, réalisées par injection d’anticorps recombinant, sont en cours d’essai clinique aux États-Unis. Ainsi, l’injection du bNAb 3BNC117 ou du VRC01, qui se fixent tous les deux sur le CD4 binding site, permet de diminuer la charge virale de 10 à 100 fois pendant 28 jours chez des patients infectés [7, 8]. Le mécanisme d’action in vivo de ces anticorps reste mal compris. La neutralisation du virus ne peut expliquer à elle seule l’efficacité des bNAb. En effet, des mutations touchant le fragment Fc des bNAb, qui empêchent leur interaction avec les FcR, limitent leur action protectrice dans les modèles animaux, montrant l’importance de cette partie de l’immunoglobuline dans leur activité [9]. Chez la souris humanisée, les bNAb, lorsqu’ils sont associés à des molécules activant la transcription du VIH-1, permettent de diminuer la taille du réservoir viral [10]. Ce réservoir correspond à un pool de cellules infectées à très bas bruit qui persiste malgré le traitement anti-rétroviral. Il est responsable de la reprise de la multiplication du virus lors de l’interruption du traitement. Actuellement, un large effort de la recherche est consacré à la mise au point de stratégies de guérison (ou « cure » en anglais) visant à éradiquer le virus chez les personnes traitées. Ces stratégies nécessitent l’élimination des cellules infectées. Dans le modèle des souris humanisées, l’effet des bNAb ne se limite pas à la neutralisation. Des fonctions effectrices, médiées par une interaction avec les FcR des cellules immunitaires, sont également requises. La capacité d’activation des fonctions effectrices de ces cellules par les bNAb semble donc primordiale pour l’efficacité de ces anticorps in vivo, dans des stratégies de prophylaxie, de traitement ou d’élimination du réservoir viral. |
La destruction des cellules infectées par les anticorps à large spectre Ces différentes observations nous ont conduit à étudier le mécanisme d’action des bNAb, en particulier leur capacité à induire la destruction des cellules infectées par le VIH-1 [11]. Nous avons sélectionné un panel de 12 anticorps, ciblant les différents sites de vulnérabilité du virus, et nous avons examiné leurs capacités d’ADCC en utilisant différents tests de culture cellulaire. La plupart de ces anticorps inhibent la transmission du virus de cellule à cellule [12]. Un test révélateur de l’activation de la voie initiée par le récepteur CD16, qui est la voie de signalisation de l’ADCC dans les cellules NK, a été utilisé ; les cibles cellulaires des anticorps étant constituées de cellules infectées par deux isolats de laboratoire – le HIV NL-AD8, un virus CCR5-tropique ayant pour cible les cellules exprimant le CCR5 (C-C chemokine receptor type 5), et le HIV NL4.3, un virus CXCR4 (C-X-C chemokine receptor type 4)-tropique. Selon l’isolat viral utilisé, 6 ou 8 des anticorps testés ont activé la voie impliquant le CD16. Ces résultats montrant un rôle des anticorps et du récepteur CD16 ont ensuite été confirmés par un test fonctionnel permettant de révéler la destruction, par des cellules NK primaires, des cellules exposées aux anticorps (voir un exemple d’activité d’un tel bNAb,
Figure 2A
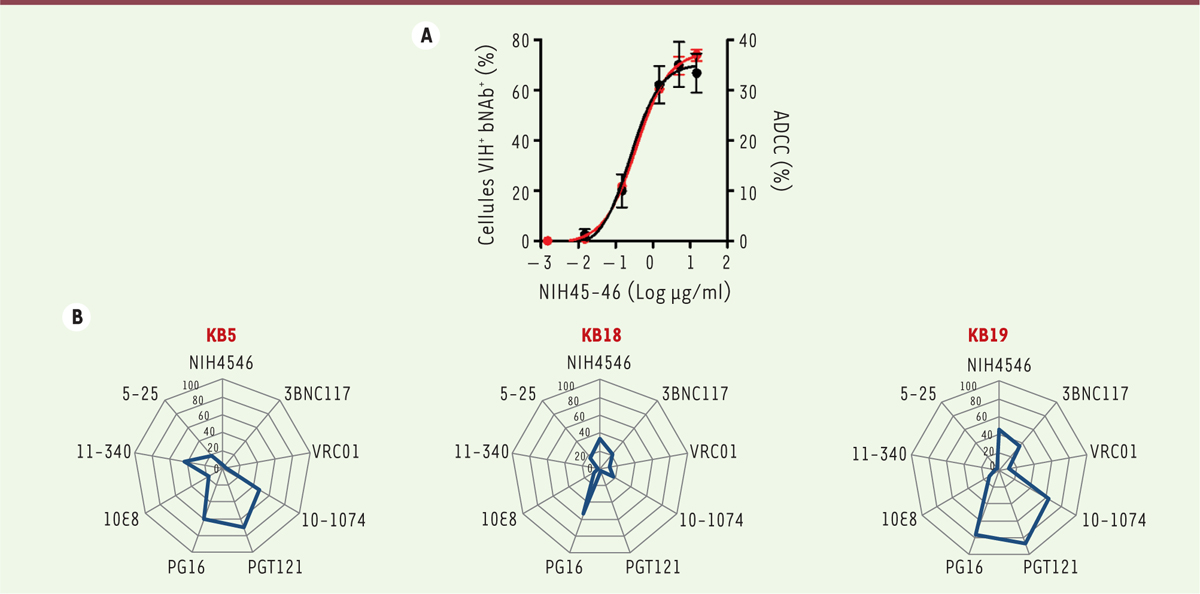
). Dans ces expériences, d’importantes différences d’efficacité ont cependant été observées en fonction de l’anticorps, de la dose utilisée et de l’isolat viral. Les paramètres permettant de définir l’efficacité des bNAb dans ces expériences ont par la suite été déterminés. Nous avons ainsi mesuré leur capacité à se fixer aux cellules infectées, mettant en évidence une relation très forte entre la fixation des bNAb sur les cellules infectées et leur capacité d’induction de l’ADCC (Figure 2A). Certains bNAb sont ainsi capables de se fixer aux cellules infectées, mais l’interaction n’est pas stable et est insuffisante pour activer les cellules NK. Les raisons de cette instabilité ne sont pas encore parfaitement comprises, mais elles sont probablement liées à l’affinité des anticorps pour les protéines de l’enveloppe virale. Cette instabilité peut provenir également d’une éventuelle internalisation des complexes antigènes-anticorps, ou d’un décrochage de l’enveloppe virale. Des expériences sont en cours afin d’éclaircir ces points. Nous avons également utilisé des souches virales dites « primaires », isolées à partir d’échantillons de patients, en particulier, des virus dits transmitted/founder pour lesquels une analyse bioinformatique a permis de reconstituer le variant viral à l’origine de l’infection. Les cellules infectées par ces virus primaires sont généralement moins bien reconnues par les bNAb que les isolats de laboratoire et nous n’avons pas pu identifier un unique bNAb qui serait efficace contre tous les virus primaires. La combinaison de plusieurs bNAb permet cependant une bonne reconnaissance des cellules infectées et l’induction d’une ADCC. Nous avons également isolé des virus à partir du réservoir viral chez des patients recevant un traitement antirétroviral classique. Là encore, la combinaison de plusieurs bNAb permet souvent la reconnaissance des cellules infectées. Ces mêmes combinaisons permettent de détruire une partie de ces cellules infectées par ADCC. Nous avons également observé que le panel des bNAb efficaces chez un patient est très variable, avec une reconnaissance des cellules infectées généralement restreinte à seulement quelques anticorps (voir des exemples de fixation d’un panel de 9 anticorps sur les cellules de trois patients
Figure 2B
).
 | Figure 2.
Caractérisation de l’activité cytotoxique des bNAb. A. Exemple de l’activité du bNAb NIH45-46, qui se fixe sur le CD4 binding site présent sur la glycoprotéine d’enveloppe du virus. En rouge, analyse par cytométrie de flux de la capacité du bNAb à reconnaître les cellules infectées par le VIH-1 (virus de l’immunodéficience humaine de type 1). En noir, élimination des cellules infectées par les cellules NK ( natural killer), dans un test d’ADCC. B. Variabilité d’exposition d’épitopes de l’enveloppe à la surface des cellules chez 3 patients (KB5, KB18, KB19). Mesure par cytométrie de flux du pourcentage de fixation d’un panel de 9 anticorps (NIH45-46, 3BNC117, VRC01, 10-1074, PGT121, PG16, 10E8, 11-340 et 5-25) sur les cellules de ces patients. Le virus du réservoir a été réactivé in vitro en stimulant les cellules CD4 + du sang. Résultats provenant de [ 11]. ADCC : antibody dependent cellular cytotoxicity ; bNAb : broadly neutralizing antibodies. |
|
Vers un traitement utilisant les bNAb ? Certains bNAb sont donc également capables d’entraîner l’élimination des cellules infectées. Cette élimination dépend de leur capacité à identifier et à se lier stablement aux cellules infectées (Figure 2). On comprend donc mieux pourquoi les bNAb diminuent la taille du réservoir viral chez la souris humanisée [10]. Cependant, les récentes publications rapportant les essais cliniques des bNAb (3BNC117 et VRC01) ne montrent pas de diminution spectaculaire de la charge en ADN viral, un marqueur de la taille du réservoir, lorsque ces anticorps sont utilisés en monothérapie [7, 8]. Il faudra probablement concevoir des immunothérapies personnalisées, fondées sur des combinaisons d’anticorps adaptées aux populations virales portées par chaque patient. Cela nécessitera la mise au point de tests simples et fiables permettant de mesurer l’action des anticorps face au réservoir. Il est également important de poursuivre les études in vivo concernant l’effet de ces anticorps sur le réservoir viral, ou sur les cellules infectées. Est-ce que ces anticorps peuvent éliminer les cellules infectées dans les tissus lymphoïdes ? À quelle vitesse ? Quels sont les niveaux d’exposition de l’enveloppe virale à la surface de la cellule infectée ? Quelles sont les cellules effectrices impliquées : NK, macrophages, autres cellules ? Ces questions, et d’autres encore, pourront trouver des réponses grâce, par exemple, à des modèles de souris humanisées. Les bNAb constituent un outil antiviral puissant et prometteur. Cependant, c’est par une compréhension précise de leur mode d’action que l’on pourra optimiser leur utilisation en clinique pour des stratégies prophylactiques ou thérapeutiques. |
Les auteurs déclarent n’avoir aucun autre lien d’intérêt concernant les données publiées dans cet article.
|
Footnotes |
1.
Lambert PH, Liu M, Siegrist C-A. Can successful vaccines teach us how to induce efficient protective immune responses? Nat Med. 2005; ; 11 : :S54.–S62. 2.
Bournazos S, DiLillo DJ, Ravetch JV. The role of Fc-FcγR interactions in IgG-mediated microbial neutralization . J Exp Med. 2015; ; 212 : :1361.–1369. 3.
Lewis GK, Finzi A, DeVico AL, Pazgier M. Conformational masking and receptor-dependent unmasking of highly conserved env epitopes recognized by non-neutralizing antibodies that mediate potent ADCC against HIV-1 . Viruses. 2015; ; 7 : :5115.–5132. 4.
Lambotte O, Ferrari G, Moog C, et al. Heterogeneous neutralizing antibody and antibody-dependent cell cytotoxicity responses in HIV-1 elite controllers . AIDS. 2009; ; 23 : :897.–906. 5.
Corey L, Gilbert PB, Tomaras GD, et al. Immune correlates of vaccine protection against HIV-1 acquisition . Sci Transl Med. 2015; ; 7 : :310rv7.. 6.
Mouquet H. Antibody B cell responses in HIV-1 infection . Trends Immunol. 2014; ; 35 : :549.–561. 7.
Caskey M, Klein F, Lorenzi JCC, et al. Viraemia suppressed in HIV-1-infected humans by broadly neutralizing antibody 3BNC117 . Nature. 2015; ; 522 : :487.–491. 8.
Lynch RM, Boritz E, Coates EE, et al. Virologic effects of broadly neutralizing antibody VRC01 administration during chronic HIV-1 infection . Sci Transl Med. 2015; ; 7 : :319ra206.. 9.
Bournazos S, Klein F, Pietzsch J, et al. Broadly neutralizing anti-HIV-1 antibodies require Fc effector functions for in vivo activity . Cell. 2014; ; 158 : :1243.–1253. 10.
Halper-Stromberg A, Lu CL, Klein F, et al. Broadly neutralizing antibodies and viral inducers decrease rebound from HIV-1 latent reservoirs in humanized mice . Cell. 2014; ; 158 : :989.–999. 11.
Bruel T, Guivel-Benhassine F, Amraoui S, et al. Elimination of HIV-1-infected cells by broadly neutralizing antibodies . Nat Commun. 2015; ; 7 : :10844.. 12.
Malbec M, Porrot F, Rua R, et al. Broadly neutralizing antibodies that inhibit HIV-1 cell to cell transmission . J Exp Med. 2013; ; 210 : :2813.–2821. |