Consommations et mésusages : données épidémiologiques
2012
5-
Consommation et mésusages en prison
De nombreuses données françaises ou internationales attestent de la relation qui lie la consommation (et le mésusage) de médicaments, les usages de drogues illicites, la morbidité psychiatrique et l’incarcération, relation qui amène à retrouver une forte présence des trois premiers éléments au sein des établissements pénitentiaires. L’état de détention lui-même et les conditions dans lesquelles celle-ci se déroule constituent également des facteurs pouvant favoriser l’apparition d’une symptomatologie psychiatrique (anxiété, tristesse, troubles du sommeil...). Ces éléments concourent au maintien d’une consommation de médicaments psychotropes parmi les détenus, plus importante que dans la population générale. L’hypothèse selon laquelle les traitements psychotropes pourraient également être utilisés comme réponse à des comportements non pathologiques réactifs à la situation carcérale ou pour faciliter l’adaptation à cette condition a néanmoins été posée.
En outre, la présence d’usagers de drogues en proportion importante dans les prisons, couplée à un accès aux substances psychoactives en général limité par rapport au monde extérieur va accroître une demande de médicaments psychotropes visant toute la gamme des fonctions recherchées par les usagers de drogues. La population carcérale constitue ainsi un groupe à haut risque en matière d’usage de drogues et de médicaments détournés en particulier.
Sources de données
Difficultés du champ
Les enquêtes sur les consommations pendant l’incarcération se heurtent à des difficultés d’ordres logistique et psychologique. La maîtrise des biais liés au moyen d’accès aux détenus exige par exemple une bonne connaissance du système carcéral particulièrement complexe. En effet, les études menées à partir des dispositifs de soins ou de psychiatrie en prison ne concernent que ceux qui demandent et obtiennent un contact avec ces unités, à l’exception des études concernant les entrants qui ne renseignent en fait que sur la situation extérieure. Les stratégies d’échantillonnage doivent s’adapter aux contraintes administratives (Rapport Maguet, non publié). Les études où le détenu est interrogé directement sont peu nombreuses : on peut citer par exemple les travaux de Fernandez et Drulhe (2010

), Bouhnik (1996

et 1999

)... Certaines études interrogent les structures de soins (dossiers) (Facy et coll., 1995

; Facy, 1997

) ou utilisent des questionnaires administrés par le personnel de soins.
Interroger sur une pratique interdite, dans un cadre par nature répressif, ne va pas de soi. Les détenus craignent la rupture de confidentialité, et dans ce cas l’impact de leur réponse : stigmatisation, obtention ou non de substances médicamenteuses (De Maere, 2000

: cité par Maguet et coll., 2007

, non publié ; Rotily et coll., 1998

; Fernandez et Drulhe, 2010

). Fernandez (2010

) constate également combien « se confier » est un acte qui peut apparaître risqué aux détenus qui apprennent rapidement à l’éviter, y compris vis-à-vis de leurs co-détenus.
Entrées thématiques multiples
On ne peut pas aborder la question de la consommation et du mésusage de médicaments en prison sans se référer aux interactions multiples entre usage de drogues, incarcérations et pathologie mentale. Ces thèmes sont investis avec des angles de vue, des logiques, voire des idéologies sous-jacentes variés, notamment quand on se situe au plan international : respect de la loi ou des normes d’usage et de prescription des médicaments psychotropes, réduction des risques, santé mentale des entrants, rôle de l’emprisonnement dans le maintien de l’ordre social, rôle de l’incarcération sur la santé des détenus ou sur leur parcours de soins, équité de l’accès au soins...
La littérature consacre une part assez large à la description des entrants en prison (santé et usages de drogues), ce qui rend compte essentiellement des usages en dehors de la prison et témoigne de la forte proportion d’usagers de drogues parmi les personnes incarcérées (ORS Paca, 1993

; Mouquet et coll., 1999

; Mouquet, 2005

; Sahajian et coll., 2006

; Niveau et Ritter, 2008

). En France, ces études sont rendues possibles du fait de l’existence depuis au moins 25 ans d’une visite médicale obligatoire pour tout détenu à l’entrée en prison.
Dans le cadre même de l’incarcération, la question des médicaments psychotropes est souvent abordée par le biais de l’accès aux médicaments de substitution aux opiacés (MSO) ou au traitement d’autres pathologies psychiatriques. Plusieurs études ont montré l’intérêt de l’accès aux TSO en prison, notamment sur la prévention des overdoses à la sortie (Costes et coll., 2004

) et sur la prévention des réincarcérations (Rotily et coll., 2000

; Levasseur et coll., 2002

). Les autres questions abordées spécifiquement à propos des TSO concernent la gestion pratique de la prescription et de la délivrance des TSO en prison, l’étendue de l’offre et les pratiques en matière d’initiation ou de poursuite des TSO dans les établissements pénitentiaires et enfin la préparation à la sortie.
Certains aspects sont essentiellement évoqués à travers des données qualitatives, voire des témoignages : les trafics et leur gestion, les initiations au mésusage en prison, l’utilisation des médicaments (et particulièrement la BHD) comme source de revenus pour le cantinage
1
La cantine est la « boutique » de l’établissement pénitentiaire où le détenu peut acheter divers objets ou denrées dans la limite de ses moyens financiers. Cette possibilité de « cantiner » s’exerce sous le contrôle du chef d’établissement et dans les conditions prévues par le règlement intérieur qui fixe les jours, heures, modalités des commandes et des livraisons. La possibilité de cantiner peut éventuellement être limitée par le directeur de l’établissement (Source :
www.prison.eu.org).
, fonction que l’on versera au crédit ou au débit des médicaments, selon le positionnement adopté.
Certaines études qui décrivent les consommations de drogues, pendant l’incarcération, incluent les médicaments psychotropes (Facy, 1997

; Borrey et coll., 2003

; Plugge et coll., 2009

; Postigo et coll., 2011

; Jackson et coll., 2011

). Cependant, la question de l’usage de drogues illicites durant l’incarcération, même sans aborder la question des médicaments, reste un champ pertinent à examiner, lorsque l’on s’intéresse à l’usage et au détournement de ces derniers : en effet, ces deux consommations (drogues illicites et médicaments) sont le plus souvent étroitement liées chez les usagers de drogues problématiques. De plus, on ne peut ignorer les transferts qui s’opèrent en milieu carcéral entre drogues illicites et médicaments psychotropes : les motivations à l’usage de drogues illicites peuvent être, pour une large part, extrapolées à certains usages médicamenteux. Le médicament reçu par prescription, comme dans le milieu communautaire, va constituer une monnaie éventuellement utilisable pour favoriser l’accès aux drogues illicites, la recherche de drogues illicites apparaissant alors comme un moteur possible d’alimentation du marché noir de médicaments (Fernandez et Druhle, 2010

).
Les médicaments psychotropes peuvent apparaître de manière incidente dans le cadre d’études sur la santé mentale en prison (par exemple sur le suicide) ou sur le rôle de la prison dans les parcours de soins des pathologies psychiatriques. La prescription de médicaments psychotropes est utilisée dans certaines études épidémiologiques comme indicateur de l’existence de pathologies psychiatriques ou de l’existence de prises en charge psychiatriques.
Les pratiques d’injection en prison et des conditions d’injection constituent également un sujet qui mobilise les chercheurs du fait des risques de transmission du VIH et du VHC inhérents à ce mode d’usage.
La littérature sociologique interroge le rôle des médicaments psychotropes en prison, aussi bien dans le cadre du mésusage que dans celui de la prescription : entre le soin et l’outil d’adaptation à la prison (pour le détenu) et celui de la régulation de comportements pas nécessairement pathologiques (pour l’institution).
Les conséquences de l’usage de médicaments psychotropes en prison, détournés ou non, constituent un champ particulièrement peu documenté.
Contexte carcéral en France
Surpopulation
La population carcérale s’élevait, au 1
er mai 2010, à 61 604 détenus (France entière) dont 74,1 % étaient condamnés
2
Les autres détenus étant des prévenus c’est-à-dire en détention préventive dans l’attente d’un jugement.
. Les détenus étaient répartis dans 191 établissements pénitentiaires d’une capacité opérationnelle globale de 56 779 places, supportant un taux d’occupation moyen réel égal à 118 %
3
Le taux d’occupation moyen théorique est en fait égal à 108 %. Cet indicateur ne rend cependant pas compte de la réalité car il ne tient pas compte du nombre de places fonctionnelles mais inoccupées qui s’élevaient au nombre de 4 668 à la date du calcul (Tournier, 2010

).
(Tournier, 2010

; Obradovic et coll., 2011

). Ce taux masque cependant d’importantes disparités. Alors que dans les établissements pour peine, dont les flux sont régulés par un
numerus clausus, le nombre de détenus pour 100 places baisse (85 en 2010), la surpopulation concerne avant tout les maisons d’arrêt ou les quartiers « maisons d’arrêt » des centres pénitentiaires
4
Qui offrent 60 % des places opérationnelles et donc accueillent une part plus importante des détenus du fait de la surpopulation.
censés héberger une majorité de prévenus en attente d’un jugement, et les condamnés à de courtes peines
5
C’est-à-dire dont le reliquat de peine n’excède pas un an.
. Le taux d’occupation moyen (grande variation selon les établissements) y atteint 125 détenus pour 100 places (Obradovic et coll., 2011

). Après avoir franchi son niveau maximum en 2004 (121 % en moyenne), le taux de surpopulation carcérale français tend actuellement à se réduire, suite à la construction de nouveaux établissements et à un accroissement de l’utilisation des aménagements de peine ou des alternatives à l’incarcération (Aebi et Delgrande, 2010

; Portelli, 2010

; Obradovic et coll., 2011

; Timbart, 2011

). En dépit de ces mesures, la France se distingue en Europe par une surpopulation carcérale supérieure à celle de ses voisins (Aebi et Delgrande, 2010

).
Outre la surpopulation, les conditions de vie et de traitement des détenus dans le dispositif carcéral français ne cessent, depuis plus de dix ans, d’être régulièrement dénoncées tant par les intervenants directs en prison (Vasseur, 2000

; par exemple) que par les observateurs divers aux plans national et international (OIP, 2000

; Hyest et Cabanel, 2000

; Mermaz et Floch, 2000

; OIP, 2003

et 2005

; CPT, 2006

).
Prise en charge des addictions et des troubles psychiques
Ce point est amplement traité dans la contribution d’Obradovic (2011

), présentée pour partie dans une communication à la fin de ce rapport, qui explicite notamment les différentes structures de soins en prison.
Très schématiquement, le dispositif de soins en prison comporte :
• 16 Csapa qui couvrent environ 25 % de la population pénale ;
• 26 SMPR (services médico-psychologiques régionaux) ;
• 178 UCSA (unités de consultation de soins ambulatoires) adossées à un hôpital général, depuis la loi du 18 janvier 1994 qui transfère la santé en prison du ministère de la Justice au ministère de la Santé ;
• 4 UPS (unités de préparations à la sortie).
La prise en charge des addictions en prison dispose de plusieurs outils. La visite médicale obligatoire à l’entrée en prison (Mouquet, 2005

; Obradovic et coll., 2011

) permet notamment de décrire « les entrants » et le repérage des addictions. Cependant, ce repérage n’est pas encore systématiquement mis en œuvre (Obradovic et coll., 2011

). La remise d’un livret d’accueil de l’établissement pénitentiaire et du livret de l’UCSA permet d’informer le détenu sur les moyens d’accès à une consultation et à l’offre disponible en termes de prévention. L’offre de traitements de l’addiction proposée en milieu carcéral comporte l’aide au sevrage, le
counselling, et surtout le traitement de substitution depuis 1994. La mise à disposition des traitements de substitution en prison a été progressive et parfois difficilement acceptée par les professionnels en place
6
Ainsi, la buprénorphine haut dosage, comme la méthadone, apparaissent rarement dans les études datant d’avant les années 2000.
. À l’heure actuelle, la poursuite des traitements initiés à l’extérieur n’est pas encore systématique (Obradovic et Canarelli, 2008

; Obradovic et coll., 2011

).
Les données les plus récentes concernant l’accès aux TSO en milieu carcéral sont issues de l’inventaire Pri2de (Programme de recherche et intervention sur la prévention du risque infectieux en milieu pénitentiaire) réalisé en juin 2010, et de l’enquête Prevacar
7
mise en place en juin 2010 par la DGS et l’InVS.
Au cours des dernières années, le nombre total de détenus sous TSO a augmenté et le nombre de services médicaux refusant de prescrire des TSO a baissé. En 2010, d’après l’inventaire Pri2de, 9 % de l’ensemble des détenus bénéficient d’un TSO ; 2/3 des détenus concernés sont substitués par BHD et 1/3 par méthadone (Michel et coll., 2011

). D’après l’enquête Prevacar, un tiers des TSO sont initiés pendant l’incarcération (40 % pour la BHD et 13 % pour la méthadone).
Cependant, une présentation inadaptée des traitements persiste dans certains établissements pénitentiaires. D’après l’inventaire Pri2de, 19 % des établissements déclaraient piler ou diluer la BHD afin de limiter son détournement ; par ailleurs, les posologies de méthadone étaient plafonnées dans 17 % des établissements alors qu’aucune limitation posologique n’est prévue dans l’AMM (Michel et coll., 2011

).
Concernant la prise en charge des troubles psychiques en général, il est fait état d’un déficit de prise en charge médico-psycho-sociale des toxicomanes pendant l’incarcération (Yacoub, 2001

) et de la difficulté de mener une prise en charge psychologique dans ce cadre (Golovine, 2004

). L’accès aux soins psychiatriques est également mis en cause : Mouquet (2005

) indique que 19 % des entrants en prison vus dans le cadre de l’enquête « Entrants 2003 » sont dirigés vers une consultation de psychiatrie, d’alcoologie ou de toxicomanie, alors qu’une étude réalisée en 2001 au sein des SMPR identifiait 52 % des entrants comme nécessitant un suivi psychologique. L’auteur attribue cette différence à la spécialisation des médecins de SMPR susceptibles d’opérer un repérage plus précis et constate de surcroît que l’indication d’une consultation spécialisée en psychiatrie, alcoologie ou toxicomanie est plus fréquente lorsque l’établissement dispose d’un SMPR (plutôt que d’être rattaché à un service de psychiatrie générale) même si le SMPR ne voit pas systématiquement tous les entrants. Il semble ainsi que l’accès aux soins psychiatriques soit facilité par la présence d’un SMPR (Mouquet, 2005

). Sur les 26 SMPR français, 24 voient systématiquement tous les entrants en prison. En 2003, 43 % des entrants en prison bénéficiaient d’une évaluation psychologique systématique par un professionnel spécialisé en santé mentale et 54 % de la même population rencontrera un tel professionnel au cours de sa période d’incarcération.
Enfin, la préparation à la sortie et l’organisation de la continuité des soins après la sortie constituent un dernier élément de la prise en charge. L’étude d’Obradovic en 2004 a estimé que dans deux-tiers des 157 établissements, la continuité des soins à la sortie de prison était particulièrement problématique (Obradovic, 2004

). En dépit de la mise en place de sept Unités pour sortants de prison dont 4 seulement demeurent actuellement, la situation a peu évolué (Obradovic et coll., 2011

). Une évaluation publiée en 2010 a néanmoins montré qu’un relais était correctement assuré pour les patients sortant sous méthadone, après une primo-prescription par les UCSA (Obradovic et Canarelli, 2008

).
Usage de drogues, consommation et mésusage de médicaments psychotropes et troubles psychiatriques
Les usagers de drogues sont surreprésentés dans la population carcérale et la consommation ou le mésusage de médicaments psychotropes y sont fréquemment associés à l’usage de drogues comme à l’extérieur du monde carcéral. Ce point est documenté depuis longtemps par les études menées chez les entrants en prison, en France comme au plan international.
Interpellations et incarcérations chez les usagers de drogues
Les usagers de drogues connaissent un fort taux d’incarcération. Cependant, les écarts entre les estimations sont importants et on peut s’interroger sur l’influence de la couverture géographique des études ou des précisions fournies pour éviter aux usagers de confondre garde à vue et incarcération. Le dispositif d’information Recap (Recueil commun sur les addictions et les prises en charge) mené dans les Csapa (Centres de soins d’accompagnement et de prévention en addictologie) indique qu’en 2010, 43,9 % des usagers de Csapa interrogés dans le cadre de l’étude ont déjà été incarcérés dans la vie (Palle et Bastianic, 2011

). Dans l’étude Coquelicot 2004 menée dans 5 villes françaises auprès d’un échantillon d’usagers injecteurs et/ou snifeurs au cours de la vie, vus en Caarud (Centres d’accueil et d’accompagnement à la réduction de risques pour usagers de drogues), Csapa ou par des médecins généralistes, 60 % des usagers de drogues interrogés déclarent avoir été incarcérés au moins une fois dans leur vie (Jauffret-Roustide et coll., 2009

). Le système d’information Recap qui recueille annuellement et sur une base exhaustive des données sur les usagers des Csapa rapporte, en 2010, un taux d’incarcération déclarée dans la vie de 39 % pour les usagers de drogues recourant aux opiacés ou aux stimulants et de 16 % pour les consultations visant les seuls consommateurs de cannabis (Palle et Bastianic, 2011

, non publié). Hyest et Cabannel estimaient en 2000 que près d’un quart des toxicomanes français passait par la prison chaque année (Hyest et Cabanel, 2000

). Enfin, 17 % des usagers qui fréquentent les Caarud
8
C’est donc une population d’usagers de drogues plus actifs et plus précaires que ceux qui, suivis en centres de soins, sont plus ou moins insérés dans un processus thérapeutique.
, interrogés dans le cadre de l’étude ENa-Caarud, déclarent au moins une incarcération dans l’année.
Par ailleurs, tous les usagers de drogues ne courent pas le même risque d’être incarcérés (Cadet-Taïrou et coll., 2010

), les usagers les plus précaires connaissant le risque le plus important
9
Dans l’étude ENa-Caarud 2008 menée auprès des usagers des Caarud, c’est-à-dire de structures de réduction des risques pour les usagers de drogues, 22,4 % des personnes classées dans un groupe d’usagers considéré comme le plus précaire à l’aide d’une classification ascendante hiérarchique avaient été incarcérées dans l’année contre 17,6 % pour le groupe « moyennement précaire » et 12,4 % pour le groupe de personnes faiblement précaires ou non précaires (Cadet-Taïrou, 2010

).
. Ces usagers les plus précaires sont également les plus fréquemment mésuseurs de médicaments psychotropes pour deux raisons. La première est qu’ils ne peuvent accéder à d’autres substances beaucoup trop chères et qu’ils bornent leurs consommations quotidiennes à des produits plus accessibles : alcool, buprénorphine haut dosage, benzodiazépines et crack éventuellement. La deuxième est qu’il s’agit de jeunes polyusagers qui consomment les médicaments de la même manière que les substances illicites (Cadet-Taïrou et coll., 2010

). Les spécificités des usagers de drogues les plus fréquemment incarcérés par rapport à l’ensemble des usagers de drogues sont particulièrement mises en évidence par la comparaison entre les profils de ceux pris en charge en Csapa hors prison et ceux pris en charge en Csapa intra-carcéral.
Pauly et coll. (2010

) ont comparé des personnes pharmacodépendantes ou sous traitement de substitution. Les unes, entrant en incarcération, sont vues dans un centre de soins spécialisé carcéral (n=893), les autres sont vues dans un Csapa classique non carcéral (n=12 115). Les données sont celles recueillies de 2003 à 2006 par l’enquête Oppidum (Pauly et coll., 2010

) (tableau 5.I

).
Tableau 5.I Comparaison des caractéristiques entre les entrants en incarcération vus dans une structure de soins et les usagers des Csapa (d’après Oppidum 2003-2006)
|
|
Détenus (N=893)
%
|
Non détenus (N=12 115)
%
|
|
Premier contact avec un Csapa
|
53
|
20
|
|
Dépendance alcoolique
|
37
|
20
|
|
Voie intraveineuse
|
11
|
10
|
|
Snif
|
30
|
17
|
|
Consommation de médicaments
|
69
|
85
|
|
dont obtention illégale
|
35
|
14
|
|
dont doses>AMM
|
24
|
9
|
|
Traitement de substitution
|
51
|
74
|
|
Médicaments hors « TSO sous protocole »
|
63
|
58
|
|
Benzodiazépines
|
36
|
24
|
|
Antidépresseurs
|
4
|
10
|
|
Neuroleptiques
|
3
|
8
|
|
Produits illicites
|
65
|
53
|
|
Nombre de produits consommés
|
2,2 ± 1,2
|
2,1 ± 1,2
|
Les sujets entrant en prisons sont plus jeunes (30,2 ans versus 32,4 ans), plus précaires concernant les revenus, le niveau d’étude et le travail (20 % sont en « grande précarité » versus 8 % chez les non détenus). Les entrants en prison consomment davantage de psychotropes illicites que les autres usagers de drogues vus en dispositif de soins. Ils consomment moins de médicaments dans l’ensemble – ils sont moins souvent sous traitement de substitution – mais davantage de médicaments détournés. Ces différences relèvent probablement de deux facteurs : les risques d’incarcération seraient associés à la précarité et globalement à un degré d’usage problématique de médicaments détournés plus important ; les usagers non incarcérés, fréquentant volontairement les Csapa, se situent à un stade de leur parcours où ils sont probablement davantage insérés dans un processus de soins que les usagers incarcérés arrivant aux soins du fait de leur incarcération.
Prévalences des usagers de drogues en prison
Au cours de l’année 2008, environ 13 000 personnes ont été incarcérées au titre d’une infraction à la législation des stupéfiants (ILS) soit près de 15 % du total des incarcérations
10
(Gandilhon, 2010

). Au 1
er janvier 2009, 14 % de la population carcérale déjà condamnée l’étaient au titre d’une ILS
11
. En dix ans, le nombre de personnes incarcérées pour ce motif a augmenté de 165 % (Direction de l’administration pénitentiaire, cité par Gandilhon, 2010

), évolution en partie liée à la hausse des phénomènes délictueux de trafic de drogue qui a accompagné la diffusion des consommations depuis les années 1970. Néanmoins, ces données sous-estiment largement la part des personnes incarcérées qui sont usagers de drogues ou impliquées dans les trafics. En effet, les individus mis en cause dans le cadre d’une ILS pour usage-revente ou trafic sont fréquemment incarcérés pour un autre crime ou délit (Gandilhon, 2010

).
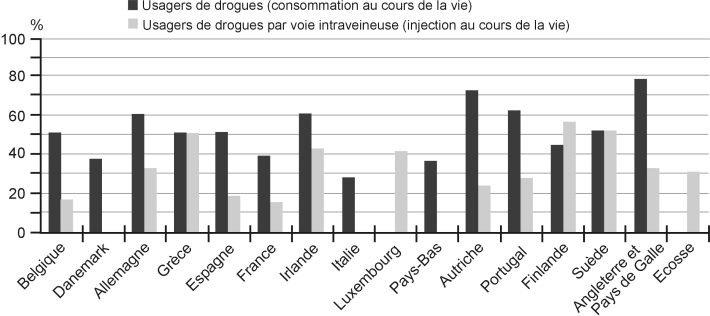
Les mesures de l’usage antérieur de drogues chez les personnes incarcérées ou entrantes montrent des prévalences d’usages de drogues illicites très supérieures à celles retrouvées en population générale. Ainsi, la part des personnes incarcérées en Europe déclarant avoir déjà consommé une drogue illicite au cours de la vie s’étendait au début de la décennie 2000 entre 29 % et 86 % selon les études et les pays (Observatoire européen des drogues et des toxicomanies, 2002

) (figure 5.1

).
Une étude visant à mesurer la prévalence de l’infection par le VIH et le VHC et menée dans un réseau de pays européens (Belgique, France, Allemagne, Italie, Portugal, Espagne et Suède) parmi des hommes incarcérés a par ailleurs estimé à 32 % le nombre d’entrants en prison ayant injecté un produit au moins une fois dans leur vie, en 1997-1998 (Bird et Rotily, 2002

).
La principale étude française conduite chez les entrants en prison est celle de la Drees (Direction de la recherche, des études, de l’évaluation et des statistiques) dont l’objet était de mesurer leur état de santé. Le recueil se déroule lors de la visite médicale d’entrée, dans les maisons d’arrêt et quartiers « maisons d’arrêt » des centres pénitentiaires pendant une durée variable selon la taille des établissements pour prendre en compte les disparités dans les flux d’entrants
12
N=8 728 (soit un entrant sur 13). Les individus sont pondérés a posteriori pour tenir compte des durées de recueil différentes. 12 établissements sur 54 n’ont pas participé.
. La dernière édition de l’enquête s’est déroulée en 2003 (Mouquet, 2005

) (tableau 5.II

).
Tableau 5.II Prévalence (%) de consommations déclarées de substances psychotropes et de traitements de substitution et fréquence de prise en charge psychiatrique et d’antécédents de tentative de suicide chez les entrants en prison en 2003 (d’après Mouquet, 2005 )
)
|
Plus de 6 cigarettes
|
70,4
|
|
Consommation excessive d’alcool
Au moins 5 verres par jour pour les hommes et 3 verres par jour pour les femmeset/ou au moins 5 verres consécutifs au moins une fois par mois
|
30,9
|
|
Utilisation prolongée et régulière de drogues illicites au cours des 12 moisavant l’incarcérationa,b dont :
|
33,3
|
|
Cannabis
|
29,8
|
|
Héroïne, morphine ou opium
|
6,5
|
|
Cocaïne ou crack
|
7,7
|
|
Médicaments utilisés de façon toxicomaniaque
|
5,4
|
|
Autre produit (LSD, ecstasy, colles, solvants...)
|
4,0
|
|
Polytoxicomaniec
|
10,5
|
|
Utilisation de drogue illicite par voie intraveineuse
| |
|
Au moins 1 fois
|
6,5
|
|
Au cours des 12 mois précédant l’incarcération
|
2,6
|
|
Traitement de substitution en cours par :
| |
|
Méthadone
|
1,5
|
|
Subutex
|
6,0
|
|
Traitement en cours par médicaments psychotropesa dont :
|
14,8
|
|
Neuroleptiques
|
4,5
|
|
Antidépresseurs
|
5,1
|
|
Anxiolytiques ou hypnotiques
|
12,0
|
|
Suivi régulier ou hospitalisation en psychiatrie (12 mois précédents)
|
9,1
|
|
Tentative de suicide dans les 12 mois avant l’incarcération
|
5,9
|
Source : Enquête « Fiche santé entrant de l’état de liberté », Drees (champ : France entière).
a Le total est inférieur à la somme des lignes, un même entrant pouvant consommer plusieurs produits ; b Utilisation d’au moins une substance ; c Utilisation d’au moins deux substances
La prévalence du tabagisme quotidien est plus élevée parmi les entrants en prison que dans la population générale et ce quelle que soit la classe d’âge
13
L’auteur signale que la prévalence du tabagisme quotidien est deux fois plus importante chez les entrants en prison que dans la population générale chez les hommes âgés de 18 à 54 ans.
(par comparaison avec l’enquête EPVC
14
Enquête permanente sur les conditions de vie des ménages
de l’Insee). Les prévalences d’usage de drogues illicites sont également bien supérieures à celles observées en population générale en dépit d’un probable biais de déclaration supérieur : en 2005, 9 % des 18-25 ans (catégorie la plus consommatrice de produits illicites en population générale) étaient usagers réguliers de cannabis, et 0,2 % des hommes de 18-64 ans avait consommé de l’héroïne au moins une fois au cours de l’année écoulée et 0,9 % de la cocaïne (Mouquet, 2005

). Par ailleurs, 5,4 % des entrants déclarent une consommation de médicaments psychotropes de type « toxicomaniaque »
15
Le terme toxicomaniaque n’étant pas défini, on ignore ce qu’il intègre exactement. Les prises de médicaments psychotropes en gestion du manque ou de la chute d’effets de stimulants ne sont vraisemblablement pas incluses, conduisant peut-être à une sous-évaluation des consommations de médicaments détournées.
« prolongée et régulière » et près de 15 % des entrants sont en cours de traitement par médicaments psychotropes. Si aucune mesure identique n’existe en population générale, l’auteur compare cette donnée à la part des hommes de 25 à 54 ans qui déclarent avoir consommé un médicament psychotrope au cours des 24 dernières heures (soit environ 5 %) dans l’enquête ESPS (enquête pour la santé et la protection sociale : enquête biennale de l’Irdes) de 2002 (Mouquet, 2005

).
L’extrapolation des résultats de cette enquête au flux actuel des entrants en prison (environ 80 000 entrants) conduirait à estimer le nombre de « consommateurs de psychotropes à problème » à 24 000 et le nombre de personnes dépendantes aux opiacés et aux stimulants à 4 000 (Gandilhon, 2010

).
En dehors des comparaisons menées entre entrants en détention et d’autres populations (population générale, usagers de drogues non détenus...), les études sur les entrants en prison sont utilisées comme système d’information sur les usages de drogues. L’étude de Yacoubian (2003

) menée aux États-Unis à partir du système d’information ADAM (
Arrested Drug Abuse Monitoring Program)
16
L’objectif général d’ADAM est l’évaluation des usages de drogues chez les entrants en prison. L’objectif de l’étude est de déterminer les facteurs liés à un usage récent de benzodiazépines.
, développé par l’Agence Nationale de recherche et d’évaluation du ministère de la justice américain (NIJ), vient pour sa part confirmer le lien entre consommation de benzodiazépines chez les entrants en prison et usage de drogues illicites. Un questionnaire et un échantillon d’urine ont été recueillis par un enquêteur auprès de 862 adultes dans les 48 heures suivant leur entrée en détention dans un établissement de Philadelphie en 1997. Comparés aux personnes n’ayant pas consommé de benzodiazépines récemment, les détenus dont l’urine contenait des benzodiazépines étaient, selon une régression logistique multiple, plus souvent des hommes, avaient plus fréquemment consommé de l’alcool (OR=2,2) et/ou des barbituriques (OR=9,6) dans les trois jours précédant l’incarcération et leurs urines étaient plus fréquemment positives au cannabis (OR=2,7), aux opiacés (OR=6,16) et à la PCP
17
Phencyclidine. Il s’agit d’un solvant.
(OR=2,38) (Yacoubian, 2003

). Wunsch et coll. (2008

) utilisent également, dans le cadre d’une étude rétrospective, les dossiers de 233 personnes incarcérées ou en liberté conditionnelle entre 2000 et 2004 dans l’espace rural du sud-ouest de l’État de Virginie (États-Unis) pour montrer les particularités des usagers de drogues
18
L’abus ou la dépendance étaient attestés par le score à l’Addiction Severity Index (ASI).
ayant déclaré un usage d’oxycodone (Oxycontin®) hors contrôle médical, résultats qui rejoignent dans l’ensemble ceux mis en évidence dans la population des usagers de drogues (Wunshch et coll., 2008

).
Morbidité psychiatrique chez les personnes incarcérées
La prévalence des pathologies psychiatriques ou de la symptomatologie psychiatrique est particulièrement élevée chez les personnes incarcérées. L’étude de Mouquet (2005

) auprès des entrants en prison, observe que près d’un entrant sur dix affirme avoir été suivi régulièrement (au moins une fois par trimestre) par un psychiatre, un psychologue ou un infirmier psychiatrique ou bien avoir été hospitalisé en psychiatrie dans les 12 mois précédant l’incarcération (tableau 5.II

). À titre de comparaison, un homme âgé de 12 à 75 ans sur 30, interrogé dans le Baromètre santé 2000 (Inpes), déclare avoir consulté un professionnel en santé mentale au cours de l’année précédente (Guilbert et coll., 2001

; Mouquet, 2005

). Par ailleurs, 5,9 % des entrants en détention déclarent avoir fait une tentative de suicide dans les 12 mois précédant l’incarcération. L’élément de comparaison proposé en population générale est la prévalence des tentatives de suicide ayant nécessité une hospitalisation chez les hommes âgés de 15 à 44 ans qui se situe à 1 sur 375 soit 0,27 % (Mouquet, 2005

).
La morbidité psychiatrique observée chez les détenus est le fait de la morbidité psychiatrique préexistante mais également de la souffrance psychique, angoisse et dépression qui peuvent naître du processus judicaire et de la détention (Terra, 2003

; Fernandez et Drulhe, 2010

). En 2006, Falissard et coll.

montraient que 70,5 % des personnes incarcérées
19
Sur 799 tirées au sort dans un échantillon stratifié de 20 établissements et interrogées séparément par deux cliniciens, l’un posant un diagnostic à partir d’une grille diagnostique, l’autre à partir d’un entretien clinique.
souffraient de pathologies psychiatriques dont environ la moitié (36,3 %) d’un niveau de gravité sérieux, grave ou très grave. En outre, 16,2 % des détenus restants étaient considérés comme des « cas » situés aux limites des critères diagnostiques (Falissard et coll., 2006

).
Le suicide en milieu carcéral, s’il ne témoigne pas forcément d’une morbidité psychiatrique à proprement parler, résulte de l’atteinte d’un niveau de souffrance ou de stress pour la gestion desquels le détenu n’a pas pu ou su trouver d’autres solutions (Terra, 2003

). Multifactoriel, il peut être relié tant à la préexistence de fragilités (pathologies psychiatriques préexistantes, personnalités «
borderline »...), que des événements préalables au processus judiciaire (nature de l’infraction) ou survenant au cours de celui-ci et pendant l’incarcération (Terra, 2003

). Le suicide survient particulièrement pendant les deux premières années de détention. Une centaine de suicides ont lieu en prison chaque année, soit deux fois plus qu’il y a vingt ans. Cela représente un taux de suicide cinq à six fois supérieur à la moyenne nationale (Obradovic et coll., 2011

). La France fait partie des pays européens déclarant les plus forts taux de suicides en incarcération (Sénat, 2009

: cité par Obradovic et coll., 2011

), avec 18 suicides pour 10 000 détenus (2009).
On notera que la morbidité psychiatrique est également plus fréquente chez les usagers de drogues que dans la population générale. Chez les usagers de drogues, la morbidité psychiatrique est particulièrement associée à un usage inadéquat (mésusage) des médicaments psychotropes. Les usagers de drogues problématiques
20
Le terme anglais utilisé est « substance use disorders » et fait référence à la définition du DSM IV. Il englobe l’abus et la dépendance.
porteurs d’une comorbidité psychiatrique semblent donc cumuler les facteurs de risques de consommer de manière inappropriée des médicaments psychotropes lorsqu’ils sont incarcérés.
C’est ce que l’étude de Jackson et coll. (2011

) démontre en comparant, parmi une population d’individus condamnés à des travaux d’intérêt général comme alternative à l’emprisonnement, un groupe d’usagers de drogues présentant une comorbidité psychiatrique (UDCP, N=1 845) à un groupe d’usagers de drogues ne présentant pas de symptomatologie psychiatrique (UDS, N=1 876) et à un groupe témoin de personnes non usagères de drogues et sans comorbidité psychiatrique (T, N=1 974). Le questionnaire, rempli par entretien à l’entrée dans le dispositif, est utilisé rétrospectivement. L’existence d’un usage problématique de drogues est attestée par les réponses à une grille de questions issues du DSM-IV. La morbidité psychiatrique est caractérisée par le fait de déclarer « avoir un traitement psychotrope en cours » au moment de l’entretien. Une régression logistique binomiale comparant le groupe UDCP aux UDS puis au groupe T, montre une sorte de gradation entre les trois groupes, les UDCP apparaissant plus précaires que les UDS et beaucoup plus précaires que les témoins (par exemple, les UDCP sont au chômage 1,9 fois plus fréquemment que les UDS et 3,9 fois plus souvent que les témoins). Ils sont classés comme abuseurs de substances (cocaïne et opiacés surtout) 1,5 fois plus que les UDS. Ils consomment également plus souvent des tranquillisants ou hypnotiques que les usagers de drogues sans comorbidité psychiatrique mais la différence n’est pas significative (19,9 %
versus 10,7 %) (Jackson et coll., 2011

).
Consommations pendant l’incarcération
On dispose de très peu de données françaises sur les usages de substances illicites et sur les consommations et mésusages de médicaments psychotropes au cours de l’incarcération.
Dès 1996, alors que les traitements de substitution sont encore peu disponibles en prison, le groupe de travail présidé par JP Jean à la demande du Garde des Sceaux renseigne déjà indirectement sur l’usage de drogues illicites en prison à travers une analyse des « incidents » (Jean, 1996

). Un certain nombre de travaux qualitatifs vont s’attacher quant à eux à documenter les consommations de drogues illicites et de médicaments détournés. Il s’agit de rapports officiels tels que celui de la Commission d’enquête sur les conditions de détention mandatée par le Sénat (Hyest et Cabanel, 2000

), des auditions réalisées dans le cadre du Groupe Pompidou (2000

), ou de la mission Santé-Justice portant sur la réduction des risques (Stankoff et Dherot, 2001

) mais également d’études sociologiques menées auprès de détenus ou d’anciens détenus (Bouhnik, 1996

; Bouhnik et coll., 1999

). Les données quantitatives sont quant à elles peu nombreuses et très disparates (Jaeger et Monceau, 1996

; Rotily et coll., 1998

et 2000

).
Usage de drogues en prison
Dès 1996, le rapport du groupe de travail de JP Jean atteste de la présence de drogues illicites et d’un trafic de médicaments en prison : tous les établissements pénitentiaires signalent des saisies de substances psychotropes, majoritairement en Île-de-France, en région Provence-Côte d’Azur et dans le Nord de la France. Il s’agit toujours de quantités minimes. Les principales substances concernées sont le cannabis (71,5 % des cas) puis les médicaments détournés (8,2 %) et enfin l’héroïne et les autres produits illicites. Des saisies de seringues et de matériel destiné à produire des substances de remplacement sont également notifiées (Jean, 1996

). Le cannabis est en effet le produit le plus consommé en prison en France (Hyest et Cabanel, 2000

; Stankoff et Dherot, 2001

). Il y semble généralement toléré, faisant office de soupape de sécurité (Hyest et Cabannel, 2000

), mais Stankoff et Dherot (2001

) indiquent qu’il peut également, selon les administrations pénitentiaires, être sévèrement réprimé. Les observations disponibles convergent pour constater que le marché interne des substances illicites reflète le marché externe de proximité (Bouhnik et coll., 1999

; Groupe Pompidou, 2000

; Stankoff et Dherot, 2001

).
Ces usages illicites ne sont pas précisément quantifiés. Jusqu’alors, seule l’interrogation d’usagers de drogues
a posteriori fournit quelques chiffres. Par exemple, l’étude Coquelicot 2004 (Jauffret-Roustide et coll., 2009

) constate que 12 % des usagers de drogues injecteurs ou sniffeurs, incarcérés au cours de leur vie et interrogés dans divers dispositifs de soins ou de réduction des risques, ont utilisé l’injection en prison. L’étude ENa-Caarud 2008, menée parmi les usagers des Caarud, relève que parmi les 17 % d’usagers de drogues incarcérés dans les 12 derniers mois, 54 % ont consommé des drogues en prison et plus de 7 % parmi elles ont utilisé l’injection (Cadet-Taïrou et Coquelin, 2010

). Dans l’étude menée au centre pénitentiaire de Marseille en 1997-1998 par Rotily et coll. (2000

), 7,6 % des 120 usagers de drogues injecteurs au cours de la vie interviewés déclarent avoir utilisé l’injection au moins une fois pendant les trois premiers mois de leur incarcération. Il s’agissait le plus souvent de femmes, plus jeunes en moyenne que les autres usagers de drogues injecteurs au cours de la vie (Rotily et coll., 2000

).
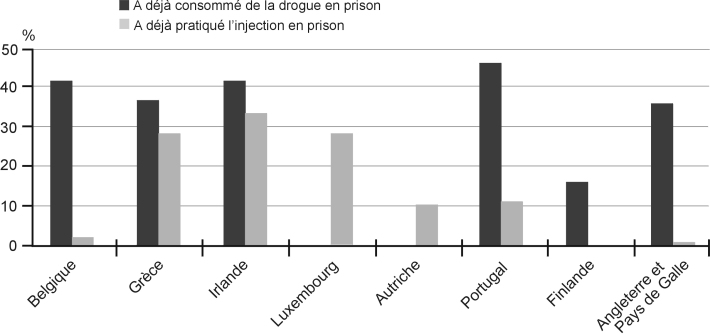
En Europe, la synthèse réalisée par l’OEDT (Observatoire européen des drogues et des toxicomanies), à partir des données fournies par les États membres en 2002, observe que la plupart des données disponibles sur l’usage de drogues en prison sont issues d’études locales menées sur de petits échantillons de détenus, difficilement extrapolables. Néanmoins, selon les données rassemblées par l’OEDT, entre 16 % et 54 % des personnes incarcérées déclarent consommer des drogues au cours de leur incarcération et entre 5 % et 36 % maintiendraient une consommation régulière. La part de ceux qui auraient déjà pratiqué l’injection s’étendrait, selon les lieux, de 0,3 % à 34 % des détenus (OEDT, 2002

) (figure 5.2

). L’étude de Rotily (2000

), menée au plan international dans un réseau de 7 pays européens
21
Belgique, France, Allemagne, Italie, Portugal, Espagne et Suède
dont la France, estime que près de la moitié des usagers de drogues injecteurs avant l’incarcération auraient utilisé l’injection au moins une fois au cours de leur incarcération (Rotily et coll., 2000

).
Plusieurs sources suggèrent cependant une diminution de la consommation des drogues illicites du fait de l’entrée en prison. Le travail de recension mené par l’OEDT constate, en effet, que l’incarcération signifie pour beaucoup d’usagers de drogues la diminution, voire la cessation des consommations, comme cela a été observé en France par Rotily (cité par Stankoff et Dherot, 2001

) même si ces scénarii ne sont pas systématiques (OEDT, 2002

). Une étude plus récente en Grande-Bretagne met en évidence cette régression des usages (Plugge et coll., 2009

). Celle-ci a consisté en un suivi d’une cohorte de femmes dans 13 établissements. Un questionnaire était auto-renseigné
22
Questionnaire auto rempli en privé (72 h pour le remplir). 505 répondantes (82 %), 463 questionnaires complets et 222 femmes encore présentes 1 mois plus tard.
à l’entrée puis un mois après. Les usages « illégaux » de benzodiazépines, de barbituriques et d’opiacés sont inclus sans précision sur le sens du terme illégal. Les auteurs observent que toutes les consommations diminuent, y compris celles de médicaments mais bien moins fortement, pour ces derniers, que les substances illicites (tableau 5.III

).
Tableau 5.III Évolution des consommations quotidiennes de substances psychoactives au cours du mois suivant l’incarcération dans un établissement de femmes au Royaume-Uni (d’après Plugge et coll., 2009 )
)
| |
Avant la détention
|
Au cours du mois suivant l’incarcération
| | |
|
Substances psychoactives
|
n
|
%a
|
n
|
%a
|
Différence (%)
[IC 95 %]
|
p
|
|
Drogue illicite (quotidien)
|
111
|
51,2
|
31
|
14,3
|
36,9 [29,3-43,9]
|
<0,001
|
|
Amphétamines
|
7
|
3,3
|
0
|
0,0
|
3,3 [0,9-6,7]
|
0,016
|
|
Benzodiazépines
|
21
|
10,0
|
10
|
4,8
|
5,2 [0,3-10,4]
|
0,052
|
|
Barbituriques
|
36
|
17,4
|
9
|
4,3
|
13,0 [7,5-18,9]
|
<0,001
|
|
Cannabis
|
47
|
22,2
|
3
|
1,4
|
20,8 [15,2-26,8]
|
<0,001
|
|
Cocaïne
|
23
|
11,2
|
2
|
1,0
|
10,2 [5,9-15,3]
|
<0,001
|
|
Crack
|
91
|
43,3
|
6
|
2,9
|
40,5 [33,5-47,3]
|
<0,001
|
|
Ecstasy
|
4
|
1,9
|
0
|
0,0
|
1,9 [-0,2 à 4,8]
|
0,13
|
|
Hallucinogènes
|
1
|
0,5
|
0
|
0,0
|
0,5 [-0,5 à 1,0]
|
1,00
|
|
Héroïne
|
84
|
39,6
|
4
|
1,9
|
37,7 [31,1-44,4]
|
<0,001
|
|
Autres opiacés
|
56
|
26,5
|
11
|
5,2
|
21,3 [15,3-21,4]
|
<0,001
|
a Pourcentages basés sur le nombre avec données complètes
Concernant la pratique de l’injection, Stankoff et Dhérot (2001

) rapportent que, selon les études, entre 60 % et 80 % des détenus cesseraient de s’injecter en prison. Les autres semblent réduire la fréquence de leur injection. Selon l’étude de Rotily (1999

), 43 % des usagers de drogues actifs injecteurs pendant l’année précédant leur incarcération se sont injectés des produits dans les trois premiers mois de prison
23
Dans 21 % des cas, le matériel d’injection a été partagé.
. Bird et Rotily publient des données européennes en 2002 : la moitié des hommes usagers de drogues injecteurs incarcérés dans un échantillon de prisons européennes ont utilisé l’injection en prison (de 21 à 67 % selon les pays)
24
Entre 50 à 100 % des injecteurs en prison ont partagé des seringues.
(Bird et Rotily, 2002

).
À l’inverse, des cas d’initiation à l’usage de drogues, mais également à l’injection, sont rapportés (Hyest et Cabanel, 1999 ; Rotily et Delorme, 1999

; Stankoff et Dhérot, 2001

). Selon des études menées en Belgique, Allemagne, Espagne, France, Irlande, Italie, Autriche et Portugal, entre 3 % et 26 % des usagers de drogues pendant l’incarcération déclarent avoir démarré cet usage en prison et entre 0,4 % à 21 % des usagers injecteurs incarcérés déclarent y avoir initié l’injection (OEDT, 2002

). Une étude anglaise publiée en 2002 fait état d’une enquête menée auprès de 3 142 détenus. Parmi eux, plus de 60 % des consommateurs réguliers de cannabis affirmaient en avoir également consommé en détention, de même que 25 % des usagers de cocaïne. Plus d’un quart des usagers d’héroïne déclaraient avoir été initiés en prison (Boys et coll., 2002

). Il faut noter que ces études portent sur les drogues illicites, dont l’accès est beaucoup plus limité en prison que celui des médicaments, laissant augurer, comme cela a pu être observé, que la situation est au moins équivalente concernant les médicaments psychoactifs.
En France, l’étude de Emmanuelli (1999) menée chez les usagers de drogues fréquentant les programmes d’échange de seringues estime que 6 % des usagers de drogues ont initié une consommation en prison (Emmanuelli et Lert, 1999

). L’étude de Rotily publiée en 1999 estime quant à elle que 13 % à 23 % des usagers de drogues incarcérés ont démarré l’injection en prison (Rotily et Delorme, 1999

).
Une étude qualitative menée sur un petit nombre de détenus à la prison de Gand, offre le témoignage d’un détenu devenu consommateur en prison : « On voit ce petit commerce et on commence à en avoir envie » (Vander Laenen et coll., 2010

). Ce même travail fait état des pressions subies par certains détenus repérés comme anciens consommateurs pour leur vendre des substances.
Consommation de médicaments psychotropes en prison
Dès 1996, le rapport du groupe de travail présidé par JP Jean signale une demande importante et une large prescription de médicaments psychotropes ainsi que l’existence de trafic à l’intérieur des établissements. La consommation de médicaments psychotropes en prison semble se situer effectivement à un niveau plus élevé que dans la population générale à sexe et âge comparables. Les quelques études qui le montrent ne peuvent cependant différencier un usage approprié du mésusage d’un médicament prescrit ou détourné.
En l’absence de données réellement comparables, Jaeger et Monceau (1996

) mettent en perspective les prévalences de prescription de médicaments psychotropes mesurées « un jour donné » chez les hommes (prévalences égales à 15 % et 18 %) et les femmes (45 %) de trois établissements pénitentiaires avec les prévalences de consommation mesurées à l’époque dans la population générale (7 % à 11 %)
25
Le ou les indicateurs utilisés ne sont pas précisés dans l’article. Une mesure de type « un jour donné » n’existe pas dans la population générale. Si l’on considère les données disponibles à l’époque, l’ordre de grandeur de 11 % correspond à la prévalence de ce que l’on pourrait grossièrement nommer « consommation régulière mais non quotidienne de psychotropes au cours de l’année ». L’enquête Insee-Credes de 1991 (Guignon et coll., 1994

) fait état d’un taux de consommation d’un médicament psychotrope au moins une fois par semaine pendant au moins 6 mois égal à 11,3 % chez les adultes de plus de 20 ans. L’étude de la Cnamts de 2000 estime à 11,2 % la part des assurés ayant reçu au moins 4 remboursements de psychotropes dans l’année (Lecadet et coll., 2003

). L’indicateur qui se rapprocherait le plus d’une consommation « un jour donné » est la « consommation au moins deux fois d’un anxiolytique ou d’un hypnotique au cours des 7 derniers jours » chez les 18-75 ans (1995-1996). Il est égal à 7,3 % (Guilbert et coll., 2001

).
. Ils notent qu’il faut évidemment apprécier ces données en tenant compte du fait que 80 % des détenus de l’étude ont moins de 40 ans, alors que les données en population générale intègrent l’ensemble des femmes et les personnes âgées, qui constituent la majorité des consommateurs de médicaments psychotropes. À âge et sexe équivalents, l’écart devrait donc être beaucoup plus net. Ce travail, prolongé par une enquête auprès de 184 établissements pénitentiaires (105 répondants), observe également des écarts majeurs dans les quantités de médicaments psychotropes délivrées entre établissements (de 1 à 45 médicaments psychotropes délivrés pour 1 000 détenus). Outre le genre, trois éléments pourraient être déterminants dans ces consommations. Il s’agit d’abord du stade où se situe le détenu dans le processus judicaire ; on observe davantage de consommation (en unité standard quotidienne pour 1 000 détenus) parmi les prévenus que parmi les condamnés, et davantage d’usage dans les premiers mois d’incarcération. Le deuxième élément est la surpopulation carcérale, la consommation apparaissant moindre dans les établissements moins surpeuplés. Enfin, l’accès aux soins favoriserait également la consommation de médicaments psychotropes (Jaeger et Monceau, 1996

; Obradovic et coll., 2011

), l’usage mesuré ici englobant usage approprié et mésusage.
Une étude menée en 2000, dans la prison de Lyon, estime quant à elle que 37 % des hommes incarcérés sont des usagers chroniques de benzodiazépines (Lerat et coll., 2011

).
L’étude norvégienne de Kjelsberg et Hartvig (2005

) vient appuyer l’hypothèse d’une consommation plus importante de médicaments psychotropes en milieu carcéral que dans la population générale, en comparant les prévalences d’usage de médicaments psychotropes et de médicaments à visée somatique dans trois populations différentes (entre autres) : un groupe composé de 90 % de la population norvégienne incarcérée une semaine donnée en mars 2004, période de déroulement de l’enquête
26
7 institutions sanitaires prenant en charge 295 détenus, sur 43 n’ont pas souhaité participer.
(N=2 617), une coupe de la population carcérale suédoise totale en 2003 (N=6 222) publiée bi-annuellement et la population générale norvégienne en 2002, soit 4,052 millions de personnes, pour laquelle les statistiques de prescription sont publiées annuellement. Concernant les détenus norvégiens, le questionnaire était rempli par un officier de santé pour chaque sujet recevant un médicament. Toutes les doses ont ensuite été traduites en classification ATC et DDD
27
Defined Daily Dose : dose quotidienne standard. Exprimer une dose d’une molécule en DDD consiste à diviser cette dose par la Defined Daily Dose déterminée pour cette molécule et à l’exprimer par un nombre de dose standard quotidienne. Cette pratique fournit une unité standard de dose, permettant de comparer ou d’additionner des doses de molécules différentes.
pour 100 détenus
28
Cela permet aussi de ne pas considérer la prévalence des prescriptions mais les quantités diffusées dans la prison, compte tenu des changements de main possible des médicaments prescrits.
(tableau 5.IV

).
Tableau 5.IV Quantité de médicaments prescrits, exprimée en DDD, dans 3 populations différentes (d’après Kjelsberg et Hartvig, 2005 )
)
|
Classe ATC
|
Prévalence en population norvégienne de détenus
Mars 2004
|
Prévalence en population suédoise de détenus
2003
|
Prévalence en population générale norvégienne
2002
|
|
N Système nerveux
| | | |
|
N02 Analgésiques
|
4,1
|
10,4
|
5,0
|
|
N03 Anti-épileptiques
|
2,9
| |
0,8
|
|
N04 Anti-Parkinsoniens
|
0,1
| |
0,3
|
|
N05A Anti-psychotiques
|
7,4
|
3,8
|
1,0
|
|
N05B Anxiolytiques
|
7,3
|
7,8
|
2,0
|
|
N05C Hypnotiques
|
4,1
|
13,0
|
3,6
|
|
N06A Antidépresseurs
|
20,6
|
20,7
|
4,8
|
|
N06B Psychostimulants
|
1,8
| |
0,1
|
|
N07B Médicaments contre la dépendancea
|
2,7
| |
0,2
|
|
Total
|
51,0
|
60,2
|
17,8
|
a En excluant les médicaments contre la dépendance à la nicotine
Des différences sont visibles entre les pratiques de prescription carcérales norvégienne et suédoise, concernant notamment les hypnotiques, les antipsychotiques et les analgésiques. Les auteurs relèvent par ailleurs une importante hétérogénéité d’un établissement norvégien à l’autre. La comparaison avec la population générale, même en l’absence de standardisation des données sur les classes d’âge et le sexe
29
Standardisation qui tendrait à renforcer les écarts, puisque la population carcérale étudiée est en majorité composée d’hommes, de 33,9 ans en moyenne, population habituellement peu consommatrice de médicaments psychotropes en population générale.
, montre une sur-consommation de la population carcérale par rapport à la population générale (Kjelsberg et Hartvig, 2005

).
Enfin, une étude menée dans un centre pénitentiaire à Barcelone objective la consommation de produits illicites et, dans une certaine mesure, le mésusage de médicaments psychotropes par une méthode indirecte : la détection de métabolites de la cocaïne, du cannabis, de la méthadone, de l’alprazolam et de l’éphédrine
30
L’usage d’éphédrine utilisée dans les pathologies respiratoires de la saison froide n’a pu être interprété.
à l’entrée d’une installation de traitement des eaux usées desservant uniquement le centre pénitentiaire (Postigo et coll., 2011

). De juin 2008 à janvier 2009, 42 échantillons d’eau ont été prélevés, d’une part tous les lundi pour observer des évolutions au cours de la période et par séquences de 10 ou 11 jours d’affilée pour obtenir un profil de la semaine au milieu des mois de juillet, septembre et décembre.
Les analyses en nombre de doses quotidiennes pour 1 000 personnes montrent que les médicaments (méthadone et alprazolam) sont les substances psychotropes les plus consommées. La méthadone présente un profil d’usage avec des variations importantes au long de la semaine pouvant être interprétées comme un mésusage : elle est consommée à un niveau de 174 doses/jour/1 000 p. en début de semaine, dose qui décroît tout au long de la semaine pour se situer à 121 doses le dimanche, la moyenne égale à 156 doses/jour/1 000 p. correspondant, selon les auteurs, à peu près à la quantité quotidiennement distribuée. L’alprazolam présente un profil plus stable sur la semaine avec un simple pic le mardi. La consommation de cannabis s’élève au cours de la période : de 21 doses/jour/1 000 p. en juillet, et 48 doses/jour/1 000 p. en septembre. La consommation de cocaïne reste relativement stable sur la semaine et sur la période d’observation (3 doses/jour/1 000 p. en moyenne), sauf en décembre où elle s’élève (9 doses/jour/1 000 p.). L’acétylmorphine, métabolite de l’héroïne, est retrouvée occasionnellement avec un pic à 120 doses/jour/1 000 p. le 15 juillet, de même que la MDMA, l’amphétamine et la méthamphétamine et plus occasionnellement encore, le LSD.
Modes d’usages
S’agissant des benzodiazépines, celles-ci sont le plus souvent prises par voie orale, chez les usagers de drogues (Cadet-Taïrou et coll., 2010

) et
a fortiori chez les non-usagers de drogues.
S’agissant des substances fréquemment injectées (héroïne, buprénorphine haut dosage), les modes de consommation s’adaptent. La voie nasale devient la plus fréquente mais pour certains usagers l’injection persiste (Stankoff et Dherot, 2001

). Par ailleurs, à l’exception des groupes d’usagers de drogues très précaires, l’accroissement de l’utilisation exclusive du snif et dans une moindre mesure de la voie fumée constitue une tendance de fond (Cadet-Taïrou et coll., 2010

).
Usage approprié ou non : le sens ou le rôle des usages de psychotropes pendant l’incarcération
On peut s’interroger sur le sens ou le rôle des usages de psychotropes pendant l’incarcération. Cette question comporte deux aspects. Le premier concerne les usagers de drogues en particulier, dont les motivations à la consommation de médicaments psychotropes en prison peuvent être spécifiques par rapport à d’autres détenus. Le second aspect s’intéresse à l’impact de l’incarcération sur l’ensemble des détenus.
Concernant les usagers de drogues, il est établi qu’il existe pour une part d’entre eux un transfert des usages de drogues illicites vers les médicaments psychotropes (Stankoff et Dherot, 2001

). Dans le rapport coordonné par Jean (1996

), les professionnels du monde carcéral faisaient également état d’un accroissement des demandes de prescription de médicaments psychotropes lorsqu’un contrôle renforcé sur les drogues illicites avait été mis en œuvre montrant ainsi l’existence d’un transfert de consommation.
Bouhnik et coll. (1999

) ont mené des interviews auprès d’usagers de drogues précaires par voie intraveineuse ayant été incarcérés au moins une fois. Réalisée avant l’arrivée effective des traitements de substitution en prison, cette étude rend compte de la souffrance et du manque ressentis par les usagers de drogues à l’arrivée en prison. Chez certains, les médicaments, prescrits ou acquis au marché noir, vont accompagner le sevrage, tandis que d’autres ne prendront rien. Les médicaments psychotropes seront soit arrêtés au bout de quelques temps, soit pris à visée de « défonce », soit encore certains détenus s’en retrouveront dépendants sans avoir perçu le risque (Bouhnik et coll., 1999

). Pour certains détenus usagers de drogues, il peut s’agir de supporter les conditions d’incarcération, motivation qui amènera le détenu à consommer n’importe quel produit disponible. Pour d’autres, il peut s’agir de combler le manque. Pour ce faire, l’usager recherchera les produits consommés avant l’incarcération ou un complément aux produits de substitution. L’usager peut aussi faire comme les autres, dans un univers de sollicitation et par exemple s’initier à la BHD (Subutex®), consommation qu’il maintiendra à la sortie (Bouhnik et coll., 1999

; Escots et Fahet, 2004

; Maguet et coll., 2007

, non publié).
Concernant la question particulière des médicaments de substitution, les données disponibles montrent que les TSO sont de plus en plus facilement poursuivis voire initiés à l’entrée en prison (Obradovic et coll., 2011

). Cependant, une part probablement non négligeable des usagers de drogues « consommant » un médicament de substitution à l’extérieur ne peuvent en apporter la preuve (ordonnance, nom du prescripteur assurant le suivi). En effet, la BHD, par exemple, est largement consommée notamment parmi les usagers de drogues les plus précaires comme n’importe quel autre produit pour son effet propre, pour gérer le manque d’autres substances ou adoucir les chutes d’effets des stimulants (Cadet-Taïrou et coll., 2010

; Fernandez et Drulhe, 2010

; Toufik et coll., 2010

). Elle peut avoir effectivement été prescrite ou achetée dans la rue au marché noir ou relever des deux modes d’approvisionnement (Cadet-Taïrou et coll., 2008

). L’usager de drogues, bien qu’en situation de manque, peut donc dans un certain nombre de cas avoir des difficultés à justifier d’une prescription antérieure. Il obtiendra au mieux « une prescription minimale », insuffisante pour supprimer le manque et se retrouvera « client » du marché noir interne de la prison (Fernandez et Druhle, 2010

). Fernandez (2010

) décrit ainsi une sorte de « cercle vicieux » où le médecin, du fait de sa crainte, justifiée, d’alimenter le trafic ou de « sur-substituer » les usagers va alimenter la demande sur le marché noir des médicaments (Fernandez et Druhle, 2010

).
Si la question des médicaments psychotropes ne constitue pas nécessairement le point de départ de leurs travaux, plusieurs sociologues se sont néanmoins intéressés à l’impact de l’incarcération sur les attitudes et comportements des personnes incarcérées. La mise en regard de ceux-ci avec la (sur)-consommation
31
Sur-consommation étant entendue par rapport à la population générale et non par rapport à une norme quantitative absolument inexistante.
de médicaments psychotropes dans les établissements carcéraux peut venir éclairer ou compléter les données épidémiologiques en ne limitant pas le système explicatif de cette consommation à la (sur)-présence en prison des usagers de drogues et/ou des personnes présentant une symptomatologie psychiatrique et en considérant le rôle actif possible de l’incarcération ou de ses conditions dans les consommations.
Jaeger et Monceau (1996

) placent la question de la consommation de médicaments en prison au centre de trois types de logiques :
• la logique de l’enfermement qui concerne le détenu et qui comprend les différentes réactions possibles pour supporter une situation « traumatisante ». Lemire, 1990 cité par Monceau et Jaeger, considère en effet la prison comme un « modèle privatif » où le détenu connaît cinq privations majeures, à savoir qu’elles touchent des secteurs névralgiques de l’activité humaine qui sont la perte de la liberté, celle des biens et services, la privation de l’autonomie, de la sécurité et de l’hétérosexualité (Jaeger et Monceau, 1996

). Cet aspect a été développé par différents auteurs (Bouhnik, 1996

; Rostaing, 1997

et 1998

; Bouhnik et coll., 1999

; Combessie, 2004

) ;
• les logiques médicales qui devraient viser a priori l’amélioration de la santé des détenus mais sont suspectées, parfois par les médecins eux-mêmes, d’aider le détenu à s’adapter aux conditions d’incarcération (Rostaing, 1997

et 1998

; Kjelsberg et Hartvig, 2005

), en d’autres termes de « traiter la détention plutôt que le détenu » (Pascual, 2003

) ;
• enfin, les logiques sécuritaires, qui, dans l’impossibilité de modifier les conditions de détention, tendent à une certaine tolérance, tant des trafics que des mésusages, pour réduire les tensions provoquées par l’enfermement (OIP, 2005

). Il semble que dans les représentations des détenus ou d’une part d’entre eux, logique sécuritaire et logique médicale soient fréquemment parties liées (Fernandez et Druhle, 2010

; Vander Leanen et coll., 2010

). Le médicament devient alors un « outil d’asservissement » supplémentaire (Fernandez et Druhle, 2010

).
Ainsi, Bouhnik (1996

), repris dans sa synthèse de la littérature par Maguet et coll. (2007

, non publié) étudiant les trajectoires d’usagers de drogues par voie intraveineuse, caractérisées par une entrée précoce dans les activités délinquantes, constate que la prison constitue pour certains une occasion de récupération en provoquant une pause dans les consommations, une sorte d’ultime protection contre soi-même. La prison peut également permettre de renforcer l’inscription dans les activités illicites en accroissant son réseau relationnel ; elle peut intervenir à un moment de profonde dégradation du parcours notamment vis-à-vis des consommations et l’accentuer ; elle peut enfin interrompre et casser les tentatives pour sortir de « la galère ». L’auteur montre que la prison constitue assez rarement une occasion d’enrayer le processus de dégradation.
Aux États-Unis, une étude a exploré l’impact de l’incarcération (Cuellar et coll., 2008

) sur la prise en charge des pathologies psychiatriques chez de jeunes détenus. La consommation des médicaments psychotropes n’est pas considérée ici comme un élément témoignant d’un processus délétère, mais comme la preuve d’une prise en charge psychiatrique. Menée sur une population de jeunes de 11 à 17 ans incarcérés (ou équivalents) et assurés par Medicaid, cette étude compare le statut des 127 737 adolescents (avec ou sans traitements psychotropes) avant et trente jours après le passage en prison. Cette comparaison est effectuée d’une part pour ceux qui passent dans des centres de détention (courtes peines) et ceux qui sont incarcérés (pour de longues peines). Les adolescents sous médicaments psychotropes avant la détention sont respectivement 5,4 % pour la structure de courte peine et 4,4 % pour la structure de longue peine. Un mois après la sortie de prison, le traitement a été interrompu pour respectivement 37,3 % et 70,4 % d’entre eux, données interprétées par les auteurs comme étant majoritairement des ruptures de prise en charge, même si quelques cas pouvaient découler de la découverte de prescriptions inappropriées. De plus, le fait que ces jeunes soient à la fois couverts par Medicaid qui prend en charge des populations socialement défavorisées et en contact avec la justice, permettait de s’attendre à une prévalence de troubles psychiatriques de l’ordre de 65 % dans cette population et à l’instauration d’un nombre significatif de prises en charge pendant la détention ou l’incarcération. Les faibles taux de traitements instaurés chez les jeunes détenus entrés sans traitement, inférieurs à 2 %, amènent les auteurs à conclure sur l’aspect délétère de l’emprisonnement sur la prise en charge psychiatrique.
Rostaing (1997

, 1998

et 2000

) et Combessie (2004

) ont étudié les processus d’adaptation des détenus à la prison et les stratégies qu’ils développent pour intégrer les règles de l’institution carcérale. Les détenus peuvent mettre en œuvre des stratégies d’adaptation, soit dans le sens de l’assimilation et de l’acceptation des règles et des normes de vie propres à l’institution carcérale
32
Ce processus de « prisonisation » devient ensuite un frein à la réinsertion, d’autant plus puissant que l’incarcération a duré.
(accepter les contraintes, la suppression de l’autonomie, la disparition de l’intimité, vécue comme un viol en dépit d’un sentiment d’isolement...), avec l’aide éventuelle des médicaments psychotropes, soit dans le sens d’un contournement des règles (Rostaing, 1997

, 1998

et 2000

; Combessie, 2004

).
Les détenus peuvent également se trouver dans l’impossibilité de s’adapter et fuir la réalité, adoptant une attitude de résignation passive (Rostaing, 2000

; Maguet et coll., 2007

, non publié) qui, là encore, peut être soutenue par la consommation de médicaments psychotropes. Ainsi Fernandez et Druhle (2010

), comme Jaeger et Monceau (1996

), évoquent les détenus ralentis « par la prise continue de neuroleptiques et d’antidépresseurs » (Jaeger et Monceau, 1996

; Fernandez et Drulhe, 2010

).
D’ailleurs, plus de la moitié des détenus interrogés à la prison de Gand (Belgique) dans le cadre d’une étude quantitative en 2000 (Vander Laenen et coll., 2010

)
33
Effectif et méthode non précisés.
déclarent prendre des stupéfiants (et pas seulement des médicaments) pour oublier les problèmes auxquels ils doivent faire face.
La gestion du temps est aussi une motivation à l’usage de psychotropes, gestion d’une période d’attente (jugement, résultats d’un test VIH...) ou gestion de l’ennui généré par la reproduction incessante de la même routine (Fernandez et Drulhe, 2010

).
Elger (2004

) apporte un éclairage sur la fréquence des perturbations psychiques chez les détenus, à travers la comparaison entre détenus se plaignant de problème d’insomnie et détenus sans problème d’insomnie (Elger, 2004

). Le classement des détenus dans les catégories « insomniaques », « non insomniaques », « usagers de drogues » et « non usagers de drogues » s’opère, dans un premier temps, à partir d’un questionnaire rempli par les médecins généralistes qui reçoivent les détenus ayant demandé une consultation, et dans un deuxième temps à partir d’un second questionnaire rempli à partir des dossiers médicaux. Après avoir constaté que la prévalence de l’insomnie atteignait 44,3 % des 995 patients inclus dans l’étude et que 51 % d’entre eux étaient des usagers de drogues, l’auteur s’intéresse notamment aux non usagers de drogues (103 « non insomniaques », 112 « insomniaques »). Il constate que dans 58,9 % des cas, les insomniaques souffrent d’insomnie chronique (de durée supérieure à 3 semaines) qui semble donc ne pas correspondre à une simple période d’adaptation mais qu’elle est le plus souvent apparue précocement (dans les deux semaines) après l’incarcération. Parmi les 81 patients pour lesquels une cause a été mentionnée, 59,3 % signalent un problème d’anxiété, 16,0 % mentionnent une dépression ou une pathologie psychiatrique chronique et 14,8 % citent l’incarcération ou les conditions d’incarcération. « Insomniaques » et « non insomniaques » sont comparables sur le sexe et l’âge, le nombre d’incarcérations précédentes. En revanche, les détenus « insomniaques » avaient davantage d’antécédents de pathologies somatiques (80 %
versus 36 %), alors que l’écart entre les antécédents psychiatriques des deux groupes avant l’incarcération n’était pas significatif.
Médicaments détournés et trafic
Le rapport Jean établissait que les produits le plus fréquemment saisis étaient le cannabis puis les médicaments. S’il n’existe pas de données quantitatives plus récentes, les données qualitatives attestent que ces deux substances font toujours l’objet de la majorité des trafics, suivies non plus par l’héroïne, mais par la cocaïne, compte tenu de l’accroissement important de son usage au cours de la dernière décennie et de son intégration dans la palette des réseaux de trafic de cannabis (Gandilhon, 2010

). Comme le signalait déjà l’OEDT en 2001 dans son rapport sur drogue et prison en Europe, l’offre de drogues illicites repose sur deux grands types d’approvisionnement : ceux fondés sur les micro-réseaux recourant le plus souvent à la débrouille personnelle d’usagers emprisonnés et ceux reposant sur une organisation structurée et pyramidale dirigés par des
dealers chevronnés, eux-mêmes non consommateurs (OEDT, 2002

; Gandilhon, 2010

).
Au cours des dernières années, l’accroissement des phénomènes délictueux liés au trafic a également entraîné une hausse de la présence des trafiquants de substances illicites dans les prisons. Plus récemment, l’investissement du trafic par des réseaux des cités a favorisé l’entrée en nombre
34
Dans les établissements situés à proximité des grandes agglomérations, de 40 à 50 % des effectifs de personnes incarcérées le sont pour infraction à la législation des stupéfiants.
de trafiquants en prison (Gandilhon, 2010

). Le difficile équilibre entre répression et laisser-faire, tel qu’il est exprimé par Khosrokhavar (2004) pour éviter l’explosion de la « cocotte-minute » tend à renforcer les réseaux organisés à l’intérieur de la prison (Khosrokhavar, 2004 : cité par Gandilhon, 2010

).
Khosrokhavar évoque « l’ascendant, voire l’assujettissement (que ces trafiquants) exercent sur leur clientèle, à laquelle ils font payer très cher sa dépendance que ce soit au propre comme au figuré » (prostitution, nettoyage de cellule, agression d’autres détenus). Il existe ainsi une pression du trafic : être identifié comme usagers de drogues (ou même « ancien toxicomane »), c’est être considéré comme vulnérable et faire l’objet de fortes pressions de la part des trafiquants. L’absence totale de revenus pour un détenu peut constituer la motivation à entrer (comme fournisseur) sur le marché illégal. Le comprimé de Subutex® (BHD) constitue une monnaie d’échange courante (Bendettini, 2002

; Fernandez et Drulhe, 2010

; Vander Laenen et coll., 2010

).
Une étude sur les consommations de benzodiazépines menée en Belgique dans un centre de détention pour hommes, entre février et août 1998, illustre par ailleurs l’existence du micro-trafic qui a lieu autour de ces médicaments (Borrey et coll., 2003

). Des détenus (188 sujets soit 31,4 % des entrants) sont recrutés sur le mode du volontariat après une campagne de motivation. Leurs urines sont prélevées dans un cadre médical et sous surveillance d’une infirmière pour éviter toute dilution ou adultération, à l’arrivée (D0), 14 jours (D14), 30 jours (D30) et 90 jours (D90)
35
La présence de benzodiazépines étaient d’abord recherchée dans toutes les urines par une méthode immuno-enzymatique, puis les différentes benzodiazépines étaient identifiées par chromatographie en phase gazeuse.
. À partir de D14, les échantillons d’urine sont appariés avec les prescriptions réalisées par les médecins au sein du centre de détention. Les résultats (tableau 5.V

) montrent d’une part qu’il existe une différence significative entre la part des consommateurs de benzodiazépines à l’arrivée (26,1 %) et la part des usagers au bout de 2 semaines (37,6 %). Puis la part des consommateurs se stabilise ou même décroît légèrement au cours du temps. La part des détenus qui ont consommé plusieurs benzodiazépines (a priori, il s’agit d’un mésusage) reste stable autour de 10 %. En revanche, l’identification précise des benzodiazépines donne des résultats surprenants. Sur 103 prélèvements chez des détenus ayant reçu une prescription de benzodiazépine, 24,3 % n’en ont pas dans les urines et 48,5 % excrètent une autre benzodiazépine que celle qui leur a été prescrite. À l’inverse, 18,6 % des échantillons de détenus sans prescription contenaient des benzodiazépines. Ces données témoignent d’une redistribution entre détenus des benzodiazépines prescrites.
Une étude qualitative auprès de détenus belges menée dans la prison de Gand en 2009 indique que, selon les détenus
36
Sur 26 personnes interviewées, seules 11 se sont dit consommatrices.
interrogés, les substances illicites entrent essentiellement par les visites (vêtements, cavités corporelles), parfois par les employés et plus rarement lors des retours de permissions (Vander Laenen et coll., 2010

). Les produits disponibles en prison sont le reflet des marchés extérieurs et connaissent, comme tels, des variations géographiques (Bouhnik et coll., 1999

; Michel et Maguet, 2003

; Maguet et coll., 2007

, non publié).
Les médicaments, quant à eux, proviennent essentiellement des détournements de prescriptions (Pascual, 2003

; OIP, 2005

; Fernandez et Drulhe, 2010

; Vander Laenen et coll., 2010

). Celles-ci sont échangées ou utilisées comme monnaie (Fernandez et Drulhe, 2010

).
Les moyens d’échanges apparaissent variables en fonction des quantités. Pour les petites quantités, il s’agit généralement d’échange (contre des cigarettes, d’autres substances), de services (battre quelqu’un est cité deux fois par Vander Laenen et coll., 2010

), ou de fournir des marchandises indisponibles à la cantine. L’argent est utilisé pour des quantités plus importantes ou destinées à la revente. Le paiement à l’extérieur est également possible (par quelqu’un de l’extérieur à quelqu’un de l’extérieur ou par le biais de comptes) (Vander Laenen et coll., 2010

). La recension de données européennes menée par l’OEDT permettait d’estimer que les prix pratiqués pour les drogues illicites étaient 3 à 4 fois plus élevés qu’à l’extérieur, ce qui représentait en termes de pouvoir d’achat un coût de 10 à 20 fois plus important qu’à l’extérieur (OEDT, 2002

).
Tableau 5.V Nombre de benzodiazépines identifiées dans les échantillons d’urine des détenus volontaires à différents temps de l’incarcération, de Février à Août 1998 (d’après Borrey et coll., 2003 )
)
|
Date des prélèvements
|
D0
|
D15
|
D30
|
D90
|
Total
|
|
Nombre d’échantillons
|
188
|
170
|
135
|
37
|
530
|
|
Nombre de benzodiazépinesidentifiées
|
|
|
|
|
|
|
1
|
32
|
46
|
33
|
8
|
119
|
|
2
|
12
|
12
|
7
|
3
|
34
|
|
3
|
4
|
3
|
4
|
1
|
12
|
|
4
|
1
|
3
|
4
|
|
8
|
|
5
|
|
|
|
| |
|
6
|
|
|
|
| |
|
7
|
|
|
1
|
|
1
|
|
Nombre total d’urines contenantdes benzodiazépines
|
49
|
64
|
49
|
12
|
174
|
|
Part des urines contenantdes benzodiazépines (%)
|
26,1
|
37,6
|
36,3
|
32,4
|
32,8
|
|
Part des urines contenantplusieurs benzodiazépines (%)
|
9
|
10,6
|
11,1
|
10,8
| |
Quelles réponses pour un meilleur contrôle de l’usage de médicaments psychotropes en prison ?
Il existe une littérature française, émanant en particulier des équipes de soins intervenant auprès des détenus, proposant des bonnes pratiques, faisant état des projets menés à bien dans telle ou telle structure et évoquant les contraintes du soin en prison, qui n’a pas pu être approfondie dans le cadre de ce travail. Les équipes visent notamment à proposer aux personnes détenues des prises en charge psychologiques équivalentes à celles proposées en milieu ouvert (Michel, 2006

; Maguet et coll., 2007

, non publié). Concernant la prescription des médicaments, la question de la recherche de l’équilibre entre soulager le patient (notamment à l’aide de doses thérapeutiques suffisantes) et éviter d’alimenter le trafic ou le racket, ou encore entre contrôler la prise des traitements et éviter la stigmatisation du patient, ne semble pas, comme en milieu extérieur, trouver de réponse simple (Pascual, 2003

; Michel, 2006

). Le sentiment de participer au contrôle des détenus est également évoqué par les médecins (Pascual, 2003

; Michel, 2006

; Fernandez et Drulhe, 2010

). En outre, la logique soignante se trouve souvent contrainte par la logique sécuritaire ou l’organisation de l’établissement (Monceau et Jaeger, 1996

; Golovine, 2004

). Monceau et Jaeger (1996

) citent par exemple le cas de l’hypnotique donné à 18 h qui n’aura pas l’effet escompté sur le sommeil nocturne ou le traitement interrompu dès le lendemain de sa prescription par le transfert du détenu. Par ailleurs, l’accès aux soins est régulièrement questionné (Monceau et Jaeger, 1996

; Yacoub, 2001

; Fernandez et Drulhe, 2010

) mais le plus souvent dans des travaux assez anciens. Ainsi, Codelfy (2005

) montre qu’en 2003 la part des détenus bénéficiant d’une prise en charge psychiatrique varie selon que l’établissement pénitentiaire dispose ou non d’un SMPR (430 détenus pour 1 000 dans le premier cas, 144 pour 10 000 dans le second cas) (Monceau et Jaeger, 1996

; Yacoub, 2001

; Coldefy, 2005

; Fernandez et Drulhe, 2010

).
Une expérimentation de contrôle ciblé sur les prescriptions de benzodiazépines est rapportée par Lerat et coll. (2011

). Ella a consisté à mettre en œuvre une coopération entre psychiatres et pharmaciens pour diminuer les doses quotidiennes de benzodiazépines trop élevées, dans un établissement pénitentiaire français pour hommes. Un guide de bonne pratique encadrant la prescription de benzodiazépines est élaboré en 2001 puis mis en œuvre. En outre, une rencontre mensuelle entre les psychiatres et le pharmacien permet d’évoquer les écarts. Les doses quotidiennes moyennes en équivalent-diazépam
37
Les doses de toutes les benzodiazépines sont converties en doses équivalentes qui seraient reçues si la molécule était du diazépam (Valium®).
(diaz.eq) prescrites avant l’action (2000, N=222) sont comparées à celles prescrites en 2004 (N=251) pour l’ensemble des détenus et pour différents sous-groupes
38
Il existe des intersections entre les groupes.
: usagers de drogues dépendants, patients sous BHD, patients avec des troubles psychiatriques, détenus prenant des antidépresseurs et détenus sans antidépresseurs. La dose quotidienne moyenne diminue significativement entre les deux périodes pour tous les groupes à l’exception du groupe des usagers de drogues dépendants, élément que les auteurs interprètent comme lié à l’existence d’un meilleur contrôle des prescriptions chez les usagers de drogues préexistant à l’intervention. On constate en effet que le groupe « usagers de drogues dépendants » reçoit en première période une des doses moyennes les plus faibles (42 diaz.eq
versus 46 pour l’ensemble du groupe), mais affiche la dose moyenne la plus forte en deuxième période (40 diaz.eq
versus 34). L’expérience se révèle efficace concernant l’objectif fixé (Lerat et coll., 2011

). Cependant, aucune information n’est donnée sur l’usage concomitant des substances illicites, vers lesquelles il peut y avoir report, sur les trafics de médicaments qui peuvent avoir lieu en amont, sur les autres prescriptions médicamenteuses et sur le point de vue des détenus.
En conclusion, à travers le champ bibliographique étudié, il n’existe clairement pas de consensus sur ce que peuvent être la bonne ou la mauvaise utilisation des médicaments psychotropes en prison, comme c’est d’ailleurs, le cas à l’extérieur de l’univers carcéral. S’il existe un besoin objectivé de soins concernant la santé mentale en prison, du fait de la part importante d’usagers de drogues et de détenus souffrant de troubles psychiques qui s’y trouvent, la présence de trafic, de prises non prescrites ou de mésusage des médicaments psychotropes (pris « comme des drogues ») y est également avérée. Ce d’autant que, concernant les usagers de drogues, une part de l’usage de substances illicites se reporte sur les médicaments psychotropes.
Certains facteurs de cet usage, pouvant donc constituer des leviers d’action, se trouvent à l’intérieur du monde carcéral : accès au soin, accès à la confidentialité, conditions de détention, établissement d’un état de droit commun en prison (afin notamment de protéger les détenus les uns des autres, éducation des équipes)... tous ces éléments visant à faire de l’incarcération une opportunité pour sortir d’un parcours social et sanitaire défaillant.
Cependant, l’usage des médicaments psychotropes en prison se situe à l’intersection de champs et de processus multiples et complexes dont les tenants se situent à l’extérieur du monde carcéral : quelles réponses à l’usage de drogues, quelle gestion de la santé mentale et quelle prise en charge des pathologies psychiatriques ?
Une proposition de recommandations précises nécessiterait un état des lieux mieux documenté. En effet, une grande part des données disponibles sont anciennes et décrivent une période où les traitements de substitution n’étaient pas accessibles en prison. De plus, les données quantitatives sont rares et les données individuelles le sont encore davantage. Les recueils se fondent en effet, souvent sur les dossiers et sont, en conséquence, l’objet de biais importants. À l’exception des données de la visite d’entrée, les études ne concernent le plus souvent que des populations déjà en contact avec le dispositif de soins. Enfin, des évaluations des différentes prises en charge ou expériences menées sont nécessaires, celles-ci devant prendre en compte les multiples facteurs en interaction avec l’usage de médicaments et le point de vue des détenus.
Concernant le diagnostic mais aussi les réponses possibles, une analyse extensive de la littérature grise et de la littérature internationale fait défaut.
Bibliographie
[1] AEBI M, DELGRANDE N.Annual penal statistics SPACE 2. Non custodial sanction and measures served in 2007. Strasbourg, Conseil de l’Europe, 2010.

[2]AFSSAPS, CEIP.OPPIDUM (Observation des produits psychotropes illicites ou détournés de leur utilisation médicamenteuse). Résultats de l’enquête 17, Octobre 2005. 2006.

[3] BENDETTINI M.L’entrée du phénomène de la toxicomanie dans les prisons. Strasbourg, Conseil de l’Europe, 2002.

[4] BIRD SM, ROTILY M. Inside methodologies: for counting blood-borne viruses and injectors inmates’behavioural risks - results from european prisons.
Howard Journal of Criminal Justice. 2002;
41:123
-136

[5] BORREY D, MEYER E, DUCHATEAU L, LAMBERT W, VAN PETEGHEM C, DE LEENHEER AP. Longitudinal study on the prevalence of benzodiazepine (mis)use in a prison: importance of the analytical strategy.
Addiction. 2003;
98:1427
-1432

[6] BOUHNIK P.Héroïne, sida, prison : trajectoires, système de vie et rapport aux risques des usagers d’héroïne incarcérés. Marseille/Seine Saint-Denis, Resscom, 1996.

[7] BOUHNIK P, JACOB E, MAILLARD I, TOUZE S.L’amplification des risques chez les usagers de drogues précarisés : prison-polyconsommation-substitution. Les années cachets. Synthèse. Resscom, 1999.

[8] BOYS A, FARRELL M, BEBBINGTON P, BRUGHA T, COID J, et coll. Drug use and initiation in prison: results from a national prison survey in England and Wales.
Addiction. 2002;
97:1551
-1560

[9] CADET-TAÏROU A, COQUELIN A. CAARUD.profils et pratiques des usagers en 2008. OFDT, Tendances 2010, n° 74 : 4 p.

[10] CADET-TAÏROU A, GANDILHON M, LAHAIE E, COQUELIN A, TOUFIK A.drogues et usages de drogues. État des lieux et tendances récentes 2007-2009 en France. Neuvième édition du rapport national du dispositif trend. OFDT, 2010.

[11] CADET-TAÏROU A, GANDILHON M, TOUFIK A, EVRARD I.Phénomènes émergents liés aux drogues en 2006. Huitième rapport national du dispositif Trend. OFDT, 2008.

[12] COLDEFY M. La prise en charge de la santé mentale des détenus en 2003.
Drees, Études et résultats. 2005;
127:1
-11

[13] COMBESSIE P. Sociologie de la prison.
Éditions La Découverte;
Paris:2004;

[14] COSTES JM, CADET-TAÏROU A, THIRION X, BELLO PY, PALLE C. Du point de vue de la santé publique, quels sont les résultats positifs que l’on peut attribuer aux traitements de substitution aux opiacés et quels sont leurs effets défavorables ou non souhaitables ?.
Alcoologie et Addictologie. 2004;
26:61S
-74S

[15]CPT (COMITÉ EUROPÉEN POUR LA PRÉVENTION DE LA TORTURE ET DES PEINES OU TRAITEMENTS INHUMAINS OU DÉGRADANTS).Rapport au gouvernement de la République Française relatif à la visite effectuée en France par le Comité européen pour la prévention de la torture et des peines ou traitements inhumains ou dégradants du 27 septembre au 9 octobre 2006. Conseil de l’Europe, 2006.

[16] CUELLAR AE, KELLEHER KJ, KATAOKA S, ADELSHEIM S, COCOZZA JJ. Incarceration and psychotropic drug use by youth.
Arch Pediatr Adolesc Med. 2008;
162:219
-224

[17] DE MAERE W.La recherche sur les toxicomanes incarcérés : une affaire délicate. 2000.

[18] ELGER BS. Prevalence, type, and possible causes of insomnia in a swiss remand prison.
European Journal of Epidemiology. 2004;
19:665
-677

[19] EMMANUELLI J, LERT F.Caractéristiques sociales, consommations et risques chez les usagers de drogue fréquentant les programmes d’échange de seringues en france. OFDT, 1999.

[20] ESCOTS S, FAHET G.Usages non substitutifs de la buprénorphine haut dosage. Investigation menée en France en 2002-2003. OFDT. Paris:2004;

[21] FACY F. Toxicomanes dépistés en prison : les usages de drogues et de médicaments psychotropes.
Revue Française des Affaires Sociales. 1997;
51:179
-189

[22] FACY F, LAURENT F, POULAIN JP, CHEVRY P, BIENVENU B, et coll.Toxicomanes incarcérés vus dans les antennes toxicomanie : enquête épidémiologique 1994. Inserm. 1995;

[23] FALISSARD B, LOZE JY, GASQUET I, DUBURC A, BEAUREPAIRE C, et coll. Prevalence of mental disorders in French prison for men.
BMC Psychiatry. 2006;
6:1
-6

[24] FERNANDEZ F, DRULHE M.Emprises. Drogues, errance, prison : figures d’une expérience totale. Larcier. Bruxelles:2010;

[25] GANDILHON M. L’institution carcérale en France au miroir des drogues illicites.
Les Cahiers de la Sécurité. 2010;
12:153
-161

[26] GOLOVINE P. Un psychologue en prison : entre logique psychiatrique et logique judiciaire.
Psychotropes. 2004;
10:187
-197

[27]GROUPE POMPIDOU.Les délinquants usagers de drogues en prison et après libération. Séminaire des 4-6 octobre 1999 à Strasbourg. Conseil de l’Europe, 2000.

[28] GUIGNON N.Les consommations d’alcool, de tabac et de psychotropes en France en 1991-1992. Solidarité-Santé, n° 1, 1994, 16 p.

[29] GUILBERT P, BAUDIER F, GAUTIER A.Baromètre santé 2000. Volume ii : résultats. CFES, 2001.

[30] HYEST JJ, CABANEL GP.Rapport de la commission d’enquête sur les conditions de détention dans les établissements pénitentiaires en france. Sénat, 2000.

[31] JACKSON DO, MRUG S, COOK F, BEIDLEMAN W, CROPSEY KL. Factors predicting substance dependence and psychotropic medication use among offenders in community corrections.
Addict Behav. 2011;
36:755758. Epub 2011 Jan 13.

[32] JAEGER M, MONCEAU M.La consommation de médicaments psychotropes en prison. ERES, Ramonville Saint-Agne, 1996.

[33] JAUFFRET-ROUSTIDE M, LE STRAT Y, COUTURIER E, THIERRY D, RONDY M, et coll. A national cross -sectional study among drug-users in France.
BMJ Infectious Diseases. 2009;
9:113
-124

[34] JEAN JP.Groupe de travail sur la lutte contre l’introduction de drogues en prison et sur l’amélioration de la prise en charge des toxicomanes incarcérés. Ministère de la justice, 1996.

[35] KJELSBERG E, HARTVIG P. Can morbidity be inferred from prescription drug use? Results from a nation-wide prison population study.
Eur J Epidemiol. 2005;
20:587
-592

[36] LECADET J, VIDAL P, BARIS B, VALLIER N, FENDER P, et coll. Médicaments psychotropes : consommations et pratiques de prescription en France métropolitaine. I. Données nationales, 2000.
Rev Med Ass Maladie. 2003;
34:75
-84

[37] LERAT MC, D C, LASSIA J, MEUNIER F, ZIMMER L. Impact of pharmacist and clinical dual intervention on prescribed benzodiazepines in prisoners patients: a retrospective study.
Fundamental and Clinical Pharmacology. 2011;
25:762
-767

[38] LEVASSEUR L, MARZO JN, ROSS N, BLATIER C. Fréquence des réincarcérations dans une même maison d’arrêt : rôle des traitements de substitution. Étude rétrospective préliminaire.
Annales de Médecine Interne. 2002;
153:1514
-1519

[39] MAGUET O, CALDERON C, ANSSELEM S.Revue de la littérature « drogues et prison ». Rapport à l’OFDT. CCMO, 2007.

[40] MERMAZ L, FLOCH J.Rapport fait au nom de la commission d’enquête sur la situation dans les prisons françaises. Tome 1 : rapport. Tome 2 : auditions. Assemblée nationale, 2000.

[41] MICHEL L. Addiction et milieu carcéral : clinique et prise en charge.
In : Traité d’addictologie. In: REYNAUD M (Ed.), editors.
Flammarion médecine-sciences;
Paris:2006 ;
213216

[42] MICHEL L, MAGUET O.L’organisation des soins en matière de traitements de substitution en milieu carcéral. Rapport pour la commission nationale consultative des traitements de substitution. DGS, 2003.

[43] MICHEL L, JAUFFRET-ROUSTIDE M, BLANCHE J, MAGUET O, CALDERON C, et coll.Limited access to HIV prevention in French prisons (ANRS PRI2DE): implications for public health and drug policy. BMC Public Health 2011, 11 : 400.

[44] MOUQUET MC.La santé des entrants en prison en 2003. Drees, Études et Résultats 2005. 386:112

[45] MOUQUET MC, DUMONT M, BONNEVIE MC.La santé à l’entrée en prison : un cumul des facteurs de risques. Drees, Études et Résultats 1999. 4:

[46] NIVEAU G, RITTER C. Route of administration of illicit drugs among remand prison entrants.
European Addiction Research. 2008;
14:92
-98

[47] OBRADOVIC I.Addiction en milieu carcéral. Enquête sur la prise en charge sanitaire et sociale des personnes détenues présentant une dépendance aux produits licites ou illicites ou ayant une consommation abusive. OFDT, 2004.

[48] OBRADOVIC I, CANARELLI T.Initialisation de traitements par méthadone en milieu hospitalier et en milieu pénitentiaire, analyse des pratiques médicales depuis la mise en place de la circulaire du 30 janvier 2002 relative à la primoprescription de méthadone par les médecins exerçant en établissements de santé. OFDT, 2008.

[49] OBRADOVIC I, BASTIANIC T, MICHEL L, JAUFFRET-ROUSTIDE M.Drug-related health policies and services in prison.
In : 2011 national report to the EMCDDA by the REITOX National Focal Point France. New Development, Trends and in-depth information on selected issues. EMCDDA, OFDT (Ed.);
Saint-Denis:2011;

[50]OEDT (OBSERVATOIRE EUROPÉEN DES DROGUES ET DES TOXICOMANIES).Drug use in prison. EMCDDA, 2002.

[51]OIP (OBSERVATOIRE INTERNATIONAL DES PRISONS).Les conditions de détention en France, Rapport 2000. Éditions La Découverte;
2000;

[52]OIP (OBSERVATOIRE INTERNATIONAL DES PRISONS).Les conditions de détention en France, Rapport 2003. Éditions La Découverte;
2003;

[53]OIP (OBSERVATOIRE INTERNATIONAL DES PRISONS).Les conditions de détention en France, Rapport 2005. Éditions La Découverte;
2005;

[54]ORS PACA.Évaluation de l’état de santé et des besoins sanitaires de la population pénale : enquête de novembre 1992-mai 1993. ORS Paca, 1993.

[55] PALLE C, BASTIANIC T.Recueil Commun sur les Addictions et les Prises en charge. Données 2010. OFDT, 2011.

[56] PASCUAL JF. La prise en charge des détenus toxicomanes. Compte rendu de l’expérience d’un centre dit sans drogues. La maison d’arrêt de Béziers (34) de 1974 à janvier 2003.
Nervure. 2003;
16:33
-41

[57] PAULY V, FRAUGER E, ROUBY F, SIRENE S, MONIER SP, et coll. Évaluation des conduites addictives chez les personnes entrant en milieu pénitentiaire à partir du programme OPPIDUM du réseau des centres d’évaluation et d’information sur la pharmacodépendance (CEIP).
L’Encéphale. 2010;
36:122
-131

[58] PLUGGE E, YUDKIN P, DOUGLAS N. Changes in womenʼs use of illicit drugs following imprisonment.
Addiction. 2009;
104:215
-222

[59] PORTELLI S. Les alternatives à la prison.
Pouvoirs. 2010;
135:15
-28

[60] POSTIGO C, DE ALDA ML, BARCELÓ D. Evaluation of drugs of abuse use and trends in a prison through wastewater analysis.
Environ Int. 2011;
37:4955. Epub 2010 Jul 23.

[61] ROSTAING C. L’expérience de la prison.
Regards sur l’actualité. 2000;
211, n° spécial:

[62] ROSTAING C.La dynamique des relations dans les prisons de femmes. Les Cahiers de la Sécurité Intérieure. 1998;
31:

[63] ROSTAING C. La relation carcérale. Identités et rapports sociaux dans les prisons de femmes.
PUF;
Paris:1997;

[64] ROTILY M, DELORME C.L’usage de drogues en milieu carcéral. Drogues et toxicomanies : indicateurs et tendances. OFDT, 1999.

[65] ROTILY M, DELORME C, BEN DIANE MK. L’usage de drogues en milieu carcéral : approche épidémiologique.
Les Cahiers de la Sécurité Intérieure. 1998;
31:195
-209

[66] ROTILY M, DELORME C, GALINIER A, ESCAFFRE N, MOATTI JP. Pratiques à risque de transmission du VIH en milieu carcéral et facteurs associés à la réincarcération des usages de drogue par voie veineuse.
Presse Médicale. 2000;
29:1549
-1556

[67] SAHAJIAN F, LAMOTHE P, FABRY J. Psychoactive substance use among newly incarcerated prison inmates.
Santé Publique. 2006;
18:223
-234

[68]SENAT.L’Administration pénitentiaire face au risque suicidaire. Avis n° 104 de Mr Jean-René Lecerf, fait au nom de la commission des lois, déposé le 20 novembre 2008 sur le projet de la loi de finance 2009. 2009.

[69] STANKOFF S, DHEROT J.Rapport de la mission santé-justice sur la réduction des risques de transmission du VIH et des hépatites virales en milieu carcéral. Ministère de la justice, Direction de l’Administration pénitentiaire, Ministère délégué à la santé, Direction générale de la santé, 2001.

[70] TERRA JL.Prévention du suicide des personnes détenues : évaluation des actions mises en place et propositions pour développer un programme complet de prévention. Ministère de la Justice, ministère de la santé, de la famille et des personnes handicapées. 2003.

[71] TIMBART O.20 ans de condamnation pour crimes et délits. Infostat Justice. 2011;
114:

[72] TOUFIK A, ESCOTS S, CADET-TAÏROU A. La transformation des usages de drogues liée à la diffusion des traitements de substitution aux opiacés.
In : Les usages de drogues illicites en France depuis 1999 vus au travers du dispositif TREND. In: COSTES JM (Dir.), editors.
OFDT;
2010 ;
1025

[73] TOURNIER PV. L’État des prisons françaises.
Pouvoirs. 2010;
4:29
-40

[74] VANDER LAENEN F, DE PAUW M, DE VALCK S. Les drogues en milieu carcéral. Une étude qualitative chez les détenus de la prison de Gand.
Les Cahiers de la Sécurité. 2010;
12: 8p.

[75] VASSEUR V.Médecin-chef à la prison de la Santé. Éditions Le Cherche Midi;
Paris:2000;

[76] WUNSHCH MJ, CROPSEY K, CAMPBELL ED. Oxycontin® use and misuse in three populations: substance abuse patients, pain patients, and criminal justice participants.
Journal of Opioid Management. 2008;
4:73
-79

[77] YACOUB S. La prison, moyen thérapeutique pour les usagers de drogue ?.
THS, la revue des addictions. 2001;
3:691
-692

[78] YACOUBIAN GS. Correlates of benzodiazepine use among a sample of arrestees surveyed through the Arrestee Drug Abuse Monitoring (ADAM) Program.
Substances Use and Misuse. 2003;
38:127
-139

→ Aller vers SYNTHESE
 ), Bouhnik (1996
), Bouhnik (1996 et 1999
et 1999 )... Certaines études interrogent les structures de soins (dossiers) (Facy et coll., 1995
)... Certaines études interrogent les structures de soins (dossiers) (Facy et coll., 1995 ; Facy, 1997
; Facy, 1997 ) ou utilisent des questionnaires administrés par le personnel de soins.
) ou utilisent des questionnaires administrés par le personnel de soins. : cité par Maguet et coll., 2007
: cité par Maguet et coll., 2007 , non publié ; Rotily et coll., 1998
, non publié ; Rotily et coll., 1998 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ). Fernandez (2010
). Fernandez (2010 ) constate également combien « se confier » est un acte qui peut apparaître risqué aux détenus qui apprennent rapidement à l’éviter, y compris vis-à-vis de leurs co-détenus.
) constate également combien « se confier » est un acte qui peut apparaître risqué aux détenus qui apprennent rapidement à l’éviter, y compris vis-à-vis de leurs co-détenus. ; Mouquet et coll., 1999
; Mouquet et coll., 1999 ; Mouquet, 2005
; Mouquet, 2005 ; Sahajian et coll., 2006
; Sahajian et coll., 2006 ; Niveau et Ritter, 2008
; Niveau et Ritter, 2008 ). En France, ces études sont rendues possibles du fait de l’existence depuis au moins 25 ans d’une visite médicale obligatoire pour tout détenu à l’entrée en prison.
). En France, ces études sont rendues possibles du fait de l’existence depuis au moins 25 ans d’une visite médicale obligatoire pour tout détenu à l’entrée en prison. ) et sur la prévention des réincarcérations (Rotily et coll., 2000
) et sur la prévention des réincarcérations (Rotily et coll., 2000 ; Levasseur et coll., 2002
; Levasseur et coll., 2002 ). Les autres questions abordées spécifiquement à propos des TSO concernent la gestion pratique de la prescription et de la délivrance des TSO en prison, l’étendue de l’offre et les pratiques en matière d’initiation ou de poursuite des TSO dans les établissements pénitentiaires et enfin la préparation à la sortie.
). Les autres questions abordées spécifiquement à propos des TSO concernent la gestion pratique de la prescription et de la délivrance des TSO en prison, l’étendue de l’offre et les pratiques en matière d’initiation ou de poursuite des TSO dans les établissements pénitentiaires et enfin la préparation à la sortie. ; Borrey et coll., 2003
; Borrey et coll., 2003 ; Plugge et coll., 2009
; Plugge et coll., 2009 ; Postigo et coll., 2011
; Postigo et coll., 2011 ; Jackson et coll., 2011
; Jackson et coll., 2011 ). Cependant, la question de l’usage de drogues illicites durant l’incarcération, même sans aborder la question des médicaments, reste un champ pertinent à examiner, lorsque l’on s’intéresse à l’usage et au détournement de ces derniers : en effet, ces deux consommations (drogues illicites et médicaments) sont le plus souvent étroitement liées chez les usagers de drogues problématiques. De plus, on ne peut ignorer les transferts qui s’opèrent en milieu carcéral entre drogues illicites et médicaments psychotropes : les motivations à l’usage de drogues illicites peuvent être, pour une large part, extrapolées à certains usages médicamenteux. Le médicament reçu par prescription, comme dans le milieu communautaire, va constituer une monnaie éventuellement utilisable pour favoriser l’accès aux drogues illicites, la recherche de drogues illicites apparaissant alors comme un moteur possible d’alimentation du marché noir de médicaments (Fernandez et Druhle, 2010
). Cependant, la question de l’usage de drogues illicites durant l’incarcération, même sans aborder la question des médicaments, reste un champ pertinent à examiner, lorsque l’on s’intéresse à l’usage et au détournement de ces derniers : en effet, ces deux consommations (drogues illicites et médicaments) sont le plus souvent étroitement liées chez les usagers de drogues problématiques. De plus, on ne peut ignorer les transferts qui s’opèrent en milieu carcéral entre drogues illicites et médicaments psychotropes : les motivations à l’usage de drogues illicites peuvent être, pour une large part, extrapolées à certains usages médicamenteux. Le médicament reçu par prescription, comme dans le milieu communautaire, va constituer une monnaie éventuellement utilisable pour favoriser l’accès aux drogues illicites, la recherche de drogues illicites apparaissant alors comme un moteur possible d’alimentation du marché noir de médicaments (Fernandez et Druhle, 2010 ).
). ; Obradovic et coll., 2011
; Obradovic et coll., 2011 ). Ce taux masque cependant d’importantes disparités. Alors que dans les établissements pour peine, dont les flux sont régulés par un numerus clausus, le nombre de détenus pour 100 places baisse (85 en 2010), la surpopulation concerne avant tout les maisons d’arrêt ou les quartiers « maisons d’arrêt » des centres pénitentiaires4
censés héberger une majorité de prévenus en attente d’un jugement, et les condamnés à de courtes peines5
. Le taux d’occupation moyen (grande variation selon les établissements) y atteint 125 détenus pour 100 places (Obradovic et coll., 2011
). Ce taux masque cependant d’importantes disparités. Alors que dans les établissements pour peine, dont les flux sont régulés par un numerus clausus, le nombre de détenus pour 100 places baisse (85 en 2010), la surpopulation concerne avant tout les maisons d’arrêt ou les quartiers « maisons d’arrêt » des centres pénitentiaires4
censés héberger une majorité de prévenus en attente d’un jugement, et les condamnés à de courtes peines5
. Le taux d’occupation moyen (grande variation selon les établissements) y atteint 125 détenus pour 100 places (Obradovic et coll., 2011 ). Après avoir franchi son niveau maximum en 2004 (121 % en moyenne), le taux de surpopulation carcérale français tend actuellement à se réduire, suite à la construction de nouveaux établissements et à un accroissement de l’utilisation des aménagements de peine ou des alternatives à l’incarcération (Aebi et Delgrande, 2010
). Après avoir franchi son niveau maximum en 2004 (121 % en moyenne), le taux de surpopulation carcérale français tend actuellement à se réduire, suite à la construction de nouveaux établissements et à un accroissement de l’utilisation des aménagements de peine ou des alternatives à l’incarcération (Aebi et Delgrande, 2010 ; Portelli, 2010
; Portelli, 2010 ; Obradovic et coll., 2011
; Obradovic et coll., 2011 ; Timbart, 2011
; Timbart, 2011 ). En dépit de ces mesures, la France se distingue en Europe par une surpopulation carcérale supérieure à celle de ses voisins (Aebi et Delgrande, 2010
). En dépit de ces mesures, la France se distingue en Europe par une surpopulation carcérale supérieure à celle de ses voisins (Aebi et Delgrande, 2010 ).
). ; par exemple) que par les observateurs divers aux plans national et international (OIP, 2000
; par exemple) que par les observateurs divers aux plans national et international (OIP, 2000 ; Hyest et Cabanel, 2000
; Hyest et Cabanel, 2000 ; Mermaz et Floch, 2000
; Mermaz et Floch, 2000 ; OIP, 2003
; OIP, 2003 et 2005
et 2005 ; CPT, 2006
; CPT, 2006 ).
). ), présentée pour partie dans une communication à la fin de ce rapport, qui explicite notamment les différentes structures de soins en prison.
), présentée pour partie dans une communication à la fin de ce rapport, qui explicite notamment les différentes structures de soins en prison. ; Obradovic et coll., 2011
; Obradovic et coll., 2011 ) permet notamment de décrire « les entrants » et le repérage des addictions. Cependant, ce repérage n’est pas encore systématiquement mis en œuvre (Obradovic et coll., 2011
) permet notamment de décrire « les entrants » et le repérage des addictions. Cependant, ce repérage n’est pas encore systématiquement mis en œuvre (Obradovic et coll., 2011 ). La remise d’un livret d’accueil de l’établissement pénitentiaire et du livret de l’UCSA permet d’informer le détenu sur les moyens d’accès à une consultation et à l’offre disponible en termes de prévention. L’offre de traitements de l’addiction proposée en milieu carcéral comporte l’aide au sevrage, le counselling, et surtout le traitement de substitution depuis 1994. La mise à disposition des traitements de substitution en prison a été progressive et parfois difficilement acceptée par les professionnels en place6
. À l’heure actuelle, la poursuite des traitements initiés à l’extérieur n’est pas encore systématique (Obradovic et Canarelli, 2008
). La remise d’un livret d’accueil de l’établissement pénitentiaire et du livret de l’UCSA permet d’informer le détenu sur les moyens d’accès à une consultation et à l’offre disponible en termes de prévention. L’offre de traitements de l’addiction proposée en milieu carcéral comporte l’aide au sevrage, le counselling, et surtout le traitement de substitution depuis 1994. La mise à disposition des traitements de substitution en prison a été progressive et parfois difficilement acceptée par les professionnels en place6
. À l’heure actuelle, la poursuite des traitements initiés à l’extérieur n’est pas encore systématique (Obradovic et Canarelli, 2008 ; Obradovic et coll., 2011
; Obradovic et coll., 2011 ).
). ). D’après l’enquête Prevacar, un tiers des TSO sont initiés pendant l’incarcération (40 % pour la BHD et 13 % pour la méthadone).
). D’après l’enquête Prevacar, un tiers des TSO sont initiés pendant l’incarcération (40 % pour la BHD et 13 % pour la méthadone). ).
). ) et de la difficulté de mener une prise en charge psychologique dans ce cadre (Golovine, 2004
) et de la difficulté de mener une prise en charge psychologique dans ce cadre (Golovine, 2004 ). L’accès aux soins psychiatriques est également mis en cause : Mouquet (2005
). L’accès aux soins psychiatriques est également mis en cause : Mouquet (2005 ) indique que 19 % des entrants en prison vus dans le cadre de l’enquête « Entrants 2003 » sont dirigés vers une consultation de psychiatrie, d’alcoologie ou de toxicomanie, alors qu’une étude réalisée en 2001 au sein des SMPR identifiait 52 % des entrants comme nécessitant un suivi psychologique. L’auteur attribue cette différence à la spécialisation des médecins de SMPR susceptibles d’opérer un repérage plus précis et constate de surcroît que l’indication d’une consultation spécialisée en psychiatrie, alcoologie ou toxicomanie est plus fréquente lorsque l’établissement dispose d’un SMPR (plutôt que d’être rattaché à un service de psychiatrie générale) même si le SMPR ne voit pas systématiquement tous les entrants. Il semble ainsi que l’accès aux soins psychiatriques soit facilité par la présence d’un SMPR (Mouquet, 2005
) indique que 19 % des entrants en prison vus dans le cadre de l’enquête « Entrants 2003 » sont dirigés vers une consultation de psychiatrie, d’alcoologie ou de toxicomanie, alors qu’une étude réalisée en 2001 au sein des SMPR identifiait 52 % des entrants comme nécessitant un suivi psychologique. L’auteur attribue cette différence à la spécialisation des médecins de SMPR susceptibles d’opérer un repérage plus précis et constate de surcroît que l’indication d’une consultation spécialisée en psychiatrie, alcoologie ou toxicomanie est plus fréquente lorsque l’établissement dispose d’un SMPR (plutôt que d’être rattaché à un service de psychiatrie générale) même si le SMPR ne voit pas systématiquement tous les entrants. Il semble ainsi que l’accès aux soins psychiatriques soit facilité par la présence d’un SMPR (Mouquet, 2005 ). Sur les 26 SMPR français, 24 voient systématiquement tous les entrants en prison. En 2003, 43 % des entrants en prison bénéficiaient d’une évaluation psychologique systématique par un professionnel spécialisé en santé mentale et 54 % de la même population rencontrera un tel professionnel au cours de sa période d’incarcération.
). Sur les 26 SMPR français, 24 voient systématiquement tous les entrants en prison. En 2003, 43 % des entrants en prison bénéficiaient d’une évaluation psychologique systématique par un professionnel spécialisé en santé mentale et 54 % de la même population rencontrera un tel professionnel au cours de sa période d’incarcération. ). En dépit de la mise en place de sept Unités pour sortants de prison dont 4 seulement demeurent actuellement, la situation a peu évolué (Obradovic et coll., 2011
). En dépit de la mise en place de sept Unités pour sortants de prison dont 4 seulement demeurent actuellement, la situation a peu évolué (Obradovic et coll., 2011 ). Une évaluation publiée en 2010 a néanmoins montré qu’un relais était correctement assuré pour les patients sortant sous méthadone, après une primo-prescription par les UCSA (Obradovic et Canarelli, 2008
). Une évaluation publiée en 2010 a néanmoins montré qu’un relais était correctement assuré pour les patients sortant sous méthadone, après une primo-prescription par les UCSA (Obradovic et Canarelli, 2008 ).
). ). Dans l’étude Coquelicot 2004 menée dans 5 villes françaises auprès d’un échantillon d’usagers injecteurs et/ou snifeurs au cours de la vie, vus en Caarud (Centres d’accueil et d’accompagnement à la réduction de risques pour usagers de drogues), Csapa ou par des médecins généralistes, 60 % des usagers de drogues interrogés déclarent avoir été incarcérés au moins une fois dans leur vie (Jauffret-Roustide et coll., 2009
). Dans l’étude Coquelicot 2004 menée dans 5 villes françaises auprès d’un échantillon d’usagers injecteurs et/ou snifeurs au cours de la vie, vus en Caarud (Centres d’accueil et d’accompagnement à la réduction de risques pour usagers de drogues), Csapa ou par des médecins généralistes, 60 % des usagers de drogues interrogés déclarent avoir été incarcérés au moins une fois dans leur vie (Jauffret-Roustide et coll., 2009 ). Le système d’information Recap qui recueille annuellement et sur une base exhaustive des données sur les usagers des Csapa rapporte, en 2010, un taux d’incarcération déclarée dans la vie de 39 % pour les usagers de drogues recourant aux opiacés ou aux stimulants et de 16 % pour les consultations visant les seuls consommateurs de cannabis (Palle et Bastianic, 2011
). Le système d’information Recap qui recueille annuellement et sur une base exhaustive des données sur les usagers des Csapa rapporte, en 2010, un taux d’incarcération déclarée dans la vie de 39 % pour les usagers de drogues recourant aux opiacés ou aux stimulants et de 16 % pour les consultations visant les seuls consommateurs de cannabis (Palle et Bastianic, 2011 , non publié). Hyest et Cabannel estimaient en 2000 que près d’un quart des toxicomanes français passait par la prison chaque année (Hyest et Cabanel, 2000
, non publié). Hyest et Cabannel estimaient en 2000 que près d’un quart des toxicomanes français passait par la prison chaque année (Hyest et Cabanel, 2000 ). Enfin, 17 % des usagers qui fréquentent les Caarud8
, interrogés dans le cadre de l’étude ENa-Caarud, déclarent au moins une incarcération dans l’année.
). Enfin, 17 % des usagers qui fréquentent les Caarud8
, interrogés dans le cadre de l’étude ENa-Caarud, déclarent au moins une incarcération dans l’année. ), les usagers les plus précaires connaissant le risque le plus important9
. Ces usagers les plus précaires sont également les plus fréquemment mésuseurs de médicaments psychotropes pour deux raisons. La première est qu’ils ne peuvent accéder à d’autres substances beaucoup trop chères et qu’ils bornent leurs consommations quotidiennes à des produits plus accessibles : alcool, buprénorphine haut dosage, benzodiazépines et crack éventuellement. La deuxième est qu’il s’agit de jeunes polyusagers qui consomment les médicaments de la même manière que les substances illicites (Cadet-Taïrou et coll., 2010
), les usagers les plus précaires connaissant le risque le plus important9
. Ces usagers les plus précaires sont également les plus fréquemment mésuseurs de médicaments psychotropes pour deux raisons. La première est qu’ils ne peuvent accéder à d’autres substances beaucoup trop chères et qu’ils bornent leurs consommations quotidiennes à des produits plus accessibles : alcool, buprénorphine haut dosage, benzodiazépines et crack éventuellement. La deuxième est qu’il s’agit de jeunes polyusagers qui consomment les médicaments de la même manière que les substances illicites (Cadet-Taïrou et coll., 2010 ). Les spécificités des usagers de drogues les plus fréquemment incarcérés par rapport à l’ensemble des usagers de drogues sont particulièrement mises en évidence par la comparaison entre les profils de ceux pris en charge en Csapa hors prison et ceux pris en charge en Csapa intra-carcéral.
). Les spécificités des usagers de drogues les plus fréquemment incarcérés par rapport à l’ensemble des usagers de drogues sont particulièrement mises en évidence par la comparaison entre les profils de ceux pris en charge en Csapa hors prison et ceux pris en charge en Csapa intra-carcéral. ) ont comparé des personnes pharmacodépendantes ou sous traitement de substitution. Les unes, entrant en incarcération, sont vues dans un centre de soins spécialisé carcéral (n=893), les autres sont vues dans un Csapa classique non carcéral (n=12 115). Les données sont celles recueillies de 2003 à 2006 par l’enquête Oppidum (Pauly et coll., 2010
) ont comparé des personnes pharmacodépendantes ou sous traitement de substitution. Les unes, entrant en incarcération, sont vues dans un centre de soins spécialisé carcéral (n=893), les autres sont vues dans un Csapa classique non carcéral (n=12 115). Les données sont celles recueillies de 2003 à 2006 par l’enquête Oppidum (Pauly et coll., 2010 ) (tableau 5.I
) (tableau 5.I ).
). ). Au 1er janvier 2009, 14 % de la population carcérale déjà condamnée l’étaient au titre d’une ILS11
. En dix ans, le nombre de personnes incarcérées pour ce motif a augmenté de 165 % (Direction de l’administration pénitentiaire, cité par Gandilhon, 2010
). Au 1er janvier 2009, 14 % de la population carcérale déjà condamnée l’étaient au titre d’une ILS11
. En dix ans, le nombre de personnes incarcérées pour ce motif a augmenté de 165 % (Direction de l’administration pénitentiaire, cité par Gandilhon, 2010 ), évolution en partie liée à la hausse des phénomènes délictueux de trafic de drogue qui a accompagné la diffusion des consommations depuis les années 1970. Néanmoins, ces données sous-estiment largement la part des personnes incarcérées qui sont usagers de drogues ou impliquées dans les trafics. En effet, les individus mis en cause dans le cadre d’une ILS pour usage-revente ou trafic sont fréquemment incarcérés pour un autre crime ou délit (Gandilhon, 2010
), évolution en partie liée à la hausse des phénomènes délictueux de trafic de drogue qui a accompagné la diffusion des consommations depuis les années 1970. Néanmoins, ces données sous-estiment largement la part des personnes incarcérées qui sont usagers de drogues ou impliquées dans les trafics. En effet, les individus mis en cause dans le cadre d’une ILS pour usage-revente ou trafic sont fréquemment incarcérés pour un autre crime ou délit (Gandilhon, 2010 ).
). ) (figure 5.1
) (figure 5.1 ).
).
 )
) ).
). ) (tableau 5.II
) (tableau 5.II ).
). )
) ). Par ailleurs, 5,4 % des entrants déclarent une consommation de médicaments psychotropes de type « toxicomaniaque »15
« prolongée et régulière » et près de 15 % des entrants sont en cours de traitement par médicaments psychotropes. Si aucune mesure identique n’existe en population générale, l’auteur compare cette donnée à la part des hommes de 25 à 54 ans qui déclarent avoir consommé un médicament psychotrope au cours des 24 dernières heures (soit environ 5 %) dans l’enquête ESPS (enquête pour la santé et la protection sociale : enquête biennale de l’Irdes) de 2002 (Mouquet, 2005
). Par ailleurs, 5,4 % des entrants déclarent une consommation de médicaments psychotropes de type « toxicomaniaque »15
« prolongée et régulière » et près de 15 % des entrants sont en cours de traitement par médicaments psychotropes. Si aucune mesure identique n’existe en population générale, l’auteur compare cette donnée à la part des hommes de 25 à 54 ans qui déclarent avoir consommé un médicament psychotrope au cours des 24 dernières heures (soit environ 5 %) dans l’enquête ESPS (enquête pour la santé et la protection sociale : enquête biennale de l’Irdes) de 2002 (Mouquet, 2005 ).
). ).
). ) menée aux États-Unis à partir du système d’information ADAM (Arrested Drug Abuse Monitoring Program)16
, développé par l’Agence Nationale de recherche et d’évaluation du ministère de la justice américain (NIJ), vient pour sa part confirmer le lien entre consommation de benzodiazépines chez les entrants en prison et usage de drogues illicites. Un questionnaire et un échantillon d’urine ont été recueillis par un enquêteur auprès de 862 adultes dans les 48 heures suivant leur entrée en détention dans un établissement de Philadelphie en 1997. Comparés aux personnes n’ayant pas consommé de benzodiazépines récemment, les détenus dont l’urine contenait des benzodiazépines étaient, selon une régression logistique multiple, plus souvent des hommes, avaient plus fréquemment consommé de l’alcool (OR=2,2) et/ou des barbituriques (OR=9,6) dans les trois jours précédant l’incarcération et leurs urines étaient plus fréquemment positives au cannabis (OR=2,7), aux opiacés (OR=6,16) et à la PCP17
(OR=2,38) (Yacoubian, 2003
) menée aux États-Unis à partir du système d’information ADAM (Arrested Drug Abuse Monitoring Program)16
, développé par l’Agence Nationale de recherche et d’évaluation du ministère de la justice américain (NIJ), vient pour sa part confirmer le lien entre consommation de benzodiazépines chez les entrants en prison et usage de drogues illicites. Un questionnaire et un échantillon d’urine ont été recueillis par un enquêteur auprès de 862 adultes dans les 48 heures suivant leur entrée en détention dans un établissement de Philadelphie en 1997. Comparés aux personnes n’ayant pas consommé de benzodiazépines récemment, les détenus dont l’urine contenait des benzodiazépines étaient, selon une régression logistique multiple, plus souvent des hommes, avaient plus fréquemment consommé de l’alcool (OR=2,2) et/ou des barbituriques (OR=9,6) dans les trois jours précédant l’incarcération et leurs urines étaient plus fréquemment positives au cannabis (OR=2,7), aux opiacés (OR=6,16) et à la PCP17
(OR=2,38) (Yacoubian, 2003 ). Wunsch et coll. (2008
). Wunsch et coll. (2008 ) utilisent également, dans le cadre d’une étude rétrospective, les dossiers de 233 personnes incarcérées ou en liberté conditionnelle entre 2000 et 2004 dans l’espace rural du sud-ouest de l’État de Virginie (États-Unis) pour montrer les particularités des usagers de drogues18
ayant déclaré un usage d’oxycodone (Oxycontin®) hors contrôle médical, résultats qui rejoignent dans l’ensemble ceux mis en évidence dans la population des usagers de drogues (Wunshch et coll., 2008
) utilisent également, dans le cadre d’une étude rétrospective, les dossiers de 233 personnes incarcérées ou en liberté conditionnelle entre 2000 et 2004 dans l’espace rural du sud-ouest de l’État de Virginie (États-Unis) pour montrer les particularités des usagers de drogues18
ayant déclaré un usage d’oxycodone (Oxycontin®) hors contrôle médical, résultats qui rejoignent dans l’ensemble ceux mis en évidence dans la population des usagers de drogues (Wunshch et coll., 2008 ).
). ) auprès des entrants en prison, observe que près d’un entrant sur dix affirme avoir été suivi régulièrement (au moins une fois par trimestre) par un psychiatre, un psychologue ou un infirmier psychiatrique ou bien avoir été hospitalisé en psychiatrie dans les 12 mois précédant l’incarcération (tableau 5.II
) auprès des entrants en prison, observe que près d’un entrant sur dix affirme avoir été suivi régulièrement (au moins une fois par trimestre) par un psychiatre, un psychologue ou un infirmier psychiatrique ou bien avoir été hospitalisé en psychiatrie dans les 12 mois précédant l’incarcération (tableau 5.II ). À titre de comparaison, un homme âgé de 12 à 75 ans sur 30, interrogé dans le Baromètre santé 2000 (Inpes), déclare avoir consulté un professionnel en santé mentale au cours de l’année précédente (Guilbert et coll., 2001
). À titre de comparaison, un homme âgé de 12 à 75 ans sur 30, interrogé dans le Baromètre santé 2000 (Inpes), déclare avoir consulté un professionnel en santé mentale au cours de l’année précédente (Guilbert et coll., 2001 ; Mouquet, 2005
; Mouquet, 2005 ). Par ailleurs, 5,9 % des entrants en détention déclarent avoir fait une tentative de suicide dans les 12 mois précédant l’incarcération. L’élément de comparaison proposé en population générale est la prévalence des tentatives de suicide ayant nécessité une hospitalisation chez les hommes âgés de 15 à 44 ans qui se situe à 1 sur 375 soit 0,27 % (Mouquet, 2005
). Par ailleurs, 5,9 % des entrants en détention déclarent avoir fait une tentative de suicide dans les 12 mois précédant l’incarcération. L’élément de comparaison proposé en population générale est la prévalence des tentatives de suicide ayant nécessité une hospitalisation chez les hommes âgés de 15 à 44 ans qui se situe à 1 sur 375 soit 0,27 % (Mouquet, 2005 ).
). ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ). En 2006, Falissard et coll.
). En 2006, Falissard et coll. montraient que 70,5 % des personnes incarcérées19
souffraient de pathologies psychiatriques dont environ la moitié (36,3 %) d’un niveau de gravité sérieux, grave ou très grave. En outre, 16,2 % des détenus restants étaient considérés comme des « cas » situés aux limites des critères diagnostiques (Falissard et coll., 2006
montraient que 70,5 % des personnes incarcérées19
souffraient de pathologies psychiatriques dont environ la moitié (36,3 %) d’un niveau de gravité sérieux, grave ou très grave. En outre, 16,2 % des détenus restants étaient considérés comme des « cas » situés aux limites des critères diagnostiques (Falissard et coll., 2006 ).
). ). Multifactoriel, il peut être relié tant à la préexistence de fragilités (pathologies psychiatriques préexistantes, personnalités « borderline »...), que des événements préalables au processus judiciaire (nature de l’infraction) ou survenant au cours de celui-ci et pendant l’incarcération (Terra, 2003
). Multifactoriel, il peut être relié tant à la préexistence de fragilités (pathologies psychiatriques préexistantes, personnalités « borderline »...), que des événements préalables au processus judiciaire (nature de l’infraction) ou survenant au cours de celui-ci et pendant l’incarcération (Terra, 2003 ). Le suicide survient particulièrement pendant les deux premières années de détention. Une centaine de suicides ont lieu en prison chaque année, soit deux fois plus qu’il y a vingt ans. Cela représente un taux de suicide cinq à six fois supérieur à la moyenne nationale (Obradovic et coll., 2011
). Le suicide survient particulièrement pendant les deux premières années de détention. Une centaine de suicides ont lieu en prison chaque année, soit deux fois plus qu’il y a vingt ans. Cela représente un taux de suicide cinq à six fois supérieur à la moyenne nationale (Obradovic et coll., 2011 ). La France fait partie des pays européens déclarant les plus forts taux de suicides en incarcération (Sénat, 2009
). La France fait partie des pays européens déclarant les plus forts taux de suicides en incarcération (Sénat, 2009 : cité par Obradovic et coll., 2011
: cité par Obradovic et coll., 2011 ), avec 18 suicides pour 10 000 détenus (2009).
), avec 18 suicides pour 10 000 détenus (2009). ) démontre en comparant, parmi une population d’individus condamnés à des travaux d’intérêt général comme alternative à l’emprisonnement, un groupe d’usagers de drogues présentant une comorbidité psychiatrique (UDCP, N=1 845) à un groupe d’usagers de drogues ne présentant pas de symptomatologie psychiatrique (UDS, N=1 876) et à un groupe témoin de personnes non usagères de drogues et sans comorbidité psychiatrique (T, N=1 974). Le questionnaire, rempli par entretien à l’entrée dans le dispositif, est utilisé rétrospectivement. L’existence d’un usage problématique de drogues est attestée par les réponses à une grille de questions issues du DSM-IV. La morbidité psychiatrique est caractérisée par le fait de déclarer « avoir un traitement psychotrope en cours » au moment de l’entretien. Une régression logistique binomiale comparant le groupe UDCP aux UDS puis au groupe T, montre une sorte de gradation entre les trois groupes, les UDCP apparaissant plus précaires que les UDS et beaucoup plus précaires que les témoins (par exemple, les UDCP sont au chômage 1,9 fois plus fréquemment que les UDS et 3,9 fois plus souvent que les témoins). Ils sont classés comme abuseurs de substances (cocaïne et opiacés surtout) 1,5 fois plus que les UDS. Ils consomment également plus souvent des tranquillisants ou hypnotiques que les usagers de drogues sans comorbidité psychiatrique mais la différence n’est pas significative (19,9 % versus 10,7 %) (Jackson et coll., 2011
) démontre en comparant, parmi une population d’individus condamnés à des travaux d’intérêt général comme alternative à l’emprisonnement, un groupe d’usagers de drogues présentant une comorbidité psychiatrique (UDCP, N=1 845) à un groupe d’usagers de drogues ne présentant pas de symptomatologie psychiatrique (UDS, N=1 876) et à un groupe témoin de personnes non usagères de drogues et sans comorbidité psychiatrique (T, N=1 974). Le questionnaire, rempli par entretien à l’entrée dans le dispositif, est utilisé rétrospectivement. L’existence d’un usage problématique de drogues est attestée par les réponses à une grille de questions issues du DSM-IV. La morbidité psychiatrique est caractérisée par le fait de déclarer « avoir un traitement psychotrope en cours » au moment de l’entretien. Une régression logistique binomiale comparant le groupe UDCP aux UDS puis au groupe T, montre une sorte de gradation entre les trois groupes, les UDCP apparaissant plus précaires que les UDS et beaucoup plus précaires que les témoins (par exemple, les UDCP sont au chômage 1,9 fois plus fréquemment que les UDS et 3,9 fois plus souvent que les témoins). Ils sont classés comme abuseurs de substances (cocaïne et opiacés surtout) 1,5 fois plus que les UDS. Ils consomment également plus souvent des tranquillisants ou hypnotiques que les usagers de drogues sans comorbidité psychiatrique mais la différence n’est pas significative (19,9 % versus 10,7 %) (Jackson et coll., 2011 ).
). ). Un certain nombre de travaux qualitatifs vont s’attacher quant à eux à documenter les consommations de drogues illicites et de médicaments détournés. Il s’agit de rapports officiels tels que celui de la Commission d’enquête sur les conditions de détention mandatée par le Sénat (Hyest et Cabanel, 2000
). Un certain nombre de travaux qualitatifs vont s’attacher quant à eux à documenter les consommations de drogues illicites et de médicaments détournés. Il s’agit de rapports officiels tels que celui de la Commission d’enquête sur les conditions de détention mandatée par le Sénat (Hyest et Cabanel, 2000 ), des auditions réalisées dans le cadre du Groupe Pompidou (2000
), des auditions réalisées dans le cadre du Groupe Pompidou (2000 ), ou de la mission Santé-Justice portant sur la réduction des risques (Stankoff et Dherot, 2001
), ou de la mission Santé-Justice portant sur la réduction des risques (Stankoff et Dherot, 2001 ) mais également d’études sociologiques menées auprès de détenus ou d’anciens détenus (Bouhnik, 1996
) mais également d’études sociologiques menées auprès de détenus ou d’anciens détenus (Bouhnik, 1996 ; Bouhnik et coll., 1999
; Bouhnik et coll., 1999 ). Les données quantitatives sont quant à elles peu nombreuses et très disparates (Jaeger et Monceau, 1996
). Les données quantitatives sont quant à elles peu nombreuses et très disparates (Jaeger et Monceau, 1996 ; Rotily et coll., 1998
; Rotily et coll., 1998 et 2000
et 2000 ).
). ). Le cannabis est en effet le produit le plus consommé en prison en France (Hyest et Cabanel, 2000
). Le cannabis est en effet le produit le plus consommé en prison en France (Hyest et Cabanel, 2000 ; Stankoff et Dherot, 2001
; Stankoff et Dherot, 2001 ). Il y semble généralement toléré, faisant office de soupape de sécurité (Hyest et Cabannel, 2000
). Il y semble généralement toléré, faisant office de soupape de sécurité (Hyest et Cabannel, 2000 ), mais Stankoff et Dherot (2001
), mais Stankoff et Dherot (2001 ) indiquent qu’il peut également, selon les administrations pénitentiaires, être sévèrement réprimé. Les observations disponibles convergent pour constater que le marché interne des substances illicites reflète le marché externe de proximité (Bouhnik et coll., 1999
) indiquent qu’il peut également, selon les administrations pénitentiaires, être sévèrement réprimé. Les observations disponibles convergent pour constater que le marché interne des substances illicites reflète le marché externe de proximité (Bouhnik et coll., 1999 ; Groupe Pompidou, 2000
; Groupe Pompidou, 2000 ; Stankoff et Dherot, 2001
; Stankoff et Dherot, 2001 ).
). ) constate que 12 % des usagers de drogues injecteurs ou sniffeurs, incarcérés au cours de leur vie et interrogés dans divers dispositifs de soins ou de réduction des risques, ont utilisé l’injection en prison. L’étude ENa-Caarud 2008, menée parmi les usagers des Caarud, relève que parmi les 17 % d’usagers de drogues incarcérés dans les 12 derniers mois, 54 % ont consommé des drogues en prison et plus de 7 % parmi elles ont utilisé l’injection (Cadet-Taïrou et Coquelin, 2010
) constate que 12 % des usagers de drogues injecteurs ou sniffeurs, incarcérés au cours de leur vie et interrogés dans divers dispositifs de soins ou de réduction des risques, ont utilisé l’injection en prison. L’étude ENa-Caarud 2008, menée parmi les usagers des Caarud, relève que parmi les 17 % d’usagers de drogues incarcérés dans les 12 derniers mois, 54 % ont consommé des drogues en prison et plus de 7 % parmi elles ont utilisé l’injection (Cadet-Taïrou et Coquelin, 2010 ). Dans l’étude menée au centre pénitentiaire de Marseille en 1997-1998 par Rotily et coll. (2000
). Dans l’étude menée au centre pénitentiaire de Marseille en 1997-1998 par Rotily et coll. (2000 ), 7,6 % des 120 usagers de drogues injecteurs au cours de la vie interviewés déclarent avoir utilisé l’injection au moins une fois pendant les trois premiers mois de leur incarcération. Il s’agissait le plus souvent de femmes, plus jeunes en moyenne que les autres usagers de drogues injecteurs au cours de la vie (Rotily et coll., 2000
), 7,6 % des 120 usagers de drogues injecteurs au cours de la vie interviewés déclarent avoir utilisé l’injection au moins une fois pendant les trois premiers mois de leur incarcération. Il s’agissait le plus souvent de femmes, plus jeunes en moyenne que les autres usagers de drogues injecteurs au cours de la vie (Rotily et coll., 2000 ).
). ) (figure 5.2
) (figure 5.2 ). L’étude de Rotily (2000
). L’étude de Rotily (2000 ), menée au plan international dans un réseau de 7 pays européens21
dont la France, estime que près de la moitié des usagers de drogues injecteurs avant l’incarcération auraient utilisé l’injection au moins une fois au cours de leur incarcération (Rotily et coll., 2000
), menée au plan international dans un réseau de 7 pays européens21
dont la France, estime que près de la moitié des usagers de drogues injecteurs avant l’incarcération auraient utilisé l’injection au moins une fois au cours de leur incarcération (Rotily et coll., 2000 ).
).
 )
) ) même si ces scénarii ne sont pas systématiques (OEDT, 2002
) même si ces scénarii ne sont pas systématiques (OEDT, 2002 ). Une étude plus récente en Grande-Bretagne met en évidence cette régression des usages (Plugge et coll., 2009
). Une étude plus récente en Grande-Bretagne met en évidence cette régression des usages (Plugge et coll., 2009 ). Celle-ci a consisté en un suivi d’une cohorte de femmes dans 13 établissements. Un questionnaire était auto-renseigné22
à l’entrée puis un mois après. Les usages « illégaux » de benzodiazépines, de barbituriques et d’opiacés sont inclus sans précision sur le sens du terme illégal. Les auteurs observent que toutes les consommations diminuent, y compris celles de médicaments mais bien moins fortement, pour ces derniers, que les substances illicites (tableau 5.III
). Celle-ci a consisté en un suivi d’une cohorte de femmes dans 13 établissements. Un questionnaire était auto-renseigné22
à l’entrée puis un mois après. Les usages « illégaux » de benzodiazépines, de barbituriques et d’opiacés sont inclus sans précision sur le sens du terme illégal. Les auteurs observent que toutes les consommations diminuent, y compris celles de médicaments mais bien moins fortement, pour ces derniers, que les substances illicites (tableau 5.III ).
). )
) ) rapportent que, selon les études, entre 60 % et 80 % des détenus cesseraient de s’injecter en prison. Les autres semblent réduire la fréquence de leur injection. Selon l’étude de Rotily (1999
) rapportent que, selon les études, entre 60 % et 80 % des détenus cesseraient de s’injecter en prison. Les autres semblent réduire la fréquence de leur injection. Selon l’étude de Rotily (1999 ), 43 % des usagers de drogues actifs injecteurs pendant l’année précédant leur incarcération se sont injectés des produits dans les trois premiers mois de prison23
. Bird et Rotily publient des données européennes en 2002 : la moitié des hommes usagers de drogues injecteurs incarcérés dans un échantillon de prisons européennes ont utilisé l’injection en prison (de 21 à 67 % selon les pays)24
(Bird et Rotily, 2002
), 43 % des usagers de drogues actifs injecteurs pendant l’année précédant leur incarcération se sont injectés des produits dans les trois premiers mois de prison23
. Bird et Rotily publient des données européennes en 2002 : la moitié des hommes usagers de drogues injecteurs incarcérés dans un échantillon de prisons européennes ont utilisé l’injection en prison (de 21 à 67 % selon les pays)24
(Bird et Rotily, 2002 ).
). ; Stankoff et Dhérot, 2001
; Stankoff et Dhérot, 2001 ). Selon des études menées en Belgique, Allemagne, Espagne, France, Irlande, Italie, Autriche et Portugal, entre 3 % et 26 % des usagers de drogues pendant l’incarcération déclarent avoir démarré cet usage en prison et entre 0,4 % à 21 % des usagers injecteurs incarcérés déclarent y avoir initié l’injection (OEDT, 2002
). Selon des études menées en Belgique, Allemagne, Espagne, France, Irlande, Italie, Autriche et Portugal, entre 3 % et 26 % des usagers de drogues pendant l’incarcération déclarent avoir démarré cet usage en prison et entre 0,4 % à 21 % des usagers injecteurs incarcérés déclarent y avoir initié l’injection (OEDT, 2002 ). Une étude anglaise publiée en 2002 fait état d’une enquête menée auprès de 3 142 détenus. Parmi eux, plus de 60 % des consommateurs réguliers de cannabis affirmaient en avoir également consommé en détention, de même que 25 % des usagers de cocaïne. Plus d’un quart des usagers d’héroïne déclaraient avoir été initiés en prison (Boys et coll., 2002
). Une étude anglaise publiée en 2002 fait état d’une enquête menée auprès de 3 142 détenus. Parmi eux, plus de 60 % des consommateurs réguliers de cannabis affirmaient en avoir également consommé en détention, de même que 25 % des usagers de cocaïne. Plus d’un quart des usagers d’héroïne déclaraient avoir été initiés en prison (Boys et coll., 2002 ). Il faut noter que ces études portent sur les drogues illicites, dont l’accès est beaucoup plus limité en prison que celui des médicaments, laissant augurer, comme cela a pu être observé, que la situation est au moins équivalente concernant les médicaments psychoactifs.
). Il faut noter que ces études portent sur les drogues illicites, dont l’accès est beaucoup plus limité en prison que celui des médicaments, laissant augurer, comme cela a pu être observé, que la situation est au moins équivalente concernant les médicaments psychoactifs. ). L’étude de Rotily publiée en 1999 estime quant à elle que 13 % à 23 % des usagers de drogues incarcérés ont démarré l’injection en prison (Rotily et Delorme, 1999
). L’étude de Rotily publiée en 1999 estime quant à elle que 13 % à 23 % des usagers de drogues incarcérés ont démarré l’injection en prison (Rotily et Delorme, 1999 ).
). ). Ce même travail fait état des pressions subies par certains détenus repérés comme anciens consommateurs pour leur vendre des substances.
). Ce même travail fait état des pressions subies par certains détenus repérés comme anciens consommateurs pour leur vendre des substances. ) mettent en perspective les prévalences de prescription de médicaments psychotropes mesurées « un jour donné » chez les hommes (prévalences égales à 15 % et 18 %) et les femmes (45 %) de trois établissements pénitentiaires avec les prévalences de consommation mesurées à l’époque dans la population générale (7 % à 11 %)25
. Ils notent qu’il faut évidemment apprécier ces données en tenant compte du fait que 80 % des détenus de l’étude ont moins de 40 ans, alors que les données en population générale intègrent l’ensemble des femmes et les personnes âgées, qui constituent la majorité des consommateurs de médicaments psychotropes. À âge et sexe équivalents, l’écart devrait donc être beaucoup plus net. Ce travail, prolongé par une enquête auprès de 184 établissements pénitentiaires (105 répondants), observe également des écarts majeurs dans les quantités de médicaments psychotropes délivrées entre établissements (de 1 à 45 médicaments psychotropes délivrés pour 1 000 détenus). Outre le genre, trois éléments pourraient être déterminants dans ces consommations. Il s’agit d’abord du stade où se situe le détenu dans le processus judicaire ; on observe davantage de consommation (en unité standard quotidienne pour 1 000 détenus) parmi les prévenus que parmi les condamnés, et davantage d’usage dans les premiers mois d’incarcération. Le deuxième élément est la surpopulation carcérale, la consommation apparaissant moindre dans les établissements moins surpeuplés. Enfin, l’accès aux soins favoriserait également la consommation de médicaments psychotropes (Jaeger et Monceau, 1996
) mettent en perspective les prévalences de prescription de médicaments psychotropes mesurées « un jour donné » chez les hommes (prévalences égales à 15 % et 18 %) et les femmes (45 %) de trois établissements pénitentiaires avec les prévalences de consommation mesurées à l’époque dans la population générale (7 % à 11 %)25
. Ils notent qu’il faut évidemment apprécier ces données en tenant compte du fait que 80 % des détenus de l’étude ont moins de 40 ans, alors que les données en population générale intègrent l’ensemble des femmes et les personnes âgées, qui constituent la majorité des consommateurs de médicaments psychotropes. À âge et sexe équivalents, l’écart devrait donc être beaucoup plus net. Ce travail, prolongé par une enquête auprès de 184 établissements pénitentiaires (105 répondants), observe également des écarts majeurs dans les quantités de médicaments psychotropes délivrées entre établissements (de 1 à 45 médicaments psychotropes délivrés pour 1 000 détenus). Outre le genre, trois éléments pourraient être déterminants dans ces consommations. Il s’agit d’abord du stade où se situe le détenu dans le processus judicaire ; on observe davantage de consommation (en unité standard quotidienne pour 1 000 détenus) parmi les prévenus que parmi les condamnés, et davantage d’usage dans les premiers mois d’incarcération. Le deuxième élément est la surpopulation carcérale, la consommation apparaissant moindre dans les établissements moins surpeuplés. Enfin, l’accès aux soins favoriserait également la consommation de médicaments psychotropes (Jaeger et Monceau, 1996 ; Obradovic et coll., 2011
; Obradovic et coll., 2011 ), l’usage mesuré ici englobant usage approprié et mésusage.
), l’usage mesuré ici englobant usage approprié et mésusage. ).
). ) vient appuyer l’hypothèse d’une consommation plus importante de médicaments psychotropes en milieu carcéral que dans la population générale, en comparant les prévalences d’usage de médicaments psychotropes et de médicaments à visée somatique dans trois populations différentes (entre autres) : un groupe composé de 90 % de la population norvégienne incarcérée une semaine donnée en mars 2004, période de déroulement de l’enquête26
(N=2 617), une coupe de la population carcérale suédoise totale en 2003 (N=6 222) publiée bi-annuellement et la population générale norvégienne en 2002, soit 4,052 millions de personnes, pour laquelle les statistiques de prescription sont publiées annuellement. Concernant les détenus norvégiens, le questionnaire était rempli par un officier de santé pour chaque sujet recevant un médicament. Toutes les doses ont ensuite été traduites en classification ATC et DDD27
pour 100 détenus28
(tableau 5.IV
) vient appuyer l’hypothèse d’une consommation plus importante de médicaments psychotropes en milieu carcéral que dans la population générale, en comparant les prévalences d’usage de médicaments psychotropes et de médicaments à visée somatique dans trois populations différentes (entre autres) : un groupe composé de 90 % de la population norvégienne incarcérée une semaine donnée en mars 2004, période de déroulement de l’enquête26
(N=2 617), une coupe de la population carcérale suédoise totale en 2003 (N=6 222) publiée bi-annuellement et la population générale norvégienne en 2002, soit 4,052 millions de personnes, pour laquelle les statistiques de prescription sont publiées annuellement. Concernant les détenus norvégiens, le questionnaire était rempli par un officier de santé pour chaque sujet recevant un médicament. Toutes les doses ont ensuite été traduites en classification ATC et DDD27
pour 100 détenus28
(tableau 5.IV ).
). )
) ).
). ). De juin 2008 à janvier 2009, 42 échantillons d’eau ont été prélevés, d’une part tous les lundi pour observer des évolutions au cours de la période et par séquences de 10 ou 11 jours d’affilée pour obtenir un profil de la semaine au milieu des mois de juillet, septembre et décembre.
). De juin 2008 à janvier 2009, 42 échantillons d’eau ont été prélevés, d’une part tous les lundi pour observer des évolutions au cours de la période et par séquences de 10 ou 11 jours d’affilée pour obtenir un profil de la semaine au milieu des mois de juillet, septembre et décembre. ) et a fortiori chez les non-usagers de drogues.
) et a fortiori chez les non-usagers de drogues. ). Par ailleurs, à l’exception des groupes d’usagers de drogues très précaires, l’accroissement de l’utilisation exclusive du snif et dans une moindre mesure de la voie fumée constitue une tendance de fond (Cadet-Taïrou et coll., 2010
). Par ailleurs, à l’exception des groupes d’usagers de drogues très précaires, l’accroissement de l’utilisation exclusive du snif et dans une moindre mesure de la voie fumée constitue une tendance de fond (Cadet-Taïrou et coll., 2010 ).
). ). Dans le rapport coordonné par Jean (1996
). Dans le rapport coordonné par Jean (1996 ), les professionnels du monde carcéral faisaient également état d’un accroissement des demandes de prescription de médicaments psychotropes lorsqu’un contrôle renforcé sur les drogues illicites avait été mis en œuvre montrant ainsi l’existence d’un transfert de consommation.
), les professionnels du monde carcéral faisaient également état d’un accroissement des demandes de prescription de médicaments psychotropes lorsqu’un contrôle renforcé sur les drogues illicites avait été mis en œuvre montrant ainsi l’existence d’un transfert de consommation. ) ont mené des interviews auprès d’usagers de drogues précaires par voie intraveineuse ayant été incarcérés au moins une fois. Réalisée avant l’arrivée effective des traitements de substitution en prison, cette étude rend compte de la souffrance et du manque ressentis par les usagers de drogues à l’arrivée en prison. Chez certains, les médicaments, prescrits ou acquis au marché noir, vont accompagner le sevrage, tandis que d’autres ne prendront rien. Les médicaments psychotropes seront soit arrêtés au bout de quelques temps, soit pris à visée de « défonce », soit encore certains détenus s’en retrouveront dépendants sans avoir perçu le risque (Bouhnik et coll., 1999
) ont mené des interviews auprès d’usagers de drogues précaires par voie intraveineuse ayant été incarcérés au moins une fois. Réalisée avant l’arrivée effective des traitements de substitution en prison, cette étude rend compte de la souffrance et du manque ressentis par les usagers de drogues à l’arrivée en prison. Chez certains, les médicaments, prescrits ou acquis au marché noir, vont accompagner le sevrage, tandis que d’autres ne prendront rien. Les médicaments psychotropes seront soit arrêtés au bout de quelques temps, soit pris à visée de « défonce », soit encore certains détenus s’en retrouveront dépendants sans avoir perçu le risque (Bouhnik et coll., 1999 ). Pour certains détenus usagers de drogues, il peut s’agir de supporter les conditions d’incarcération, motivation qui amènera le détenu à consommer n’importe quel produit disponible. Pour d’autres, il peut s’agir de combler le manque. Pour ce faire, l’usager recherchera les produits consommés avant l’incarcération ou un complément aux produits de substitution. L’usager peut aussi faire comme les autres, dans un univers de sollicitation et par exemple s’initier à la BHD (Subutex®), consommation qu’il maintiendra à la sortie (Bouhnik et coll., 1999
). Pour certains détenus usagers de drogues, il peut s’agir de supporter les conditions d’incarcération, motivation qui amènera le détenu à consommer n’importe quel produit disponible. Pour d’autres, il peut s’agir de combler le manque. Pour ce faire, l’usager recherchera les produits consommés avant l’incarcération ou un complément aux produits de substitution. L’usager peut aussi faire comme les autres, dans un univers de sollicitation et par exemple s’initier à la BHD (Subutex®), consommation qu’il maintiendra à la sortie (Bouhnik et coll., 1999 ; Escots et Fahet, 2004
; Escots et Fahet, 2004 ; Maguet et coll., 2007
; Maguet et coll., 2007 , non publié).
, non publié). ). Cependant, une part probablement non négligeable des usagers de drogues « consommant » un médicament de substitution à l’extérieur ne peuvent en apporter la preuve (ordonnance, nom du prescripteur assurant le suivi). En effet, la BHD, par exemple, est largement consommée notamment parmi les usagers de drogues les plus précaires comme n’importe quel autre produit pour son effet propre, pour gérer le manque d’autres substances ou adoucir les chutes d’effets des stimulants (Cadet-Taïrou et coll., 2010
). Cependant, une part probablement non négligeable des usagers de drogues « consommant » un médicament de substitution à l’extérieur ne peuvent en apporter la preuve (ordonnance, nom du prescripteur assurant le suivi). En effet, la BHD, par exemple, est largement consommée notamment parmi les usagers de drogues les plus précaires comme n’importe quel autre produit pour son effet propre, pour gérer le manque d’autres substances ou adoucir les chutes d’effets des stimulants (Cadet-Taïrou et coll., 2010 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ; Toufik et coll., 2010
; Toufik et coll., 2010 ). Elle peut avoir effectivement été prescrite ou achetée dans la rue au marché noir ou relever des deux modes d’approvisionnement (Cadet-Taïrou et coll., 2008
). Elle peut avoir effectivement été prescrite ou achetée dans la rue au marché noir ou relever des deux modes d’approvisionnement (Cadet-Taïrou et coll., 2008 ). L’usager de drogues, bien qu’en situation de manque, peut donc dans un certain nombre de cas avoir des difficultés à justifier d’une prescription antérieure. Il obtiendra au mieux « une prescription minimale », insuffisante pour supprimer le manque et se retrouvera « client » du marché noir interne de la prison (Fernandez et Druhle, 2010
). L’usager de drogues, bien qu’en situation de manque, peut donc dans un certain nombre de cas avoir des difficultés à justifier d’une prescription antérieure. Il obtiendra au mieux « une prescription minimale », insuffisante pour supprimer le manque et se retrouvera « client » du marché noir interne de la prison (Fernandez et Druhle, 2010 ). Fernandez (2010
). Fernandez (2010 ) décrit ainsi une sorte de « cercle vicieux » où le médecin, du fait de sa crainte, justifiée, d’alimenter le trafic ou de « sur-substituer » les usagers va alimenter la demande sur le marché noir des médicaments (Fernandez et Druhle, 2010
) décrit ainsi une sorte de « cercle vicieux » où le médecin, du fait de sa crainte, justifiée, d’alimenter le trafic ou de « sur-substituer » les usagers va alimenter la demande sur le marché noir des médicaments (Fernandez et Druhle, 2010 ).
). ) placent la question de la consommation de médicaments en prison au centre de trois types de logiques :
) placent la question de la consommation de médicaments en prison au centre de trois types de logiques : ). Cet aspect a été développé par différents auteurs (Bouhnik, 1996
). Cet aspect a été développé par différents auteurs (Bouhnik, 1996 ; Rostaing, 1997
; Rostaing, 1997 et 1998
et 1998 ; Bouhnik et coll., 1999
; Bouhnik et coll., 1999 ; Combessie, 2004
; Combessie, 2004 ) ;
) ; et 1998
et 1998 ; Kjelsberg et Hartvig, 2005
; Kjelsberg et Hartvig, 2005 ), en d’autres termes de « traiter la détention plutôt que le détenu » (Pascual, 2003
), en d’autres termes de « traiter la détention plutôt que le détenu » (Pascual, 2003 ) ;
) ; ). Il semble que dans les représentations des détenus ou d’une part d’entre eux, logique sécuritaire et logique médicale soient fréquemment parties liées (Fernandez et Druhle, 2010
). Il semble que dans les représentations des détenus ou d’une part d’entre eux, logique sécuritaire et logique médicale soient fréquemment parties liées (Fernandez et Druhle, 2010 ; Vander Leanen et coll., 2010
; Vander Leanen et coll., 2010 ). Le médicament devient alors un « outil d’asservissement » supplémentaire (Fernandez et Druhle, 2010
). Le médicament devient alors un « outil d’asservissement » supplémentaire (Fernandez et Druhle, 2010 ).
). ), repris dans sa synthèse de la littérature par Maguet et coll. (2007
), repris dans sa synthèse de la littérature par Maguet et coll. (2007 , non publié) étudiant les trajectoires d’usagers de drogues par voie intraveineuse, caractérisées par une entrée précoce dans les activités délinquantes, constate que la prison constitue pour certains une occasion de récupération en provoquant une pause dans les consommations, une sorte d’ultime protection contre soi-même. La prison peut également permettre de renforcer l’inscription dans les activités illicites en accroissant son réseau relationnel ; elle peut intervenir à un moment de profonde dégradation du parcours notamment vis-à-vis des consommations et l’accentuer ; elle peut enfin interrompre et casser les tentatives pour sortir de « la galère ». L’auteur montre que la prison constitue assez rarement une occasion d’enrayer le processus de dégradation.
, non publié) étudiant les trajectoires d’usagers de drogues par voie intraveineuse, caractérisées par une entrée précoce dans les activités délinquantes, constate que la prison constitue pour certains une occasion de récupération en provoquant une pause dans les consommations, une sorte d’ultime protection contre soi-même. La prison peut également permettre de renforcer l’inscription dans les activités illicites en accroissant son réseau relationnel ; elle peut intervenir à un moment de profonde dégradation du parcours notamment vis-à-vis des consommations et l’accentuer ; elle peut enfin interrompre et casser les tentatives pour sortir de « la galère ». L’auteur montre que la prison constitue assez rarement une occasion d’enrayer le processus de dégradation. ) sur la prise en charge des pathologies psychiatriques chez de jeunes détenus. La consommation des médicaments psychotropes n’est pas considérée ici comme un élément témoignant d’un processus délétère, mais comme la preuve d’une prise en charge psychiatrique. Menée sur une population de jeunes de 11 à 17 ans incarcérés (ou équivalents) et assurés par Medicaid, cette étude compare le statut des 127 737 adolescents (avec ou sans traitements psychotropes) avant et trente jours après le passage en prison. Cette comparaison est effectuée d’une part pour ceux qui passent dans des centres de détention (courtes peines) et ceux qui sont incarcérés (pour de longues peines). Les adolescents sous médicaments psychotropes avant la détention sont respectivement 5,4 % pour la structure de courte peine et 4,4 % pour la structure de longue peine. Un mois après la sortie de prison, le traitement a été interrompu pour respectivement 37,3 % et 70,4 % d’entre eux, données interprétées par les auteurs comme étant majoritairement des ruptures de prise en charge, même si quelques cas pouvaient découler de la découverte de prescriptions inappropriées. De plus, le fait que ces jeunes soient à la fois couverts par Medicaid qui prend en charge des populations socialement défavorisées et en contact avec la justice, permettait de s’attendre à une prévalence de troubles psychiatriques de l’ordre de 65 % dans cette population et à l’instauration d’un nombre significatif de prises en charge pendant la détention ou l’incarcération. Les faibles taux de traitements instaurés chez les jeunes détenus entrés sans traitement, inférieurs à 2 %, amènent les auteurs à conclure sur l’aspect délétère de l’emprisonnement sur la prise en charge psychiatrique.
) sur la prise en charge des pathologies psychiatriques chez de jeunes détenus. La consommation des médicaments psychotropes n’est pas considérée ici comme un élément témoignant d’un processus délétère, mais comme la preuve d’une prise en charge psychiatrique. Menée sur une population de jeunes de 11 à 17 ans incarcérés (ou équivalents) et assurés par Medicaid, cette étude compare le statut des 127 737 adolescents (avec ou sans traitements psychotropes) avant et trente jours après le passage en prison. Cette comparaison est effectuée d’une part pour ceux qui passent dans des centres de détention (courtes peines) et ceux qui sont incarcérés (pour de longues peines). Les adolescents sous médicaments psychotropes avant la détention sont respectivement 5,4 % pour la structure de courte peine et 4,4 % pour la structure de longue peine. Un mois après la sortie de prison, le traitement a été interrompu pour respectivement 37,3 % et 70,4 % d’entre eux, données interprétées par les auteurs comme étant majoritairement des ruptures de prise en charge, même si quelques cas pouvaient découler de la découverte de prescriptions inappropriées. De plus, le fait que ces jeunes soient à la fois couverts par Medicaid qui prend en charge des populations socialement défavorisées et en contact avec la justice, permettait de s’attendre à une prévalence de troubles psychiatriques de l’ordre de 65 % dans cette population et à l’instauration d’un nombre significatif de prises en charge pendant la détention ou l’incarcération. Les faibles taux de traitements instaurés chez les jeunes détenus entrés sans traitement, inférieurs à 2 %, amènent les auteurs à conclure sur l’aspect délétère de l’emprisonnement sur la prise en charge psychiatrique. , 1998
, 1998 et 2000
et 2000 ) et Combessie (2004
) et Combessie (2004 ) ont étudié les processus d’adaptation des détenus à la prison et les stratégies qu’ils développent pour intégrer les règles de l’institution carcérale. Les détenus peuvent mettre en œuvre des stratégies d’adaptation, soit dans le sens de l’assimilation et de l’acceptation des règles et des normes de vie propres à l’institution carcérale32
(accepter les contraintes, la suppression de l’autonomie, la disparition de l’intimité, vécue comme un viol en dépit d’un sentiment d’isolement...), avec l’aide éventuelle des médicaments psychotropes, soit dans le sens d’un contournement des règles (Rostaing, 1997
) ont étudié les processus d’adaptation des détenus à la prison et les stratégies qu’ils développent pour intégrer les règles de l’institution carcérale. Les détenus peuvent mettre en œuvre des stratégies d’adaptation, soit dans le sens de l’assimilation et de l’acceptation des règles et des normes de vie propres à l’institution carcérale32
(accepter les contraintes, la suppression de l’autonomie, la disparition de l’intimité, vécue comme un viol en dépit d’un sentiment d’isolement...), avec l’aide éventuelle des médicaments psychotropes, soit dans le sens d’un contournement des règles (Rostaing, 1997 , 1998
, 1998 et 2000
et 2000 ; Combessie, 2004
; Combessie, 2004 ).
). ; Maguet et coll., 2007
; Maguet et coll., 2007 , non publié) qui, là encore, peut être soutenue par la consommation de médicaments psychotropes. Ainsi Fernandez et Druhle (2010
, non publié) qui, là encore, peut être soutenue par la consommation de médicaments psychotropes. Ainsi Fernandez et Druhle (2010 ), comme Jaeger et Monceau (1996
), comme Jaeger et Monceau (1996 ), évoquent les détenus ralentis « par la prise continue de neuroleptiques et d’antidépresseurs » (Jaeger et Monceau, 1996
), évoquent les détenus ralentis « par la prise continue de neuroleptiques et d’antidépresseurs » (Jaeger et Monceau, 1996 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ).
). )33
déclarent prendre des stupéfiants (et pas seulement des médicaments) pour oublier les problèmes auxquels ils doivent faire face.
)33
déclarent prendre des stupéfiants (et pas seulement des médicaments) pour oublier les problèmes auxquels ils doivent faire face. ).
). ) apporte un éclairage sur la fréquence des perturbations psychiques chez les détenus, à travers la comparaison entre détenus se plaignant de problème d’insomnie et détenus sans problème d’insomnie (Elger, 2004
) apporte un éclairage sur la fréquence des perturbations psychiques chez les détenus, à travers la comparaison entre détenus se plaignant de problème d’insomnie et détenus sans problème d’insomnie (Elger, 2004 ). Le classement des détenus dans les catégories « insomniaques », « non insomniaques », « usagers de drogues » et « non usagers de drogues » s’opère, dans un premier temps, à partir d’un questionnaire rempli par les médecins généralistes qui reçoivent les détenus ayant demandé une consultation, et dans un deuxième temps à partir d’un second questionnaire rempli à partir des dossiers médicaux. Après avoir constaté que la prévalence de l’insomnie atteignait 44,3 % des 995 patients inclus dans l’étude et que 51 % d’entre eux étaient des usagers de drogues, l’auteur s’intéresse notamment aux non usagers de drogues (103 « non insomniaques », 112 « insomniaques »). Il constate que dans 58,9 % des cas, les insomniaques souffrent d’insomnie chronique (de durée supérieure à 3 semaines) qui semble donc ne pas correspondre à une simple période d’adaptation mais qu’elle est le plus souvent apparue précocement (dans les deux semaines) après l’incarcération. Parmi les 81 patients pour lesquels une cause a été mentionnée, 59,3 % signalent un problème d’anxiété, 16,0 % mentionnent une dépression ou une pathologie psychiatrique chronique et 14,8 % citent l’incarcération ou les conditions d’incarcération. « Insomniaques » et « non insomniaques » sont comparables sur le sexe et l’âge, le nombre d’incarcérations précédentes. En revanche, les détenus « insomniaques » avaient davantage d’antécédents de pathologies somatiques (80 % versus 36 %), alors que l’écart entre les antécédents psychiatriques des deux groupes avant l’incarcération n’était pas significatif.
). Le classement des détenus dans les catégories « insomniaques », « non insomniaques », « usagers de drogues » et « non usagers de drogues » s’opère, dans un premier temps, à partir d’un questionnaire rempli par les médecins généralistes qui reçoivent les détenus ayant demandé une consultation, et dans un deuxième temps à partir d’un second questionnaire rempli à partir des dossiers médicaux. Après avoir constaté que la prévalence de l’insomnie atteignait 44,3 % des 995 patients inclus dans l’étude et que 51 % d’entre eux étaient des usagers de drogues, l’auteur s’intéresse notamment aux non usagers de drogues (103 « non insomniaques », 112 « insomniaques »). Il constate que dans 58,9 % des cas, les insomniaques souffrent d’insomnie chronique (de durée supérieure à 3 semaines) qui semble donc ne pas correspondre à une simple période d’adaptation mais qu’elle est le plus souvent apparue précocement (dans les deux semaines) après l’incarcération. Parmi les 81 patients pour lesquels une cause a été mentionnée, 59,3 % signalent un problème d’anxiété, 16,0 % mentionnent une dépression ou une pathologie psychiatrique chronique et 14,8 % citent l’incarcération ou les conditions d’incarcération. « Insomniaques » et « non insomniaques » sont comparables sur le sexe et l’âge, le nombre d’incarcérations précédentes. En revanche, les détenus « insomniaques » avaient davantage d’antécédents de pathologies somatiques (80 % versus 36 %), alors que l’écart entre les antécédents psychiatriques des deux groupes avant l’incarcération n’était pas significatif. ). Comme le signalait déjà l’OEDT en 2001 dans son rapport sur drogue et prison en Europe, l’offre de drogues illicites repose sur deux grands types d’approvisionnement : ceux fondés sur les micro-réseaux recourant le plus souvent à la débrouille personnelle d’usagers emprisonnés et ceux reposant sur une organisation structurée et pyramidale dirigés par des dealers chevronnés, eux-mêmes non consommateurs (OEDT, 2002
). Comme le signalait déjà l’OEDT en 2001 dans son rapport sur drogue et prison en Europe, l’offre de drogues illicites repose sur deux grands types d’approvisionnement : ceux fondés sur les micro-réseaux recourant le plus souvent à la débrouille personnelle d’usagers emprisonnés et ceux reposant sur une organisation structurée et pyramidale dirigés par des dealers chevronnés, eux-mêmes non consommateurs (OEDT, 2002 ; Gandilhon, 2010
; Gandilhon, 2010 ).
). ). Le difficile équilibre entre répression et laisser-faire, tel qu’il est exprimé par Khosrokhavar (2004) pour éviter l’explosion de la « cocotte-minute » tend à renforcer les réseaux organisés à l’intérieur de la prison (Khosrokhavar, 2004 : cité par Gandilhon, 2010
). Le difficile équilibre entre répression et laisser-faire, tel qu’il est exprimé par Khosrokhavar (2004) pour éviter l’explosion de la « cocotte-minute » tend à renforcer les réseaux organisés à l’intérieur de la prison (Khosrokhavar, 2004 : cité par Gandilhon, 2010 ).
). ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ; Vander Laenen et coll., 2010
; Vander Laenen et coll., 2010 ).
). ). Des détenus (188 sujets soit 31,4 % des entrants) sont recrutés sur le mode du volontariat après une campagne de motivation. Leurs urines sont prélevées dans un cadre médical et sous surveillance d’une infirmière pour éviter toute dilution ou adultération, à l’arrivée (D0), 14 jours (D14), 30 jours (D30) et 90 jours (D90)35
. À partir de D14, les échantillons d’urine sont appariés avec les prescriptions réalisées par les médecins au sein du centre de détention. Les résultats (tableau 5.V
). Des détenus (188 sujets soit 31,4 % des entrants) sont recrutés sur le mode du volontariat après une campagne de motivation. Leurs urines sont prélevées dans un cadre médical et sous surveillance d’une infirmière pour éviter toute dilution ou adultération, à l’arrivée (D0), 14 jours (D14), 30 jours (D30) et 90 jours (D90)35
. À partir de D14, les échantillons d’urine sont appariés avec les prescriptions réalisées par les médecins au sein du centre de détention. Les résultats (tableau 5.V ) montrent d’une part qu’il existe une différence significative entre la part des consommateurs de benzodiazépines à l’arrivée (26,1 %) et la part des usagers au bout de 2 semaines (37,6 %). Puis la part des consommateurs se stabilise ou même décroît légèrement au cours du temps. La part des détenus qui ont consommé plusieurs benzodiazépines (a priori, il s’agit d’un mésusage) reste stable autour de 10 %. En revanche, l’identification précise des benzodiazépines donne des résultats surprenants. Sur 103 prélèvements chez des détenus ayant reçu une prescription de benzodiazépine, 24,3 % n’en ont pas dans les urines et 48,5 % excrètent une autre benzodiazépine que celle qui leur a été prescrite. À l’inverse, 18,6 % des échantillons de détenus sans prescription contenaient des benzodiazépines. Ces données témoignent d’une redistribution entre détenus des benzodiazépines prescrites.
) montrent d’une part qu’il existe une différence significative entre la part des consommateurs de benzodiazépines à l’arrivée (26,1 %) et la part des usagers au bout de 2 semaines (37,6 %). Puis la part des consommateurs se stabilise ou même décroît légèrement au cours du temps. La part des détenus qui ont consommé plusieurs benzodiazépines (a priori, il s’agit d’un mésusage) reste stable autour de 10 %. En revanche, l’identification précise des benzodiazépines donne des résultats surprenants. Sur 103 prélèvements chez des détenus ayant reçu une prescription de benzodiazépine, 24,3 % n’en ont pas dans les urines et 48,5 % excrètent une autre benzodiazépine que celle qui leur a été prescrite. À l’inverse, 18,6 % des échantillons de détenus sans prescription contenaient des benzodiazépines. Ces données témoignent d’une redistribution entre détenus des benzodiazépines prescrites. ). Les produits disponibles en prison sont le reflet des marchés extérieurs et connaissent, comme tels, des variations géographiques (Bouhnik et coll., 1999
). Les produits disponibles en prison sont le reflet des marchés extérieurs et connaissent, comme tels, des variations géographiques (Bouhnik et coll., 1999 ; Michel et Maguet, 2003
; Michel et Maguet, 2003 ; Maguet et coll., 2007
; Maguet et coll., 2007 , non publié).
, non publié). ; OIP, 2005
; OIP, 2005 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ; Vander Laenen et coll., 2010
; Vander Laenen et coll., 2010 ). Celles-ci sont échangées ou utilisées comme monnaie (Fernandez et Drulhe, 2010
). Celles-ci sont échangées ou utilisées comme monnaie (Fernandez et Drulhe, 2010 ).
). ), ou de fournir des marchandises indisponibles à la cantine. L’argent est utilisé pour des quantités plus importantes ou destinées à la revente. Le paiement à l’extérieur est également possible (par quelqu’un de l’extérieur à quelqu’un de l’extérieur ou par le biais de comptes) (Vander Laenen et coll., 2010
), ou de fournir des marchandises indisponibles à la cantine. L’argent est utilisé pour des quantités plus importantes ou destinées à la revente. Le paiement à l’extérieur est également possible (par quelqu’un de l’extérieur à quelqu’un de l’extérieur ou par le biais de comptes) (Vander Laenen et coll., 2010 ). La recension de données européennes menée par l’OEDT permettait d’estimer que les prix pratiqués pour les drogues illicites étaient 3 à 4 fois plus élevés qu’à l’extérieur, ce qui représentait en termes de pouvoir d’achat un coût de 10 à 20 fois plus important qu’à l’extérieur (OEDT, 2002
). La recension de données européennes menée par l’OEDT permettait d’estimer que les prix pratiqués pour les drogues illicites étaient 3 à 4 fois plus élevés qu’à l’extérieur, ce qui représentait en termes de pouvoir d’achat un coût de 10 à 20 fois plus important qu’à l’extérieur (OEDT, 2002 ).
). )
) ; Maguet et coll., 2007
; Maguet et coll., 2007 , non publié). Concernant la prescription des médicaments, la question de la recherche de l’équilibre entre soulager le patient (notamment à l’aide de doses thérapeutiques suffisantes) et éviter d’alimenter le trafic ou le racket, ou encore entre contrôler la prise des traitements et éviter la stigmatisation du patient, ne semble pas, comme en milieu extérieur, trouver de réponse simple (Pascual, 2003
, non publié). Concernant la prescription des médicaments, la question de la recherche de l’équilibre entre soulager le patient (notamment à l’aide de doses thérapeutiques suffisantes) et éviter d’alimenter le trafic ou le racket, ou encore entre contrôler la prise des traitements et éviter la stigmatisation du patient, ne semble pas, comme en milieu extérieur, trouver de réponse simple (Pascual, 2003 ; Michel, 2006
; Michel, 2006 ). Le sentiment de participer au contrôle des détenus est également évoqué par les médecins (Pascual, 2003
). Le sentiment de participer au contrôle des détenus est également évoqué par les médecins (Pascual, 2003 ; Michel, 2006
; Michel, 2006 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ). En outre, la logique soignante se trouve souvent contrainte par la logique sécuritaire ou l’organisation de l’établissement (Monceau et Jaeger, 1996
). En outre, la logique soignante se trouve souvent contrainte par la logique sécuritaire ou l’organisation de l’établissement (Monceau et Jaeger, 1996 ; Golovine, 2004
; Golovine, 2004 ). Monceau et Jaeger (1996
). Monceau et Jaeger (1996 ) citent par exemple le cas de l’hypnotique donné à 18 h qui n’aura pas l’effet escompté sur le sommeil nocturne ou le traitement interrompu dès le lendemain de sa prescription par le transfert du détenu. Par ailleurs, l’accès aux soins est régulièrement questionné (Monceau et Jaeger, 1996
) citent par exemple le cas de l’hypnotique donné à 18 h qui n’aura pas l’effet escompté sur le sommeil nocturne ou le traitement interrompu dès le lendemain de sa prescription par le transfert du détenu. Par ailleurs, l’accès aux soins est régulièrement questionné (Monceau et Jaeger, 1996 ; Yacoub, 2001
; Yacoub, 2001 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ) mais le plus souvent dans des travaux assez anciens. Ainsi, Codelfy (2005
) mais le plus souvent dans des travaux assez anciens. Ainsi, Codelfy (2005 ) montre qu’en 2003 la part des détenus bénéficiant d’une prise en charge psychiatrique varie selon que l’établissement pénitentiaire dispose ou non d’un SMPR (430 détenus pour 1 000 dans le premier cas, 144 pour 10 000 dans le second cas) (Monceau et Jaeger, 1996
) montre qu’en 2003 la part des détenus bénéficiant d’une prise en charge psychiatrique varie selon que l’établissement pénitentiaire dispose ou non d’un SMPR (430 détenus pour 1 000 dans le premier cas, 144 pour 10 000 dans le second cas) (Monceau et Jaeger, 1996 ; Yacoub, 2001
; Yacoub, 2001 ; Coldefy, 2005
; Coldefy, 2005 ; Fernandez et Drulhe, 2010
; Fernandez et Drulhe, 2010 ).
). ). Ella a consisté à mettre en œuvre une coopération entre psychiatres et pharmaciens pour diminuer les doses quotidiennes de benzodiazépines trop élevées, dans un établissement pénitentiaire français pour hommes. Un guide de bonne pratique encadrant la prescription de benzodiazépines est élaboré en 2001 puis mis en œuvre. En outre, une rencontre mensuelle entre les psychiatres et le pharmacien permet d’évoquer les écarts. Les doses quotidiennes moyennes en équivalent-diazépam37
(diaz.eq) prescrites avant l’action (2000, N=222) sont comparées à celles prescrites en 2004 (N=251) pour l’ensemble des détenus et pour différents sous-groupes38
: usagers de drogues dépendants, patients sous BHD, patients avec des troubles psychiatriques, détenus prenant des antidépresseurs et détenus sans antidépresseurs. La dose quotidienne moyenne diminue significativement entre les deux périodes pour tous les groupes à l’exception du groupe des usagers de drogues dépendants, élément que les auteurs interprètent comme lié à l’existence d’un meilleur contrôle des prescriptions chez les usagers de drogues préexistant à l’intervention. On constate en effet que le groupe « usagers de drogues dépendants » reçoit en première période une des doses moyennes les plus faibles (42 diaz.eq versus 46 pour l’ensemble du groupe), mais affiche la dose moyenne la plus forte en deuxième période (40 diaz.eq versus 34). L’expérience se révèle efficace concernant l’objectif fixé (Lerat et coll., 2011
). Ella a consisté à mettre en œuvre une coopération entre psychiatres et pharmaciens pour diminuer les doses quotidiennes de benzodiazépines trop élevées, dans un établissement pénitentiaire français pour hommes. Un guide de bonne pratique encadrant la prescription de benzodiazépines est élaboré en 2001 puis mis en œuvre. En outre, une rencontre mensuelle entre les psychiatres et le pharmacien permet d’évoquer les écarts. Les doses quotidiennes moyennes en équivalent-diazépam37
(diaz.eq) prescrites avant l’action (2000, N=222) sont comparées à celles prescrites en 2004 (N=251) pour l’ensemble des détenus et pour différents sous-groupes38
: usagers de drogues dépendants, patients sous BHD, patients avec des troubles psychiatriques, détenus prenant des antidépresseurs et détenus sans antidépresseurs. La dose quotidienne moyenne diminue significativement entre les deux périodes pour tous les groupes à l’exception du groupe des usagers de drogues dépendants, élément que les auteurs interprètent comme lié à l’existence d’un meilleur contrôle des prescriptions chez les usagers de drogues préexistant à l’intervention. On constate en effet que le groupe « usagers de drogues dépendants » reçoit en première période une des doses moyennes les plus faibles (42 diaz.eq versus 46 pour l’ensemble du groupe), mais affiche la dose moyenne la plus forte en deuxième période (40 diaz.eq versus 34). L’expérience se révèle efficace concernant l’objectif fixé (Lerat et coll., 2011 ). Cependant, aucune information n’est donnée sur l’usage concomitant des substances illicites, vers lesquelles il peut y avoir report, sur les trafics de médicaments qui peuvent avoir lieu en amont, sur les autres prescriptions médicamenteuses et sur le point de vue des détenus.
). Cependant, aucune information n’est donnée sur l’usage concomitant des substances illicites, vers lesquelles il peut y avoir report, sur les trafics de médicaments qui peuvent avoir lieu en amont, sur les autres prescriptions médicamenteuses et sur le point de vue des détenus.