2011
9-
Troubles musculosquelettiques
Les affections musculosquelettiques sont, en France comme dans d’autres pays industrialisés, la première cause de maladie professionnelle indemnisée (Ha et Roquelaure, 2010

), et la première source de limitations dans le travail (Ferrand et coll., 2005

). Les données qui montrent le poids important de ces affections concernent avant tout les salariés ; celles portant sur les indépendants sont plus rares, mais on peut penser que ces affections ont également un poids important dans cette population. Bien que la majeure partie des expositions professionnelles suspectées ou reconnues soient des hypersollicitations de nature physique, la question du rôle des expositions psychosociales et organisationnelles se pose aussi, de nombreuses études mettant en évidence des liens avec des expositions autres que biomécaniques.
Le terme « affections musculosquelettiques » recouvre un large ensemble de diagnostics et de symptômes. Dans ce chapitre, on se limite aux troubles fréquents et dont les liens avec les expositions professionnelles, particulièrement les contraintes posturales et biomécaniques, sont reconnus ou discutés : rachialgies (principalement : lombalgies et cervicalgies), troubles musculosquelettiques (TMS) du membre supérieur, ainsi que les TMS du membre inférieur, principalement les problèmes de genou (Inserm, 2000

; Lasfargues et coll., 2003

; Chalès, 2009

). Un examen du tableau 9.I

de ce chapitre montre que ces troubles sont habituellement classés selon la localisation des douleurs ou des limitations de mouvement. Pour certains sites de douleurs, sont considérés aussi des diagnostics fondés sur un examen clinique, des explorations spécifiques, ou de l’imagerie. Ainsi, la définition d’une épicondylite pourra-t-elle être basée sur un examen clinique, la définition d’un syndrome du canal carpien sur une mesure de la vitesse de conduction nerveuse, et une arthrose du genou sur l’imagerie. De façon générale, en dehors de pathologies très spécifiques, ou de situations expérimentales, les connaissances sur la physiopathologie des troubles sont très partielles. La conséquence en est une incertitude sur les mécanismes par lesquels les expositions psychosociales ont des effets négatifs. Autrement dit, parmi tous les mécanismes potentiels d’action du « stress », on ne sait pas bien lesquels sont réellement à l’œuvre.
Dans ce chapitre, on préfèrera au terme « stress » d’autres termes dont la définition est plus précise ou plus cohérente avec les connaissances disponibles : facteurs psychosociaux au travail, facteurs liés à l’organisation du travail ou contraintes organisationnelles. Ce dernier terme inclut les contraintes temporelles ou l’intensification du travail, et plus généralement les facteurs qui définissent le cadre dans lequel le travail doit être effectué, indépendamment de la façon dont le sujet les perçoit. Ces contraintes ont la particularité de se situer « en amont », à la fois par rapport aux expositions biomécaniques et par rapport à des expositions psychosociales au niveau du sujet lui-même, ou au « stress perçu ».
Mécanismes d’action des facteurs psychosociaux spécifiques au domaine musculosquelettique
La question des mécanismes physiologiques et neurologiques reliant stress et pathologies est largement traitée dans d’autres parties de cet ouvrage ; quelques développements propres aux autres mécanismes mis en jeu dans le domaine musculosquelettique sont cependant nécessaires. En effet, ici les expositions biomécaniques jouent un rôle très important, et doivent être prises en compte.
D’emblée, il est utile de distinguer deux types de facteurs étiologiques des TMS en lien avec le travail ; les premiers sont ceux liés à l’organisation du travail, que l’on appellera également des facteurs « en amont » (Huang et coll., 2002

). Tels que définis par Huang, il s’agit des aspects structurels liés aux tâches à accomplir et à l’organisation, la façon dont les processus de travail sont structurés et gérés. Certaines dimensions ne semblent pertinentes que pour les salariés, par exemple le style de management, et les pratiques de supervision. Cependant, pour les indépendants, les facteurs liés à la relation aux donneurs d’ordre et aux clients peuvent être importants, ainsi que les contraintes liées aux sources de revenu. Ils peuvent entraîner des contraintes temporelles, la nécessité d’effectuer des tâches dans des délais courts, et parfois la nécessité de prendre des risques ou de travailler dans de mauvaises conditions, tous facteurs appelés ici organisationnels.
Les seconds types de facteurs sont ceux dénommés classiquement « psycho sociaux » qui se réfèrent aux qualités de l’environnement de travail telles que perçues par le sujet, donc comportant une dimension subjective.
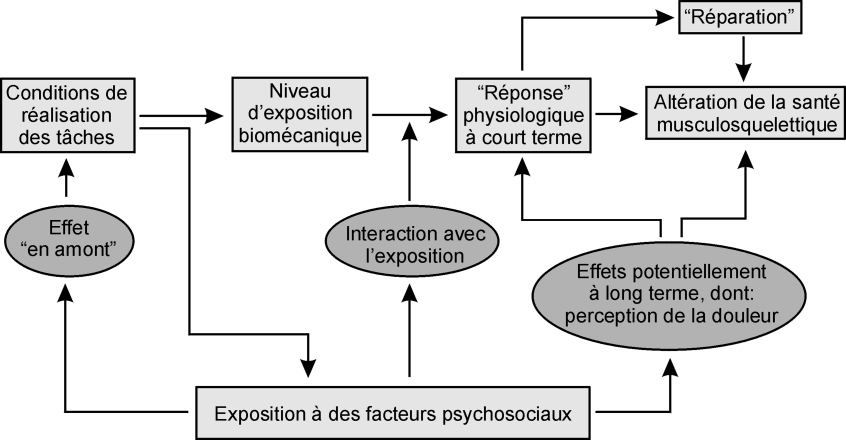
Trois principaux types d’effets des facteurs psychosociaux peuvent conduire à une altération de la santé musculosquelettique (figure 9.1

) :
• les effets « en amont » liés à l’organisation du travail ont des conséquences directes sur les expositions biomécaniques (et des effets sur les expositions psychosociales au sens usuel du terme) ;
• les effets d’interaction, directs et à court terme, entre exposition biomécanique et conditions stressantes, ont été documentés par des études expérimentales. Il a ainsi été montré que l’activité musculaire en réponse à une tâche de manutention était accrue si les sujets devaient travailler « en situation de stress » (Marras, 2000

). D’autres auteurs ont répété ce type d’expérience, et montré que l’activité musculaire mesurée par EMG (électromyographie) dépendait du « niveau de stress » ;
• les effets d’interaction à plus long terme entre exposition biomécanique et conditions stressantes pourraient être évoqués en termes d’effets du stress chronique. Ici les conditions stressantes ou les expositions psychosociales interfèrent avec les processus qui suivent l’activation musculaire, dont la réparation des lésions. Les processus d’inflammation sont discutés, ainsi que le rôle du sommeil et du système nerveux végétatif (Elfering et coll., 2008

; Kompier et van der Beck, 2008

; Kiecolt-Glaser et coll., 2010

). La littérature portant sur la chronicisation des douleurs apporterait d’autres pistes concernant les effets potentiels d’un stress chronique, dont des effets sur les seuils de perception de la douleur. De façon générale, c’est l’activité musculaire qui est principalement concernée dans les interactions (comme élément dans une chaîne causale) mais certains mécanismes peuvent impliquer d’autres éléments anatomiques ou physiologiques (Fouquet, 2004

).
Enfin, il est nécessaire de mentionner le rôle des facteurs psychosociaux dans les déclarations des troubles. Ces effets peuvent être considérés comme des biais d’information, mais ne peuvent être ignorés du fait de leur importance dans les études épidémiologiques, s’agissant de troubles le plus souvent auto-déclarés. Les épidémiologistes y accordent une telle importance qu’ils traitent « à part » (le plus souvent en les ignorant) les études d’observation transversales, les plus sensibles à ce type de biais.
Ce qui précède est volontairement simplificateur ; les connaissances sur les effets du stress suggèrent la possibilité de mécanismes variés, dont les mécanismes physiologiques conduisant à des changements organiques ou à des modifications de la perception de la douleur, avec des conséquences sur la façon dont les sujets font face à des problèmes de santé (Theorell, 1996

). En se limitant aux mécanismes physiologiques conduisant à des changements organiques, deux auteurs d’une revue générale sur ce sujet soulignent que les théories sont nombreuses et difficiles à valider (Deeney et O’Sullivan, 2009

). Certains auteurs évoquent par exemple des mécanismes impliquant la vasoconstriction et l’oxygénation des muscles, ou l’accumulation de métabolites (comme l’acide lactique) et de substances inflammatoires dans les muscles. On peut identifier des mécanismes qui relèvent conjointement de plusieurs des processus indiqués : ainsi la « guérison » ou la réparation de lésions peut être rendue difficile du fait d’expositions psychosociales concomitantes (mécanisme « 3 »), mais aussi du fait de l’organisation du travail (mécanisme « 1 ») qui ne permettait pas, par exemple, de réduire provisoirement l’activité physique.
Il peut être difficile de distinguer un type de mécanisme d’un autre. Cette question sera évoquée dans la suite du chapitre. MacDonald et ses collègues soulignent que les expositions physiques et psychosociales, dans un environnement de travail réel, loin d’être indépendantes, sont extrêmement liées (MacDonald et coll., 2001

). Par exemple, la répétitivité des gestes (classée « biomécanique ») et le manque de contrôle sur le travail (classé « psychosocial ») concernent (presque) les mêmes sujets. De ce fait, on peut parfois attribuer soit aux facteurs physiques, soit aux facteurs psychosociaux, des troubles de santé qu’il serait plus pertinent d’attribuer à des facteurs d’organisation du travail qui « gouvernent la structure du travail » en amont. Ce type de situation se rencontre également chez les indépendants : le stress perçu peut être associé dans certains professions au fait d’avoir une charge physique trop importante par rapport au temps disponible. Il faut alors se demander ce qui, en amont, génère à la fois le stress et la charge de travail.
En complément de ce qui est souligné par MacDonald et ses collègues, « la même » exposition physique peut être en réalité d’intensité variable selon le contexte psychosocial. Un exemple est le port de charge avec ou sans soutien de la part des collègues. Le manque de soutien des collègues est classé parmi les expositions psychosociales, mais parmi les conséquences négatives d’un manque de soutien, il faut s’intéresser à l’exposition physique, c’est-à-dire la charge « réelle » à laquelle est exposée le sujet s’il doit travailler sans aide, qu’il s’agisse de transfert de malades ou de port de charges dans le secteur du bâtiment.
Concernant les mécanismes et les effets sur la santé, il faut remarquer que les « effets » dont il est question ne sont pas tous de même nature. En particulier, que l’activité musculaire soit accrue en présence de conditions stressantes n’implique pas automatiquement des conséquences négatives sur la santé à moyen ou long terme.
On peut aussi se demander si les expositions psychosociales peuvent jouer un rôle négatif direct sur la santé musculosquelettique, en l’absence d’expositions biomécaniques. Rien ne dit que ce soit impossible, c’est même vraisemblable pour des pathologies spécifiques comme la fibromyalgie. Cependant, concernant des populations au travail, ce n’est pas un phénomène de grande ampleur. Dans les groupes professionnels où se pose la question des effets des expositions psychosociales sur les troubles musculosquelettiques, les contraintes biomécaniques, d’une nature ou d’une autre (y compris contraintes statiques), sont également très importantes, ce qui est cohérent avec des effets d’interaction plutôt que des effets propres des expositions psychosociales.
Facteurs psychosociaux au travail et troubles musculosquelettiques
La synthèse de la littérature scientifique présentée dans le tableau 9.I

a été préparée à partir de revues générales publiées dans les dix dernières années et portant sur un site de douleur ou (moins souvent) une pathologie spécifique.
Méthode d’analyse de la littérature
Les revues générales portant sur la survenue ou la présence de TMS ont été recensées. Ont été retenues les revues qui concernaient (exclusivement ou non) les facteurs professionnels, en incluant les revues non centrées sur les facteurs psychosociaux, qui apportent également une information sur le poids des facteurs psychosociaux (l’information pouvant être que ceux-ci occupent une place minime). N’ont pas été pris en compte : le devenir d’un trouble existant, ses conséquences (sociales, professionnelles, médico-administratives...) ainsi que la « réponse » des sujets (recours aux soins...). Parmi les articles de synthèse, celui de Macfarlane est particulier puisqu’il s’agit d’une « revue » de revues datant de plus de 10 ans (Macfarlane et coll., 2009

). Néanmoins, cet article ne suffit pas à résumer l’information, car il ne prend pas en compte les informations les plus récentes ni ce qui porte sur une pathologie spécifique.
Les conclusions principales sur les liens entre le trouble considéré et les facteurs psychosociaux ont été reprises des revues générales, en excluant ce qui portait sur la satisfaction au travail et les dimensions psychologiques. Sous le terme « psychosocial », il s’agit le plus souvent des dimensions « demande » et « latitude » du modèle de Karasek, ainsi que du soutien social au travail. Les aspects psychologiques sont en général considérés comme une question à part (mais très étudiés en particulier en lien avec les douleurs chroniques). Une exception serait le sur-investissement dans le travail, qui est une composante de certains modèles psychosociaux, mais dont le rôle spécifique a été peu étudié. La satisfaction au travail a l’avantage d’être une variable simple, l’inconvénient est qu’elle est très liée aux déclarations. Le fait qu’elle recouvre des dimensions composites est également un inconvénient important si l’on s’intéresse aux mécanismes, ce qui explique probablement un usage relativement limité dans des études récentes.
Tableau 9.I Facteurs psychosociaux au travail et troubles musculosquelettiques, différents sites de douleurs
|
Troubles, différents sites
|
Lien avec les facteurs psychosociauxa
|
Remarques
|
|
Cervicalgies (chroniques)
|
Deux études de très bonne qualité suggèrent une association avec la « demande au travail », association qui pourrait être causale, mais le reste de la littérature est contradictoire, avec assez peu d’études. Pour cette raison, le niveau de preuve a été considéré comme limité (Palmer et Smedley, 2007  ). Concernant le facteur « manque de contrôle », le niveau de preuve est limité ; par ailleurs l’effet négatif d’un manque de contrôle sur le travail ne serait pas très important du point de vue de son ampleur (Palmer et Smedley, 2007  ). Les études publiées tendent à indiquer qu’un manque de soutien de la part des collègues augmente le risque de développer une cervicalgie (Côté et coll., 2008  ). |
Les conclusions de différentes revues générales (Ariens et coll., 2001  ; Palmer et Smedley, 2007  ; Côté et coll., 2008  ) sont assez cohérentes. |
|
Douleurs d’épaules
|
Presque toutes les études qui ont porté sur les associations avec des facteurs psychosociaux concluent à des associations positives avec au moins un facteur de risque parmi ceux étudiés. Cependant, les résultats manquent de cohérence (niveau de preuve modéré) entre les études ; ce ne sont pas toujours les mêmes associations qui sont positives (van der Windt et coll., 2000  ). | |
|
Syndrome du canal carpien
|
Quatre études ont pris en compte les expositions psychosociales. Aucune des associations rapportées n’est statistiquement significative (van Rijn et coll., 2009a  ). |
Conclusions sur le rôle des facteurs biomécaniques et « message de prévention » dans la revue de Palmer et coll. (2007b  ), sans mention des facteurs psychosociaux. |
|
Troubles touchant le coude
|
Plusieurs facteurs psychosociaux au travail peuvent augmenter la probabilité de survenue de troubles spécifiques du coude (van Rijn et coll., 2009b  ). |
Une seule revue générale (van Rijn et coll., 2009b  ) portant sur épicondylite latérale, épicondylite médiale, syndrome du tunnel cubital. Conclusions basées sur un faible nombre d’études. |
|
Troubles musculosquelettiques (TMS) du membre supérieur en général (cou, épaules, bras, mains)
|
Les effets des facteurs psychosociaux au travail ne sont pas si clairs que ceux des facteurs physiques. Cependant, l’exposition au stress, une charge de travail élevée (physique ou psychologique), un manque de sécurité au travail, et peu de soutien de la part des collègues, pourraient jouer un rôle important (van Tulder et coll., 2007  ). |
Les résultats publiés en 2006-2007 sont cohérents avec ceux d’une revue générale plus ancienne (Bongers et coll., 2002  ). |
| |
Un niveau élevé de demande, ou peu de maîtrise sur son travail, sont souvent liés à ces symptômes ; cependant, les associations ne sont ni très fortes ni très spécifiques (Bongers et coll., 2006  ). Presque toutes les études ayant examiné le lien entre niveau élevé de stress au travail et TMS retrouvent une association (Bongers et coll., 2006  ). | |
|
Lombalgie (survenue, présence)
|
Plusieurs revues générales, dont les conclusions ne sont pas parfaitement cohérentes. La plupart des revues concluent au rôle d’au moins deux facteurs parmi l’ensemble des facteurs psychosociaux. Les résultats les plus cohérents concernent le rôle négatif d’un niveau élevé de « demande », et également le rôle négatif d’un manque de soutien social au travail (Macfarlane et coll., 2009  ). |
Les conclusions des revues générales sont sensibles au choix des études prises en compte et aux critères d’évaluation ce qui expliquerait qu’une revue récente soit moins affirmative concernant le rôle des expositions psychosociales (Hartvigsen et coll., 2004  ). |
|
Douleur au genou
|
Niveau de preuve insuffisant
Seulement 4 études ont examiné une association avec les facteurs psychosociaux, une seule étude (transversale) trouve une association entre douleur au genou et « stress au travail » (D’Souza et coll., 2005  ). |
D’autres études ont peut-être examiné le rôle des facteurs psychosociaux, mais cette question est globalement peu étudiée (Macfarlane et coll., 2009  ). |
|
Douleur pied, cheville
|
Une recherche bibliographique sur les facteurs de risque professionnels (en général) amène à retenir 56 articles, dont aucun n’évoque le rôle des facteurs psychosociaux au travail (Descatha et coll., 2009  ). |
La remarque ci-dessus concernant le genou pourrait être également pertinente pour les douleurs aux pieds et aux chevilles.
|
a Différents « niveaux de preuve » dans les synthèses bibliographiques
La presque totalité des revues utilisent des classements selon le « niveau de preuve », différentes classifications étant utilisées (Hartvigsen et coll., 2004 ). Ce qui suit est un exemple basé sur un article (Palmer et Smedley, 2007
). Ce qui suit est un exemple basé sur un article (Palmer et Smedley, 2007 ).
).
Niveau de preuve élevé (« strong evidence ») : une relation causale est très probable. Une relation positive entre le facteur de risque et la dimension de santé étudiée a été observée dans plusieurs études épidémiologiques. On peut exclure avec une confiance raisonnable que cette association soit expliquée par le hasard, l’existence de biais ou un effet de confusion.
Niveau de preuve modéré (« moderate evidence ») : une relation causale est probable. Une relation positive entre le facteur de risque et la dimension de santé étudiée a été observée dans plusieurs études épidémiologiques. On ne peut exclure que cette association soit expliquée par le hasard, l’existence de biais ou un effet de confusion, mais ces types d’explication sont peu vraisemblables.
Niveau de preuve limité (« limited evidence ») : une relation causale est incertaine. Une relation positive entre le facteur de risque et la dimension de santé étudiée a été observée dans plusieurs études épidémiologiques. Il est possible que cette association soit expliquée par le hasard, l’existence de biais ou un effet de confusion.
Niveau de preuve insuffisant (« insufficient evidence ») : les études disponibles sont de qualité insuffisante, trop peu cohérentes entre elles, ou manquant de puissance statistique, ce qui ne permet pas de conclure concernant la présence ou l’absence d’association causale.
Preuve d’une absence d’association (« evidence suggesting lack of a causal association ») : plusieurs études ayant la qualité, la cohérence et la puissance statistique suffisante indiquent que le facteur de risque n’est pas lié de façon causale à la dimension de santé étudiée.
Force de l’association ou ampleur de l’effet : ce qui précède concerne l’existence ou non d’une relation causale, indépendamment de l’ampleur de l’effet. Les synthèses bibliographiques s’intéressent aussi à la question de l’ampleur ou de la force des effets.
Le tableau 9.I

indique pour chaque site de douleur les conclusions d’un seul auteur de revue, sauf exception. Dans la plupart des cas, en effet, différentes revues sur le même sujet aboutissent aux mêmes conclusions. Il arrive cependant que des revues, quoique basées sur les mêmes articles, ne soient que moyennement cohérentes entre elles dans leurs conclusions. C’est le cas en particulier pour les lombalgies. Même si les revues retenues utilisent toutes des « grilles de lecture » comme celle présentée en note du tableau 9.I

, les critères de jugement peuvent être plus ou moins restrictifs selon les revues ; ceci est la source principale des différences observées dans les conclusions.
Les limites ou les lacunes de certaines revues, telles que la non prise en compte d’études ou des interprétations un peu discutables, ne sont pas incluses. En effet, nuancer les conclusions des auteurs n’aurait pu se faire que de façon très partielle, et aurait posé des problèmes d’homogénéité, ceci sans que les conclusions soient fondamentalement modifiées.
Lien entre facteurs psychosociaux et troubles musculosquelettiques en fonction des sites de douleur
Globalement, comme on le voit dans le tableau 9.I

pour la plupart des sites de douleur, de nombreuses études montrent des liens avec les expositions psychosociales. Le niveau de preuve varie cependant selon les sites de douleurs ; pour les douleurs cervicales et les douleurs d’épaules, les associations avec la « demande » au travail, le manque de latitude et le manque de soutien social, sont retrouvées de façon assez constante (Ariëns et coll., 2001

; Palmer et Smedley, 2007

; Côté et coll., 2008

). Pour les troubles portant sur le cou et le membre supérieur, on peut conclure d’après l’étude de Bongers et coll. (2006)

que les facteurs psychosociaux sont liés de façon modeste aux troubles, sans qu’il y ait d’association spécifique. Les relations sont moins nettes pour des pathologies du coude et surtout le syndrome du canal carpien. Concernant les lombalgies, les associations, observées dans des études transversales, sont moins nettes, voire inexistantes, dès lors qu’on se limite à l’examen d’études longitudinales, a priori plus solides du point de vue méthodologique (Hoogendoorn et coll., 2000

; Hartvigsen et coll., 2004

). Néanmoins, dans l’étude Belstress portant sur 2 556 sujets suivis pendant plus de 6 ans, après ajustement sur les facteurs d’exposition physique, il subsiste pour les hommes un lien de faible amplitude entre lombalgie et manque de latitude décisionnelle, et entre lombalgie et peu de soutien social (Clays et coll., 2007

). Enfin, les conclusions concernant le membre inférieur sont plutôt négatives. Le faible nombre d’études pertinentes sur ce sujet pourrait en être la cause, mais il est possible que certaines des pathologies à l’origine des douleurs, dont l’arthrose, ne soient pas liées de façon étroite à ces facteurs de risque.
Par ailleurs, les résultats positifs observés dans différentes études manquent souvent de cohérence (ce ne sont pas toujours les mêmes facteurs qui sont associés aux troubles) et les « effets », quand ils sont observés, sont d’assez faible intensité. Il n’y a pas unanimité sur le fait que retenir des critères méthodologiques plus stricts, en particulier s’assurer de la temporalité des relations et tenir compte de sources de biais, tende à réduire les associations, voire à les faire disparaître (Bongers et coll., 2006

; Harvigsen, 2009). Cependant, différents auteurs soulignent que les conclusions sont très sensibles aux critères retenus pour juger de la qualité des études (Ariëns et coll., 2001

; Hartvigsen et coll., 2004

).
Deux remarques, ci-dessous, complètent cette synthèse fondée sur des revues générales.
La première porte sur la temporalité entre « cause » et effets sur la santé ainsi que sur la nature de ces effets. Il est probablement difficile de conclure de façon générale sans distinguer les effets à court terme des effets à long terme, et sans préciser le type de troubles. Une hypothèse est que les effets « directs » des expositions psychosociales sont plutôt à court terme qu’à long terme, ce qui serait cohérent avec les connaissances sur les mécanismes d’action.
La seconde porte sur les liens entre expositions biomécaniques et psychosociales. La méthodologie classique «
evidence based » (basée sur des preuves), telle qu’elle est présentée en note du tableau 9.I

, fait référence à l’éventualité de biais et d’effets de confusion. Tout ceci est pertinent dans la situation où les expositions psychosociales auraient un effet propre sur les troubles, autrement dit un effet à situation égale du point de vue des expositions biomécaniques, y compris en l’absence de celles-ci. Si telle n’est pas la situation, alors le rôle des expositions psychosociales peut être sous-estimé. C’est le cas si les effets sont des effets d’interaction (une exposition biomécanique donnée génère plus d’« effet » délétère en situation de « stress »). C’est également le cas s’il s’agit d’effets en amont. Par ailleurs, on peut noter que ce qui porte sur « l’organisation du travail » de façon générale est peu pris en compte de façon explicite dans la littérature épidémiologique. Dans certaines études, ce qui est classé « exposition psychosociale » est aussi proche ou plus proche de facteurs d’organisation du travail, ou d’exposition biomécanique, que de « stress ». Ainsi, concernant les cervicalgies, Ariëns cite une étude où la variable caractérisant l’exposition est le nombre d’heures de travail avec des délais stricts à respecter (Ariëns et coll., 2001

). Ainsi, dans certains articles, des expositions classées « psychosociales » reflètent l’organisation du travail et (de fait) la charge physique. À l’inverse, d’autres portant explicitement sur le rôle de facteurs liés à l’organisation du travail sont probablement classées « hors sujet » dans des revues générales portant sur les expositions psychosociales. C’est le cas par exemple d’une étude française sur le syndrome du canal carpien (Leclerc et coll., 1998

). Il est possible que pour une pathologie (le syndrome du canal carpien) où il y a un relatif consensus sur les facteurs de risque « proximaux » biomécaniques, tout se passe comme si les causes étaient connues, sans plus d’intérêt pour les facteurs intervenant en amont. Or, s’intéresser à l’organisation du travail enrichirait la connaissance sur l’ensemble des facteurs de risque et les liens entre ces facteurs.
Face à la complexité des liens entre « biomécanique » et « psychosocial », peu d’auteurs ont étudié de façon explicite les effets d’interaction ; dans une étude suédoise, l’incidence annuelle de douleurs au cou et aux épaules a été étudiée dans différentes configurations, dont : exposition biomécanique seule, exposition psychosociale seule, et cumul des deux (Ostergren et coll., 2005

). Les résultats suggèrent l’existence d’un effet d’interaction – le rôle des expositions biomécaniques étant majoré en présence d’expositions psychosociales – et aussi, mais seulement pour les femmes, un effet propre des expositions psychosociales. Les auteurs soulignent, à juste raison, que ces questions d’interaction font l’objet de trop peu d’études.
Facteurs liés au devenir ou à la « réponse » du sujet à un trouble présent
Le rôle des expositions psychosociales dans le devenir de troubles ou dans les conséquences a été peu étudié. Une étude portant sur le pronostic de douleurs touchant le cou et les épaules montre un résultat inattendu, à savoir un meilleur pronostic pour les sujets exposés (Grooten et coll., 2007

). Les auteurs n’avancent pas d’explication à ce résultat surprenant, qui pourrait être dû à des questions de méthodes, telles que la difficulté à prendre en compte la sévérité des troubles au départ de l’étude.
Concernant le retour au travail, les mécanismes par lesquels les facteurs professionnels pourraient jouer sont spécifiques, puisque les sujets n’y sont plus exposés à partir du moment où ils ne sont plus au travail. Ceci explique que le terme de « facteurs psychosociaux » dans le retour au travail fait souvent référence à d’autres dimensions que celles évoquées au début de ce chapitre. Il peut s’agir de facteurs sociaux ou de facteurs plus psychologiques que sociaux (Iles et coll., 2009).
Stress et fibromyalgie
La fibromyalgie, caractérisée par des douleurs musculaires touchant plusieurs sites, accompagnées de fatigue et de problèmes de sommeil, est souvent considérée comme associée au « stress ». Pour cette pathologie, les mécanismes par lesquels les expositions psychosociales pourraient contribuer à la survenue et au développement du trouble sont probablement différents de ceux à l’œuvre pour des douleurs localisées (Kivimäki et coll., 2004

; Larsson et Balogh, 2005

). Les connaissances sur le sujet sont cependant limitées, et les études se heurtent à des difficultés méthodologiques, en particulier pour définir exactement la date de début de la fibromyalgie.
Professions indépendantes et risque de troubles musculosquelettiques
Les données nationales issues de l’enquête SIP
1
Remerciements à Jean-François Chastang pour les données concernant les indépendants dans l’enquête SIP
(Santé et Itinéraires Professionnels) permettent de décrire la fréquence de douleurs à différents sites parmi les indépendants, et de comparer ces fréquences à celles observées dans l’ensemble de la population. Les résultats présentés dans le tableau 9.II

montrent que la fréquence des troubles musculosquelettiques auto-déclarés est globalement faible parmi les indépendants. Ceci peut avoir différentes explications, dont des effets de sélection, ou des effets de déclaration, avec une relative sous-déclaration des troubles parmi les indépendants. Seule la prévalence des problèmes de dos est observée en excès, de façon significative, parmi les hommes artisans (43 %
versus 33,5 % pour l’ensemble des hommes). Une comparaison aux hommes salariés exerçant les mêmes métiers, exposés également à des contraintes biomécaniques, ne montrerait peut-être pas de différence.
Tableau 9.II Douleurs musculosquettiques des indépendants dans l’enquête SIP (Santé et Itinéraires Professionnels)
|
Fréquence des douleurs « souvent dans les 12 derniers mois » par localisations, 30 à 74 ans (en %)a
|
| | |
Artisans (151 H, 46 F)
|
Commerçants (103 H, 101 F)
|
Chefs d’entreprise (35 H, 12 F)
|
Professions libérales (57 H, 56 F)
|
Infirmiers, kinés, rééducateurs (libéral) (11 H, 27 F)
|
Ensemble de la population (6 343 H, 7 648 F)
|
|
Hommes
|
Cou ou épaules
|
11,9
|
5,8
|
11,4
|
5,3
|
b
|
13,5
|
| |
Coude, poignet, main, bras
|
10,6
|
1,9
|
2,9
|
5,3
|
b
|
9,5
|
| |
Dos
|
43,0c
|
31,1
|
25,7
|
19,3
|
b
|
33,5
|
| |
Hanche, genou, cheville
|
13,2
|
14,6
|
11,4
|
14,0
|
b
|
16,7
|
| | | | | | | | |
|
Femmes
|
Cou ou épaules
|
19,6
|
10,9
|
b
|
8,9
|
29,6
|
19,0
|
| |
Coude, poignet, main, bras
|
19,6
|
4,0
|
b
|
10,7
|
7,4
|
15,2
|
| |
Dos
|
30,43
|
38,6
|
b
|
32,1
|
48,1
|
36,2
|
| |
Hanche, genou, cheville
|
17,4
|
14,8
|
b
|
14,3
|
11,1
|
17,8
|
H : Homme ; F : Femme ; a Fréquences calculées en fonction de la profession actuelle, ou de la dernière profession si la personne ne travaille pas mais que sa dernière profession est « récente », c’est-à-dire encore exercée moins d’un an avant l’enquête ; b Non calculé, effectif inférieur à 25 ; c Excès significatif à 5 %, comparaison à la population générale de même sexe (test bilatéral)
Facteurs psychosociaux, contraintes temporelles et troubles musculosquelettiques chez les indépendants
La littérature spécifique aux professions indépendantes, portant sur les liens entre expositions psychosociales et troubles musculosquelettiques, est limitée. Une partie des connaissances pertinentes sur ce sujet est constituée d’articles portant sur certaines professions, souvent sans précision sur le statut salarié ou indépendant, par exemple les chauffeurs (de taxis, de camion, de bus...). Certains indépendants ont des risques élevés de TMS, mais les résultats les concernant sont regroupés avec ceux des salariés à côté de qui ils travaillent. C’est le cas des tâcherons dans le secteur de l’agro-alimentaire, plus précisément dans les abattoirs. D’autres font partie de catégories fluctuantes et peu visibles, aux marges du salariat, très dépendants d’entreprises ou de clients, et peuvent mettre leur santé en danger sans que ceci soit bien repéré dans des enquêtes.
Les études portant sur les chauffeurs mettent en évidence un facteur dont on peut penser que le rôle est assez général parmi les indépendants, le nombre d’heures travaillées. La fréquence de douleurs au dos et au cou est ainsi associée, chez des chauffeurs de bus américains (salariés) à la durée de période de conduite sans interruption (Krause et coll., 1997

). La fréquence de lombalgie est également associée au nombre d’heures de conduite et au stress perçu parmi des chauffeurs de taxi, toujours aux États-Unis (Chen et coll., 2005

). Le nombre d’heures de travail paraît être, de façon générale, une variable particulièrement pertinente pour les indépendants ; dans certaines professions comme les chauffeurs et les artisans, un plus grand nombre d’heures de travail implique un niveau accru d’exposition à des contraintes biomécaniques. Dans d’autres professions, la conséquence négative est au contraire une trop grande sédentarité ; ceci est par exemple décrit pour les médecins (Bazargan et coll., 2009

).
Les professions de santé constituent probablement les catégories d’indépendants les plus étudiés concernant la santé musculosquelettique, en partie du fait des contraintes posturales spécifiques à certaines professions : infirmières et aides-soignantes, dentistes, kinésithérapeutes. Parmi les kinésithérapeutes, les douleurs aux pouces et aux poignets sont fréquentes (Albert et coll., 2008

). Les dentistes et les hygiénistes dentaires (qui effectuent certaines des tâches réalisées en France par les dentistes) ont à maintenir des positions inconfortables tout en effectuant des gestes très précis (Ylippää et coll., 2002

; Palliser et coll., 2005

). Une étude portant sur les infirmières met en évidence un lien entre problèmes musculosquelettiques et horaires de travail, travail le week-end ou les jours de repos, et manque de pauses (Trinkoff et coll., 2006

). Les auteurs concluent que ce sont ces contraintes temporelles qui sont importantes, du fait de leurs conséquences du point de vue des expositions physiques, plus que les facteurs psychosociaux, définis dans cette étude à partir du questionnaire de Karasek.
Une étude menée chez les vétérinaires rappelle le rôle de la pression temporelle, du manque de vacances, mais également d’inquiétude sur la carrière, de l’attitude des « clients » et du manque de reconnaissance de la part des collègues (Smith et coll., 2009

). Une étude portant sur les dentistes rappelle les sources de stress dans cette profession : risque d’erreur, et prise en charge de patients difficiles, ceci avant les questions liées à la gestion de l’emploi du temps et aux pannes ou aux défauts du matériel (Palliser et coll., 2005

). Une autre étude, portant sur les hygiénistes dentaires, s’interroge aussi sur les ressources qui permettent de « faire face » et suggère le rôle positif de la maîtrise sur son travail, d’activités de loisir, et d’aide dans le domaine de la gestion (Ylippää et coll., 2002

). On peut avancer l’hypothèse que les facteurs évoqués dans ce paragraphe joueraient également un rôle pour d’autres catégories d’indépendants, qui se retrouvent face à des « clients » difficiles ou qui peuvent avoir des inquiétudes sur la gestion de leur carrière. Ils seraient à l’inverse relativement protégés par certains facteurs comme une bonne maîtrise sur leur travail.
En conclusion, le rôle du « stress au travail » dans la survenue et le maintien de troubles musculosquelettiques ne peut être négligé, mais apparaît complexe, en relation avec des expositions biomécaniques, et dépendant de facteurs « en amont » caractérisant l’organisation du travail. Les études disponibles ne mettent pas suffisamment en évidence les liens entre différents facteurs, ce qui est une limite concernant les actions de santé publique qui pourraient être suggérées.
Concernant les indépendants, les contraintes temporelles pourraient jouer un rôle important, ainsi que des sources de stress liées au contact avec le public et au fait de travailler seul. Il manque cependant d’études portant sur cette population, qui permettraient de savoir ce qui dépend de la profession exercée (en tant que salarié ou qu’indépendant) et ce qui est propre aux indépendants.
Bibliographie
[1] ALBERT WJ, CURRIE-JACKSON N, DUNCAN CA. A survey of musculoskeletal injuries amongst canadian massage therapists.
Journal of Bodywork and Movement Therapies. 2008;
12:86
-93

[2] ARIËNS G, VAN MECHELEN W, BONGERS PM, BOUTER LM, VAN DER WAL G. Psychosocial risk factors for neck pain: a systematic review.
Am J Ind Med. 2001;
39:180
-193

[3] BAZARGAN M, MAKAR M, BAZARGAN-HEJAZI S, ANI C, WOLF KE. Preventive, lifestyle, and personal health behaviors among physicians.
Academic Psychiatry. 2009;
33:289
-295

[4] BONGERS PM, KREMER AM, LAAK TER J. Are psychosocial factors, risk factors for symptoms and signs of the shoulder, elbow, or hand/wrist?: a review of the epidemiologic literature.
Am J Ind Med. 2002;
41:315
-342

[5] BONGERS PJ, IJMKER S, VAN DER HEUVEL S, BLATTER BM. Epidemiology of work-related neck and upper limb problems : Psychosocial and personal risk factors (part I) and effective intervention from a bio behavioral perspective (Part II).
J Occup Rehabil. 2006;
16:272
-302

[6] CHALES G. Pathologie locomotrice du genou, monographie.
La Revue du praticien. 2009;
9:1221
-1264

[7] CHEN JC, CHANG WR, CHANG W, CHRISTIANI D. Occupational factors associated with low back pain in urban taxi drivers.
Occup med (Lond). 2005;
55:535
-540

[8] CLAYS E, DE BACQUER D, LEYNEN F, KORNITZER M, KITTEL F, DE BACKER G. The impact of psychosocial factors on low back pain: longitudinal results from the Belstress study.
Spine. 2007;
32:262
-268

[9] COTE P, VAN DER VELDE G, CASSIDY JD, CARROLL LJ, HOGG-JOHNSON S, et coll. The burden and determinants of neck pain in workers.
Spine. 2008;
33:S60
-S74

[10] DEENEY C, O’SULLIVAN L. Work-related psychosocial risks and musculoskeletal disorders : Potential risk factors, causation and evaluation methods.
Work. 2009;
34:239
-248

[11] DESCATHA A, PLENET A, LECLERC A, ROQUELAURE Y. Atteinte du pied au cours de la pratique professionnelle (revue de la littérature épidémiologique).
Pied, chaussage et pathologies professionnelles.
In: FOUQUET B, HERISSON C (eds), editors.
Collection de pathologie locomotrice et de médecine orthopédique, Masson;
2009;

[12] D’SOUZA JC, FRANZBLAU A, WERNER RA. Review of epidemiologic studies on occupational factors and lower extremity musculoskeletal and vascular disorders and symptoms.
J Occup Rehabil. 2005;
15:129
-165

[13] ELFERING A, GREBNER H, SEMMER NK. Workplace observation of work stressors, catecholamines and musculoskeletal pain among male employees.
Scand J Work Environ Health. 2008;
34:337
-344

[14] FERRAND JF, CHASTANG JF, RAVAUD JF, LECLERC A. Travail et santé. Quelques résultats issus de l’enquête HID (Handicap, Incapacité, Dépendance).
Archives des maladies professionnelles. 2005;
66:1
-11

[15] FOUQUET B, BORIE MJ. Stress et activité musculaire.
Muscle et pathologies professionnelles.
In: HERISSON C, FOUQUET B (eds), editors.
Collection de pathologie locomotrice et de médecine orthopédique, Masson;
2004 ;
6270

[16] GROOTEN WJ, MULDER M, JOSEPHSON M, ALFREDSSON L, WIKTORIN C. The influence of work-related exposures on the prognosis of neck/shoulder pain.
Eur Spine J. 2007;
16:2083
-2091

[17] HA C, ROQUELAURE Y. Troubles musculo-squelettiques d’origine professionnelle en France. Où en est-on aujourd’hui?.
BEH. 2010;
5-6:35
-37

[18] HARTVIGSEN J, LINGS S, LEBOEUF-YDE C, BAKKETEIG L. Psychosocial factors at work in relation to low back pain and consequences of low back pain; a systematic, critical review of prospective cohort studies.
Occup Environ Med. 2004;
61:e2

[19] HOOGENDOORN WE, VAN POPPEL MN, BONGERS PM, KOES BW, BOUTER LM. Systematic review of psychosocial factors at work and private life as risk factors for back pain.
Spine. 2000;
25:2114
-2125

[20] HUANG GD, FEUERSTEIN M, SAUTER SL. Occupational stress and work-related upper extremity disorders: concepts and models.
Am J Ind Medicine. 2002;
41:298
-314

[21] ILES RA, DAVIDSON M, TAYLOR NF. Psychosocial predictors of failure to return to work in non-chronic non-specific low back pain: a systematic review.
Occup Environ Med. 2008;
65:507
-517

[22]INSERM. Lombalgies en milieu professionnel. Quels facteurs de risque et quelle prévention ?.
Éditions Inserm, Collection Expertise collective;
2000;

[23] KIECOLT-GLAZER JK, GOUIN JP, HANTSOO L. Close relationships, inflammation, and health.
Neurosci Biobehav Rev. 2010;
35:33
-38

[24] KOMPIER MAJ, VAN DER BEEK A. Psychosocial factors at work and musculoskeletal disorders.
Scand J Work Environ Health. 2008;
34:323
-325

[25] KIVIMÄKI M, LEINO-ARJAS P, VIRTANEN M, ELOVAINIO M, KELTIKANGAS-JÄRVINEN L, et coll. Work stress and incidence of newly diagnosed fibromyalgia; preospective cohort.
Journal of Psychosomatic Research. 2004;
57:417
-422

[26] KRAUSE N, RAGLAND DR, GREINER BA, SYME SL, FISHER JM. Psychosocial job factors associated with back and neck pain in public transit operators.
Scand J Work Environ Health. 1997;
23:179
-186

[27] LARSSON B, BALOGH I. Is there a relation between fibromyalgia syndrome and work conditions?.
Journal of Musculoskeletal Pain. 2005;
13:5
-14

[28] LASFARGUES G, ROQUELAURE Y, FOUQUET B, LECLERC A. Pathologie d’hypersollicitation périarticulaire des membres supérieurs. Troubles musculo-squelettiques en milieu de travail.
Collection médecine du travail, Masson;
2003;

[29] LECLERC A, FRANCHI P, CRISTOFARI MF, DELEMOTTE B, MEREAU P, et coll. Carpal tunnel syndrome and work organisation in repetitive work.
Occup Environ Med. 1998;
55:180
-187

[30] MACDONALD LA, KARASEK RA, PUNNETT L, SCHARF T. Covariation between workplace physical and psychosocial stressors: evidence and implications for occupational health research and prevention.
Ergonomics. 2001;
44:696
-718

[31] MACFARLANE GJ, PALLEWATTE N, PAUDYAL P, BLYTH FM, COGGON D, et coll. Evaluation of work-related psychosocial factors and regional musculoskeletal pain: results from a EULAR Task Force.
Ann Rheum Dis. 2009;
68:885
-891

[32] MARRAS WS. Occupational low back disorder causation and control.
Ergonomics. 2000;
43:880
-902

[33] OSTERGREN PO, HANSON BS, BALOGH I, EKTOR-ANDERSEN J, ISAACSSON A, et coll. Incidence of shoulder and neck pain in a working population: effect modification between mechanical and psychosocial exposures at work? Results from a one year follow-up of the Malmö shoulder and neck study cohort.
J Epidemiol Community health. 2005;
59:721
-728

[34] PALLISER CR, FIRTH HM, FEYER AM, PAULIN SM. Musculoskeletal discomfort and work-related stress in New Zealand dentists.
Work and Stress. 2005;
19:351
-359

[35] PALMER KT, SMEDLEY J. Work relatedness of chronic neck pain with physical findings – a systematic review.
Scand J Work Environ Health. 2007;
33:165
-191

[36] PALMER KT, HARRIS EC, COGGON D. Carpal tunnel syndrome and its relation to occupation: a systematic literature review.
Occupational Medicine (Oxford). 2007;
57:57
-66

[37] SMITH DR, LEGGAT PA, SPEARE R. Musculoskeletal disorders and psychosocial risk factors among veterinarians in Queensland, Australia.
Australian Veterinary Journal. 2009;
87:260
-265

[38] THEORELL T. Possible mechanisms behind the relationship between the demand-control-support model and disorders of the locomotor system.
Beyond biomechanics. Psychosocial aspects of musculoskeletal disordes in office work.
In: MOON SD, SAUTER SL (eds), editors.
Taylor and Francis;
1996 ;
6573

[39] TRINKOFF AM, LE R, GEIGER-BROWN J, LIPSCOMB J, LANG G. Longitudinal relationship of work hours, mandatory overtime, and on-call to musculoskeletal problems in nurses.
Am J Ind Medicine. 2006;
49:964
-971

[40] VAN DER WINDT DAWM, THOMAS E, POPE DP, DE WINTER AF, MACFARLANE GJ, et coll. Occupational risk factors for shoulder pain: a systematic review.
Occup Environ Med. 2000;
57:433
-442

[41] VAN RIJN RM, HUISSTEDE BMA, KOES BW, BURDORF A. Associations between work-related factors and the carpal tunnel syndrome: a systematic review.
Scand J Work Environ Health. 2009a;
35:19
-36

[42] VAN RIJN RM, HUISSTEDE BMA, KOES BW, BURDORF A. Associations between work-related factors and specific disorders at the elbow: a systematic literature review.
Rheumatology. 2009b;
48:528
-536

[43] VAN TULDER M, MALMIVAARA A, KOES B. Repetitive strain injury.
Lancet. 2007;
369:1815
-1822

[44] YLIPÄÄ V, SZUSTER F, SPENSER J, PREBER H, SANDELIN S, ARNETZ BB. Health, mental well-being, and musculoskeletal disorders: a comparison between Swedish and Australian dental hygienists.
The Journal of Dental Hygiene . 2002;
76:47
-58

→ Aller vers SYNTHESE
 ), et la première source de limitations dans le travail (Ferrand et coll., 2005
), et la première source de limitations dans le travail (Ferrand et coll., 2005 ). Les données qui montrent le poids important de ces affections concernent avant tout les salariés ; celles portant sur les indépendants sont plus rares, mais on peut penser que ces affections ont également un poids important dans cette population. Bien que la majeure partie des expositions professionnelles suspectées ou reconnues soient des hypersollicitations de nature physique, la question du rôle des expositions psychosociales et organisationnelles se pose aussi, de nombreuses études mettant en évidence des liens avec des expositions autres que biomécaniques.
). Les données qui montrent le poids important de ces affections concernent avant tout les salariés ; celles portant sur les indépendants sont plus rares, mais on peut penser que ces affections ont également un poids important dans cette population. Bien que la majeure partie des expositions professionnelles suspectées ou reconnues soient des hypersollicitations de nature physique, la question du rôle des expositions psychosociales et organisationnelles se pose aussi, de nombreuses études mettant en évidence des liens avec des expositions autres que biomécaniques. ; Lasfargues et coll., 2003
; Lasfargues et coll., 2003 ; Chalès, 2009
; Chalès, 2009 ). Un examen du tableau 9.I
). Un examen du tableau 9.I de ce chapitre montre que ces troubles sont habituellement classés selon la localisation des douleurs ou des limitations de mouvement. Pour certains sites de douleurs, sont considérés aussi des diagnostics fondés sur un examen clinique, des explorations spécifiques, ou de l’imagerie. Ainsi, la définition d’une épicondylite pourra-t-elle être basée sur un examen clinique, la définition d’un syndrome du canal carpien sur une mesure de la vitesse de conduction nerveuse, et une arthrose du genou sur l’imagerie. De façon générale, en dehors de pathologies très spécifiques, ou de situations expérimentales, les connaissances sur la physiopathologie des troubles sont très partielles. La conséquence en est une incertitude sur les mécanismes par lesquels les expositions psychosociales ont des effets négatifs. Autrement dit, parmi tous les mécanismes potentiels d’action du « stress », on ne sait pas bien lesquels sont réellement à l’œuvre.
de ce chapitre montre que ces troubles sont habituellement classés selon la localisation des douleurs ou des limitations de mouvement. Pour certains sites de douleurs, sont considérés aussi des diagnostics fondés sur un examen clinique, des explorations spécifiques, ou de l’imagerie. Ainsi, la définition d’une épicondylite pourra-t-elle être basée sur un examen clinique, la définition d’un syndrome du canal carpien sur une mesure de la vitesse de conduction nerveuse, et une arthrose du genou sur l’imagerie. De façon générale, en dehors de pathologies très spécifiques, ou de situations expérimentales, les connaissances sur la physiopathologie des troubles sont très partielles. La conséquence en est une incertitude sur les mécanismes par lesquels les expositions psychosociales ont des effets négatifs. Autrement dit, parmi tous les mécanismes potentiels d’action du « stress », on ne sait pas bien lesquels sont réellement à l’œuvre. ). Tels que définis par Huang, il s’agit des aspects structurels liés aux tâches à accomplir et à l’organisation, la façon dont les processus de travail sont structurés et gérés. Certaines dimensions ne semblent pertinentes que pour les salariés, par exemple le style de management, et les pratiques de supervision. Cependant, pour les indépendants, les facteurs liés à la relation aux donneurs d’ordre et aux clients peuvent être importants, ainsi que les contraintes liées aux sources de revenu. Ils peuvent entraîner des contraintes temporelles, la nécessité d’effectuer des tâches dans des délais courts, et parfois la nécessité de prendre des risques ou de travailler dans de mauvaises conditions, tous facteurs appelés ici organisationnels.
). Tels que définis par Huang, il s’agit des aspects structurels liés aux tâches à accomplir et à l’organisation, la façon dont les processus de travail sont structurés et gérés. Certaines dimensions ne semblent pertinentes que pour les salariés, par exemple le style de management, et les pratiques de supervision. Cependant, pour les indépendants, les facteurs liés à la relation aux donneurs d’ordre et aux clients peuvent être importants, ainsi que les contraintes liées aux sources de revenu. Ils peuvent entraîner des contraintes temporelles, la nécessité d’effectuer des tâches dans des délais courts, et parfois la nécessité de prendre des risques ou de travailler dans de mauvaises conditions, tous facteurs appelés ici organisationnels. ) :
) : ). D’autres auteurs ont répété ce type d’expérience, et montré que l’activité musculaire mesurée par EMG (électromyographie) dépendait du « niveau de stress » ;
). D’autres auteurs ont répété ce type d’expérience, et montré que l’activité musculaire mesurée par EMG (électromyographie) dépendait du « niveau de stress » ; ; Kompier et van der Beck, 2008
; Kompier et van der Beck, 2008 ; Kiecolt-Glaser et coll., 2010
; Kiecolt-Glaser et coll., 2010 ). La littérature portant sur la chronicisation des douleurs apporterait d’autres pistes concernant les effets potentiels d’un stress chronique, dont des effets sur les seuils de perception de la douleur. De façon générale, c’est l’activité musculaire qui est principalement concernée dans les interactions (comme élément dans une chaîne causale) mais certains mécanismes peuvent impliquer d’autres éléments anatomiques ou physiologiques (Fouquet, 2004
). La littérature portant sur la chronicisation des douleurs apporterait d’autres pistes concernant les effets potentiels d’un stress chronique, dont des effets sur les seuils de perception de la douleur. De façon générale, c’est l’activité musculaire qui est principalement concernée dans les interactions (comme élément dans une chaîne causale) mais certains mécanismes peuvent impliquer d’autres éléments anatomiques ou physiologiques (Fouquet, 2004 ).
).
 ). En se limitant aux mécanismes physiologiques conduisant à des changements organiques, deux auteurs d’une revue générale sur ce sujet soulignent que les théories sont nombreuses et difficiles à valider (Deeney et O’Sullivan, 2009
). En se limitant aux mécanismes physiologiques conduisant à des changements organiques, deux auteurs d’une revue générale sur ce sujet soulignent que les théories sont nombreuses et difficiles à valider (Deeney et O’Sullivan, 2009 ). Certains auteurs évoquent par exemple des mécanismes impliquant la vasoconstriction et l’oxygénation des muscles, ou l’accumulation de métabolites (comme l’acide lactique) et de substances inflammatoires dans les muscles. On peut identifier des mécanismes qui relèvent conjointement de plusieurs des processus indiqués : ainsi la « guérison » ou la réparation de lésions peut être rendue difficile du fait d’expositions psychosociales concomitantes (mécanisme « 3 »), mais aussi du fait de l’organisation du travail (mécanisme « 1 ») qui ne permettait pas, par exemple, de réduire provisoirement l’activité physique.
). Certains auteurs évoquent par exemple des mécanismes impliquant la vasoconstriction et l’oxygénation des muscles, ou l’accumulation de métabolites (comme l’acide lactique) et de substances inflammatoires dans les muscles. On peut identifier des mécanismes qui relèvent conjointement de plusieurs des processus indiqués : ainsi la « guérison » ou la réparation de lésions peut être rendue difficile du fait d’expositions psychosociales concomitantes (mécanisme « 3 »), mais aussi du fait de l’organisation du travail (mécanisme « 1 ») qui ne permettait pas, par exemple, de réduire provisoirement l’activité physique. ). Par exemple, la répétitivité des gestes (classée « biomécanique ») et le manque de contrôle sur le travail (classé « psychosocial ») concernent (presque) les mêmes sujets. De ce fait, on peut parfois attribuer soit aux facteurs physiques, soit aux facteurs psychosociaux, des troubles de santé qu’il serait plus pertinent d’attribuer à des facteurs d’organisation du travail qui « gouvernent la structure du travail » en amont. Ce type de situation se rencontre également chez les indépendants : le stress perçu peut être associé dans certains professions au fait d’avoir une charge physique trop importante par rapport au temps disponible. Il faut alors se demander ce qui, en amont, génère à la fois le stress et la charge de travail.
). Par exemple, la répétitivité des gestes (classée « biomécanique ») et le manque de contrôle sur le travail (classé « psychosocial ») concernent (presque) les mêmes sujets. De ce fait, on peut parfois attribuer soit aux facteurs physiques, soit aux facteurs psychosociaux, des troubles de santé qu’il serait plus pertinent d’attribuer à des facteurs d’organisation du travail qui « gouvernent la structure du travail » en amont. Ce type de situation se rencontre également chez les indépendants : le stress perçu peut être associé dans certains professions au fait d’avoir une charge physique trop importante par rapport au temps disponible. Il faut alors se demander ce qui, en amont, génère à la fois le stress et la charge de travail. a été préparée à partir de revues générales publiées dans les dix dernières années et portant sur un site de douleur ou (moins souvent) une pathologie spécifique.
a été préparée à partir de revues générales publiées dans les dix dernières années et portant sur un site de douleur ou (moins souvent) une pathologie spécifique. ). Néanmoins, cet article ne suffit pas à résumer l’information, car il ne prend pas en compte les informations les plus récentes ni ce qui porte sur une pathologie spécifique.
). Néanmoins, cet article ne suffit pas à résumer l’information, car il ne prend pas en compte les informations les plus récentes ni ce qui porte sur une pathologie spécifique. ). Ce qui suit est un exemple basé sur un article (Palmer et Smedley, 2007
). Ce qui suit est un exemple basé sur un article (Palmer et Smedley, 2007 ).
). indique pour chaque site de douleur les conclusions d’un seul auteur de revue, sauf exception. Dans la plupart des cas, en effet, différentes revues sur le même sujet aboutissent aux mêmes conclusions. Il arrive cependant que des revues, quoique basées sur les mêmes articles, ne soient que moyennement cohérentes entre elles dans leurs conclusions. C’est le cas en particulier pour les lombalgies. Même si les revues retenues utilisent toutes des « grilles de lecture » comme celle présentée en note du tableau 9.I
indique pour chaque site de douleur les conclusions d’un seul auteur de revue, sauf exception. Dans la plupart des cas, en effet, différentes revues sur le même sujet aboutissent aux mêmes conclusions. Il arrive cependant que des revues, quoique basées sur les mêmes articles, ne soient que moyennement cohérentes entre elles dans leurs conclusions. C’est le cas en particulier pour les lombalgies. Même si les revues retenues utilisent toutes des « grilles de lecture » comme celle présentée en note du tableau 9.I , les critères de jugement peuvent être plus ou moins restrictifs selon les revues ; ceci est la source principale des différences observées dans les conclusions.
, les critères de jugement peuvent être plus ou moins restrictifs selon les revues ; ceci est la source principale des différences observées dans les conclusions. pour la plupart des sites de douleur, de nombreuses études montrent des liens avec les expositions psychosociales. Le niveau de preuve varie cependant selon les sites de douleurs ; pour les douleurs cervicales et les douleurs d’épaules, les associations avec la « demande » au travail, le manque de latitude et le manque de soutien social, sont retrouvées de façon assez constante (Ariëns et coll., 2001
pour la plupart des sites de douleur, de nombreuses études montrent des liens avec les expositions psychosociales. Le niveau de preuve varie cependant selon les sites de douleurs ; pour les douleurs cervicales et les douleurs d’épaules, les associations avec la « demande » au travail, le manque de latitude et le manque de soutien social, sont retrouvées de façon assez constante (Ariëns et coll., 2001 ; Palmer et Smedley, 2007
; Palmer et Smedley, 2007 ; Côté et coll., 2008
; Côté et coll., 2008 ). Pour les troubles portant sur le cou et le membre supérieur, on peut conclure d’après l’étude de Bongers et coll. (2006)
). Pour les troubles portant sur le cou et le membre supérieur, on peut conclure d’après l’étude de Bongers et coll. (2006) que les facteurs psychosociaux sont liés de façon modeste aux troubles, sans qu’il y ait d’association spécifique. Les relations sont moins nettes pour des pathologies du coude et surtout le syndrome du canal carpien. Concernant les lombalgies, les associations, observées dans des études transversales, sont moins nettes, voire inexistantes, dès lors qu’on se limite à l’examen d’études longitudinales, a priori plus solides du point de vue méthodologique (Hoogendoorn et coll., 2000
que les facteurs psychosociaux sont liés de façon modeste aux troubles, sans qu’il y ait d’association spécifique. Les relations sont moins nettes pour des pathologies du coude et surtout le syndrome du canal carpien. Concernant les lombalgies, les associations, observées dans des études transversales, sont moins nettes, voire inexistantes, dès lors qu’on se limite à l’examen d’études longitudinales, a priori plus solides du point de vue méthodologique (Hoogendoorn et coll., 2000 ; Hartvigsen et coll., 2004
; Hartvigsen et coll., 2004 ). Néanmoins, dans l’étude Belstress portant sur 2 556 sujets suivis pendant plus de 6 ans, après ajustement sur les facteurs d’exposition physique, il subsiste pour les hommes un lien de faible amplitude entre lombalgie et manque de latitude décisionnelle, et entre lombalgie et peu de soutien social (Clays et coll., 2007
). Néanmoins, dans l’étude Belstress portant sur 2 556 sujets suivis pendant plus de 6 ans, après ajustement sur les facteurs d’exposition physique, il subsiste pour les hommes un lien de faible amplitude entre lombalgie et manque de latitude décisionnelle, et entre lombalgie et peu de soutien social (Clays et coll., 2007 ). Enfin, les conclusions concernant le membre inférieur sont plutôt négatives. Le faible nombre d’études pertinentes sur ce sujet pourrait en être la cause, mais il est possible que certaines des pathologies à l’origine des douleurs, dont l’arthrose, ne soient pas liées de façon étroite à ces facteurs de risque.
). Enfin, les conclusions concernant le membre inférieur sont plutôt négatives. Le faible nombre d’études pertinentes sur ce sujet pourrait en être la cause, mais il est possible que certaines des pathologies à l’origine des douleurs, dont l’arthrose, ne soient pas liées de façon étroite à ces facteurs de risque. ; Harvigsen, 2009). Cependant, différents auteurs soulignent que les conclusions sont très sensibles aux critères retenus pour juger de la qualité des études (Ariëns et coll., 2001
; Harvigsen, 2009). Cependant, différents auteurs soulignent que les conclusions sont très sensibles aux critères retenus pour juger de la qualité des études (Ariëns et coll., 2001 ; Hartvigsen et coll., 2004
; Hartvigsen et coll., 2004 ).
). , fait référence à l’éventualité de biais et d’effets de confusion. Tout ceci est pertinent dans la situation où les expositions psychosociales auraient un effet propre sur les troubles, autrement dit un effet à situation égale du point de vue des expositions biomécaniques, y compris en l’absence de celles-ci. Si telle n’est pas la situation, alors le rôle des expositions psychosociales peut être sous-estimé. C’est le cas si les effets sont des effets d’interaction (une exposition biomécanique donnée génère plus d’« effet » délétère en situation de « stress »). C’est également le cas s’il s’agit d’effets en amont. Par ailleurs, on peut noter que ce qui porte sur « l’organisation du travail » de façon générale est peu pris en compte de façon explicite dans la littérature épidémiologique. Dans certaines études, ce qui est classé « exposition psychosociale » est aussi proche ou plus proche de facteurs d’organisation du travail, ou d’exposition biomécanique, que de « stress ». Ainsi, concernant les cervicalgies, Ariëns cite une étude où la variable caractérisant l’exposition est le nombre d’heures de travail avec des délais stricts à respecter (Ariëns et coll., 2001
, fait référence à l’éventualité de biais et d’effets de confusion. Tout ceci est pertinent dans la situation où les expositions psychosociales auraient un effet propre sur les troubles, autrement dit un effet à situation égale du point de vue des expositions biomécaniques, y compris en l’absence de celles-ci. Si telle n’est pas la situation, alors le rôle des expositions psychosociales peut être sous-estimé. C’est le cas si les effets sont des effets d’interaction (une exposition biomécanique donnée génère plus d’« effet » délétère en situation de « stress »). C’est également le cas s’il s’agit d’effets en amont. Par ailleurs, on peut noter que ce qui porte sur « l’organisation du travail » de façon générale est peu pris en compte de façon explicite dans la littérature épidémiologique. Dans certaines études, ce qui est classé « exposition psychosociale » est aussi proche ou plus proche de facteurs d’organisation du travail, ou d’exposition biomécanique, que de « stress ». Ainsi, concernant les cervicalgies, Ariëns cite une étude où la variable caractérisant l’exposition est le nombre d’heures de travail avec des délais stricts à respecter (Ariëns et coll., 2001 ). Ainsi, dans certains articles, des expositions classées « psychosociales » reflètent l’organisation du travail et (de fait) la charge physique. À l’inverse, d’autres portant explicitement sur le rôle de facteurs liés à l’organisation du travail sont probablement classées « hors sujet » dans des revues générales portant sur les expositions psychosociales. C’est le cas par exemple d’une étude française sur le syndrome du canal carpien (Leclerc et coll., 1998
). Ainsi, dans certains articles, des expositions classées « psychosociales » reflètent l’organisation du travail et (de fait) la charge physique. À l’inverse, d’autres portant explicitement sur le rôle de facteurs liés à l’organisation du travail sont probablement classées « hors sujet » dans des revues générales portant sur les expositions psychosociales. C’est le cas par exemple d’une étude française sur le syndrome du canal carpien (Leclerc et coll., 1998 ). Il est possible que pour une pathologie (le syndrome du canal carpien) où il y a un relatif consensus sur les facteurs de risque « proximaux » biomécaniques, tout se passe comme si les causes étaient connues, sans plus d’intérêt pour les facteurs intervenant en amont. Or, s’intéresser à l’organisation du travail enrichirait la connaissance sur l’ensemble des facteurs de risque et les liens entre ces facteurs.
). Il est possible que pour une pathologie (le syndrome du canal carpien) où il y a un relatif consensus sur les facteurs de risque « proximaux » biomécaniques, tout se passe comme si les causes étaient connues, sans plus d’intérêt pour les facteurs intervenant en amont. Or, s’intéresser à l’organisation du travail enrichirait la connaissance sur l’ensemble des facteurs de risque et les liens entre ces facteurs. ). Les résultats suggèrent l’existence d’un effet d’interaction – le rôle des expositions biomécaniques étant majoré en présence d’expositions psychosociales – et aussi, mais seulement pour les femmes, un effet propre des expositions psychosociales. Les auteurs soulignent, à juste raison, que ces questions d’interaction font l’objet de trop peu d’études.
). Les résultats suggèrent l’existence d’un effet d’interaction – le rôle des expositions biomécaniques étant majoré en présence d’expositions psychosociales – et aussi, mais seulement pour les femmes, un effet propre des expositions psychosociales. Les auteurs soulignent, à juste raison, que ces questions d’interaction font l’objet de trop peu d’études. ). Les auteurs n’avancent pas d’explication à ce résultat surprenant, qui pourrait être dû à des questions de méthodes, telles que la difficulté à prendre en compte la sévérité des troubles au départ de l’étude.
). Les auteurs n’avancent pas d’explication à ce résultat surprenant, qui pourrait être dû à des questions de méthodes, telles que la difficulté à prendre en compte la sévérité des troubles au départ de l’étude. ; Larsson et Balogh, 2005
; Larsson et Balogh, 2005 ). Les connaissances sur le sujet sont cependant limitées, et les études se heurtent à des difficultés méthodologiques, en particulier pour définir exactement la date de début de la fibromyalgie.
). Les connaissances sur le sujet sont cependant limitées, et les études se heurtent à des difficultés méthodologiques, en particulier pour définir exactement la date de début de la fibromyalgie. montrent que la fréquence des troubles musculosquelettiques auto-déclarés est globalement faible parmi les indépendants. Ceci peut avoir différentes explications, dont des effets de sélection, ou des effets de déclaration, avec une relative sous-déclaration des troubles parmi les indépendants. Seule la prévalence des problèmes de dos est observée en excès, de façon significative, parmi les hommes artisans (43 % versus 33,5 % pour l’ensemble des hommes). Une comparaison aux hommes salariés exerçant les mêmes métiers, exposés également à des contraintes biomécaniques, ne montrerait peut-être pas de différence.
montrent que la fréquence des troubles musculosquelettiques auto-déclarés est globalement faible parmi les indépendants. Ceci peut avoir différentes explications, dont des effets de sélection, ou des effets de déclaration, avec une relative sous-déclaration des troubles parmi les indépendants. Seule la prévalence des problèmes de dos est observée en excès, de façon significative, parmi les hommes artisans (43 % versus 33,5 % pour l’ensemble des hommes). Une comparaison aux hommes salariés exerçant les mêmes métiers, exposés également à des contraintes biomécaniques, ne montrerait peut-être pas de différence. ). La fréquence de lombalgie est également associée au nombre d’heures de conduite et au stress perçu parmi des chauffeurs de taxi, toujours aux États-Unis (Chen et coll., 2005
). La fréquence de lombalgie est également associée au nombre d’heures de conduite et au stress perçu parmi des chauffeurs de taxi, toujours aux États-Unis (Chen et coll., 2005 ). Le nombre d’heures de travail paraît être, de façon générale, une variable particulièrement pertinente pour les indépendants ; dans certaines professions comme les chauffeurs et les artisans, un plus grand nombre d’heures de travail implique un niveau accru d’exposition à des contraintes biomécaniques. Dans d’autres professions, la conséquence négative est au contraire une trop grande sédentarité ; ceci est par exemple décrit pour les médecins (Bazargan et coll., 2009
). Le nombre d’heures de travail paraît être, de façon générale, une variable particulièrement pertinente pour les indépendants ; dans certaines professions comme les chauffeurs et les artisans, un plus grand nombre d’heures de travail implique un niveau accru d’exposition à des contraintes biomécaniques. Dans d’autres professions, la conséquence négative est au contraire une trop grande sédentarité ; ceci est par exemple décrit pour les médecins (Bazargan et coll., 2009 ).
). ). Les dentistes et les hygiénistes dentaires (qui effectuent certaines des tâches réalisées en France par les dentistes) ont à maintenir des positions inconfortables tout en effectuant des gestes très précis (Ylippää et coll., 2002
). Les dentistes et les hygiénistes dentaires (qui effectuent certaines des tâches réalisées en France par les dentistes) ont à maintenir des positions inconfortables tout en effectuant des gestes très précis (Ylippää et coll., 2002 ; Palliser et coll., 2005
; Palliser et coll., 2005 ). Une étude portant sur les infirmières met en évidence un lien entre problèmes musculosquelettiques et horaires de travail, travail le week-end ou les jours de repos, et manque de pauses (Trinkoff et coll., 2006
). Une étude portant sur les infirmières met en évidence un lien entre problèmes musculosquelettiques et horaires de travail, travail le week-end ou les jours de repos, et manque de pauses (Trinkoff et coll., 2006 ). Les auteurs concluent que ce sont ces contraintes temporelles qui sont importantes, du fait de leurs conséquences du point de vue des expositions physiques, plus que les facteurs psychosociaux, définis dans cette étude à partir du questionnaire de Karasek.
). Les auteurs concluent que ce sont ces contraintes temporelles qui sont importantes, du fait de leurs conséquences du point de vue des expositions physiques, plus que les facteurs psychosociaux, définis dans cette étude à partir du questionnaire de Karasek. ). Une étude portant sur les dentistes rappelle les sources de stress dans cette profession : risque d’erreur, et prise en charge de patients difficiles, ceci avant les questions liées à la gestion de l’emploi du temps et aux pannes ou aux défauts du matériel (Palliser et coll., 2005
). Une étude portant sur les dentistes rappelle les sources de stress dans cette profession : risque d’erreur, et prise en charge de patients difficiles, ceci avant les questions liées à la gestion de l’emploi du temps et aux pannes ou aux défauts du matériel (Palliser et coll., 2005 ). Une autre étude, portant sur les hygiénistes dentaires, s’interroge aussi sur les ressources qui permettent de « faire face » et suggère le rôle positif de la maîtrise sur son travail, d’activités de loisir, et d’aide dans le domaine de la gestion (Ylippää et coll., 2002
). Une autre étude, portant sur les hygiénistes dentaires, s’interroge aussi sur les ressources qui permettent de « faire face » et suggère le rôle positif de la maîtrise sur son travail, d’activités de loisir, et d’aide dans le domaine de la gestion (Ylippää et coll., 2002 ). On peut avancer l’hypothèse que les facteurs évoqués dans ce paragraphe joueraient également un rôle pour d’autres catégories d’indépendants, qui se retrouvent face à des « clients » difficiles ou qui peuvent avoir des inquiétudes sur la gestion de leur carrière. Ils seraient à l’inverse relativement protégés par certains facteurs comme une bonne maîtrise sur leur travail.
). On peut avancer l’hypothèse que les facteurs évoqués dans ce paragraphe joueraient également un rôle pour d’autres catégories d’indépendants, qui se retrouvent face à des « clients » difficiles ou qui peuvent avoir des inquiétudes sur la gestion de leur carrière. Ils seraient à l’inverse relativement protégés par certains facteurs comme une bonne maîtrise sur leur travail.