Ces dernières décennies ont vu l’émergence de nombreux travaux mettant fin au dogme qui consistait à affirmer que le système nerveux central (SNC) adulte ne connaissait pas de renouvellement cellulaire (voir la Nouvelle de B. Onténiente et S. Rasika, p. 265 de ce numéro). Plusieurs zones germinatives ont été identifiées au sein du SNC de mammifères adultes dont la zone sous-ventriculaire (ZSV) des ventricules latéraux [ 1]. Les cellules de cette région sont particulièrement intéressantes puisque, outre leur capacité de proliférer, elles migrent sur plusieurs millimètres le long de la voie rostrale de migration (RMS) jusqu’au bulbe olfactif où elles participent au renouvellement des interneurones et des neurones périglomérulaires [ 2]. In vitro, selon les conditions de culture, les cellules de la ZSV retiennent un potentiel de différenciation en neurones, astrocytes ou bien oligodendrocytes [ 3]. De même, in vivo, certaines lésions induisent la différenciation de ces cellules en neurones et en astrocytes [ 4– 6]. Au vu de ces résultats, on mesure tout l’intérêt que prennent les cellules souches neurales de la ZSV dans le cadre de la régénération du SNC.
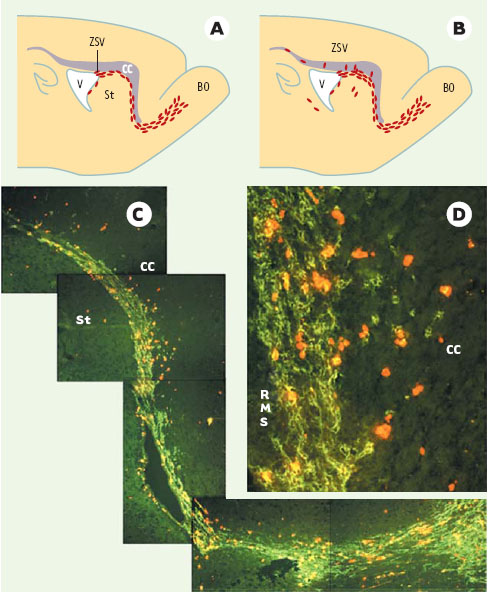
| Figure 1.
Recrutement des cellules de la zone sous-ventriculaire dans le corps calleux en réponse à une encéphalomyélite auto-immune expérimentale (EAE). A. Représentation d’une coupe sagittale de cerveau de souris adulte. En condition non pathologique, les cellules de la zone sous-ventriculaire (ZSV) (en rouge) migrent le long de la voie rostrale de migration (RMS), entre le corps calleux (CC) et le striatum (St) jusqu’au bulbe olfactif (BO) pour y produire de nouveaux neurones. B. L’induction de l’EAE, caractérisée par des lésions éparses dans l’encéphale, induit une migration accrue des cellules de la ZSV vers le bulbe olfactif ainsi que leur mobilisation vers les zones cibles de la démyélinisation, le corps calleux et le striatum. C. Montage photographique illustrant le recrutement des cellules de la ZSV dans le corps calleux d’une souris chez laquelle une EAE a été induite. Un protocole d’injections de bromo-désoxyuridine (BrdU), réalisées avant l’induction de l’EAE, permet de visualiser les différents sites de migration des progéniteurs neuraux issus de la ZSV (cellules tracées révélées par la détection du BrdU en rouge). Ces cellules migrent en chaîne dans la RMS et expriment le marqueur PSA-NCAM (neural cell adhesion molecule) (révélé en vert par immunofluorescence). D. Agrandissement d’une partie de C illustrant la migration de cellules marquées à la fois par le BrdU et le PSA-NCAM hors de la RMS. V: ventricule. |
Notre laboratoire s’intéresse aux mécanismes de réparation des maladies démyélinisantes, comme la sclérose en plaques (SEP). La SEP est la maladie neurologique chronique la plus fréquente de l’adulte jeune. À ce jour, les mécanismes physiopathologiques conduisant à la démyélinisation dans la SEP ne sont pas connus et aucun traitement n’est capable de modifier de façon significative le décours de la maladie. Celle-ci est caractérisée par le développement de lésions inflammatoires et démyélinisantes dans le cerveau, la moelle épinière et le nerf optique. Il existe parfois un potentiel de réparation des lésions, objectivé par la présence de plaques partiellement remyélinisées. Cependant, ce potentiel de remyélinisation reste insuffisant et diminue avec l’âge du patient. L’identification de précurseurs d’oligodendrocytes dans les lésions chroniques de SEP [ 7] indique que cette population cellulaire, à l’état quiescent, ne peut à elle seule contrer l’évolution de la maladie.
Dans notre recherche de cellules effectrices de la remyélinisation, les progéniteurs issus de la ZSV nous ont semblé être des candidats intéressants. Des expériences de démyélinisation focale du corps calleux de souris adultes ont mis en évidence la migration et la différenciation des cellules de la ZSV en astrocytes et en oligodendrocytes au site de la lésion [ 8]. Nous avons ensuite concentré nos travaux sur l’étude du comportement de ces cellules dans un modèle approchant au mieux la physiopathologie de la SEP. Nous avons donc évalué les potentiels de prolifération, migration et différenciation des cellules de la ZSV dans un modèle inflammatoire comportant de multiples foyers de démyélinisation, l’encéphalomyélite auto-immune expérimentale (EAE) chez la souris adulte [ 9]. L’EAE est induite par injection souscutanée d’une préparation de myéline et d’adjuvant complet de Freund. Ce traitement induit chez les souris une inflammation du SNC, des lésions de démyélinisation disséminées dans tout l’encéphale, et les signes cliniques accompagnant ces lésions permettent d’évaluer l’évolution de la maladie.
Nous avons analysé la prolifération et la migration des progéniteurs neuraux 30 jours après induction de la maladie. La prolifération de la ZSV en réponse à des traumatismes ou à des lésions démyélinisantes avait déjà été démontrée. Ce résultat est confirmé dans notre modèle puisque nous avons observé une augmentation de prolifération des cellules dans la ZSV (d’un facteur 2) et dans la RMS (d’un facteur 4). L’importante prolifération des cellules dans la RMS est intéressante et renvoie aux travaux de Gritti et al. [ 10] mettant en évidence l’existence de cellules souches dans la RMS. La RMS, voie de passage des cellules de la ZSV, constitue donc également un réservoir de cellules réactivables. L’étude du corps calleux et du striatum, des régions de substance blanche de la zone périventriculaire, a mis en évidence une population de précurseurs d’oligodendrocytes endogènes proliférant en réponse aux phénomènes conjugués d’inflammation et de démyélinisation provoqués par l’EAE. Cette population correspond certainement aux précurseurs d’oligodendrocytes identifiés dans les lésions de SEP.
Un protocole de traçage au BrdU (bromodésoxyuridine) des cellules issues de la ZSV a révélé que l’EAE induisait une migration accrue des cellules vers le bulbe olfactif. Les cellules de la ZSV atteignant le bulbe olfactif étaient 4 fois plus nombreuses chez les souris atteintes d’EAE que chez les sou-ris témoins non traitées. De plus, des cellules s’échappaient de la RMS pour migrer dans le corps calleux et dans le striatum, zones cibles des événements de démyélinisation. Le potentiel migratoire des cellules de la ZSV est cependant apparu restreint à la substance blanche environnant les ventricules latéraux et la RMS. Ainsi, aucune des cellules marquées dont nous suivions la trace n’a été détectée dans le cervelet, en dépit de la présence dans cette région de zones démyélinisées. La caractérisation des cellules originaires de la ZSV a permis de confirmer leur multipotentialité. Dans le bulbe olfactif, siège d’une neurogenèse continue, les progéniteurs neuraux marqués au BrdU se sont différenciés non seulement en neurones, mais également en astrocytes et en oligodendrocytes. Dans le corps calleux - principalement constitué de substance blanche - les cellules recrutées ont adopté un phénotype essentiellement glial (astrocytes et oligodendrocytes).
Dans un contexte de démyélinisation associée à de l’inflammation, les progéniteurs neuraux de la ZSV peuvent donc être activés et exprimer un potentiel de migration. De plus, bien que destinées à la neurogenèse, les cellules de la ZSV sont capables de se différencier en oligodendrocytes.
Cependant, il reste nécessaire d’améliorer le potentiel migratoire de ces cellules pour répondre efficacement aux lésions éparses présentes dans des maladies telles que la SEP. De même, bien que les cellules adoptent le destin de cellules oligodendrocytaires, la démonstration de leur capacité de remyéliniser les lésions n’est pas encore établie. Une stratégie possible pourrait être d’utiliser des facteurs de croissance tels que le FGF-2 (fibroblast growth factor) qui semble augmenter les capacités de prolifération, de migration et de différenciation en oligodendrocytes des progéniteurs neuraux [ 11– 13]. Dans l’optique d’une remyélinisation efficace des lésions dans la SEP, il serait également intéressant de pouvoir co-stimuler les deux populations potentiellement effectrices: les cellules souches de la ZSV et de la RMS ainsi que les précurseurs d’oligodendrocytes résidant dans la substance blanche.