L’épilepsie est la pathologie neurologique la plus fréquente après la migraine. Elle se caractérise par la décharge paroxystique et hypersynchrone d’un groupe de neurones. Une des questions fondamentales de l’épileptologie réside dans la compréhension du mécanisme de synchronisation des cellules lors des crises focales. Un article du groupe de Maiden Nedergard [
4] place aujourd’hui l’astrocyte au cœur du mécanisme de synchronisation. Depuis les années 60, il est connu grâce aux enregistrements EEG que la crise d’épilepsie corticale focale se caractérise par l’apparition d’une onde de dépolarisation lente de 50 à 200 millisecondes, observée dans tous les neurones au même moment et baptisée PDS (paroxysmal depolarization shift). L’analyse fine du PDS a montré qu’il était lié à un potentiel synaptique dépendant de l’activation des récepteurs AMPA, les principaux récepteurs-canaux sensibles au glutamate, et que les récepteurs NMDA, également canaux et sensibles au glutamate, jouaient un certain rôle dans la phase tardive du PDS [
5]. La principale différence existant entre le PDS et les crises généralisées réside dans l’existence d’une phase inhibitrice finale lors du PDS.
Où sont nos astrocytes dans cette affaire ? Jusqu’à présent, de pauvres victimes collatérales de la pathologie neuronale. Il est effectivement bien connu que la survenue de crises comitiales provoque une modification morphologique des astrocytes avec hypertrophie du corps cellulaire et augmentation apparente de leur nombre, la gliose réactive chronique. Des enregistrements électriques lors des crises montraient également une onde de dépolarisation lente correspondant bien à la capture passive de potassium, massivement libérée à la suite de la décharge neuronale, par des cellules largement connectées grâce à des jonctions de type gap [
6]. Il semble toutefois possible d’observer une gliose précédant la survenue des crises dans certains modèles. La réaction astrocytaire ne serait donc pas obligatoirement secondaire à la crise.
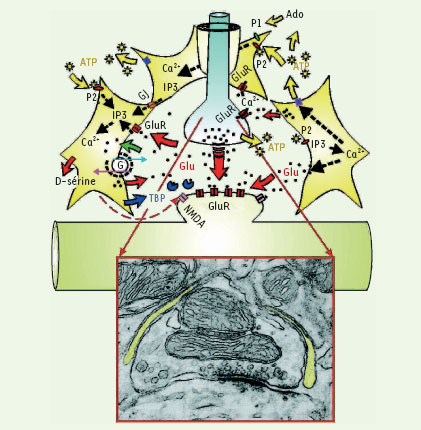
Le travail présenté aujourd’hui bénéficie des dernières avancées de la technologie d’imagerie cellulaire du calcium. Les auteurs ont chargé les cellules de l’hippocampe (gyrus et CA1) avec du calcium « cagé ». L’exposition à une source laser permet la libération et la brusque élévation intracellulaire du calcium. La technique utilisée, couplée à la technologie de microscopie en double photon, permet de cibler une cellule particulière et d’enregistrer les conséquences dans les cellules voisines. Lorsque le calcium est libéré au sein d’un astrocyte, on observe dans les neurones avoisinants l’apparition d’une dépolarisation typique d’un PDS. Si le calcium est libéré dans le cytoplasme d’un neurone, rien ne se passe. De façon intéressante, les auteurs ont testé 5 modèles différents de genèse des crises. Dans chaque cas, l’interférence avec la transmission neuronale n’affecte pas le PDS tandis que le blocage des vagues calciques se transmettant d’astrocytes en astrocytes ou l’inhibition de l’augmentation intracellulaire du calcium astrocytaire inhibe totalement l’apparition du PDS.
Ce travail place donc l’astrocyte au cœur du mécanisme de synchronisation de la crise. Comment s’intègrent ces données dans la véritable clinique d’une crise chez l’homme ? Au moins dans le phénomène de réentrée qui met en résonance la décharge neuronale et la réponse gliale lors de la crise. Quel est l’œuf et quelle est la poule ? La réponse reste ouverte, mais la modulation des transporteurs astrocytaires du glutamate devient une nouvelle cible thérapeutique pour le contrôle de crises particulièrement invalidantes.