I. Chutes chez les personnes âgées
2015
| ANALYSE |
6-
Repérage et prise en charge des personnes âgées à risque de chute
Les conséquences de la chute en termes de morbi-mortalité, la fréquence de cet évènement avec l’avancée en âge et son impact sur la qualité de vie ainsi que sur les dépenses de santé, justifient un repérage systématique du risque de chute dans la population âgée. Il est donc important d’avoir à disposition des outils de repérage des personnes âgées à haut risque de chute qui soient sensibles, spécifiques et reproductibles. Les personnes âgées consultant majoritairement auprès de médecins généralistes, les outils doivent être adaptés à une pratique clinique quotidienne : tests simples et rapides de réalisation, ne nécessitant pas de matériel particulier.
Concernant les personnes ayant déjà chuté, les mêmes outils peuvent aider à identifier les personnes les plus à risque de tomber à nouveau.
Les tests à utiliser peuvent dépendre des lieux de consultations (domicile, hôpital, institution) et des objectifs de l’évaluateur.
Quatre approches sont possibles pour apprécier le risque de chute :
• interrogatoire du patient sur ses antécédents de chutes ;
• tests physiques : mono-tâche (une seule épreuve d’équilibre ou de marche) et multitâche ;
• épreuves de double-tâche physique et cognitive ;
• approche multidimensionnelle avec des outils composites et un repérage des principaux facteurs de risque de chute.
La qualité d’un outil de repérage peut être décrite par sa sensibilité, sa spécificité1
et sa reproductibilité intra-individuelle (test-retest) et inter- et intra-observateur (Riddle et Stratford, 1999 ).
).
 ).
).Pour évaluer un outil de repérage et de mesure du risque de chute, les études prospectives longitudinales sont le « Gold Standard ». Elles permettent l’évaluation des personnes à un temps T0 puis leur suivi avec le recueil des chutes incidentes. Elles ont comme désavantages d’être longues à réaliser et coûteuses. Ceci explique que les données disponibles proviennent le plus souvent d’études cas-témoins comparant les chuteurs aux non-chuteurs. Ces études comportent de nombreux biais en plus du manque de fiabilité du recueil rétrospectif des chutes.
Repérage des personnes âgées à risque de chute
Interrogatoire du patient
Une personne qui est déjà tombée présente un risque significativement plus élevé de nouvelle chute qu’une personne ne rapportant pas d’histoire de chute (Nevitt et coll., 1989 ; Luukinen et coll., 1996
; Luukinen et coll., 1996 ; Friedman et coll., 2002
; Friedman et coll., 2002 ). Un antécédent de chute est un excellent indicateur prédictif de nouvelles chutes avec un risque relatif estimé de 1,5 à 4 selon les études prospectives de cohorte analysées par le NICE (National Institute of Clinical Excellence, 2004
). Un antécédent de chute est un excellent indicateur prédictif de nouvelles chutes avec un risque relatif estimé de 1,5 à 4 selon les études prospectives de cohorte analysées par le NICE (National Institute of Clinical Excellence, 2004 ) et ceci est confirmé dans les méta-analyses plus récentes de Deandra et coll. (2010
) et ceci est confirmé dans les méta-analyses plus récentes de Deandra et coll. (2010 et 2013
et 2013 ), que ce soit pour les personnes vivant à domicile ou en institution. Cependant, les personnes âgées n’évoquant pas volontiers, auprès de leur entourage ou de leur médecin traitant, les chutes dont elles ont été victimes (O’Loughlin et coll., 1993
), que ce soit pour les personnes vivant à domicile ou en institution. Cependant, les personnes âgées n’évoquant pas volontiers, auprès de leur entourage ou de leur médecin traitant, les chutes dont elles ont été victimes (O’Loughlin et coll., 1993 ), il faut leur poser la question.
), il faut leur poser la question.
 ; Luukinen et coll., 1996
; Luukinen et coll., 1996 ; Friedman et coll., 2002
; Friedman et coll., 2002 ). Un antécédent de chute est un excellent indicateur prédictif de nouvelles chutes avec un risque relatif estimé de 1,5 à 4 selon les études prospectives de cohorte analysées par le NICE (National Institute of Clinical Excellence, 2004
). Un antécédent de chute est un excellent indicateur prédictif de nouvelles chutes avec un risque relatif estimé de 1,5 à 4 selon les études prospectives de cohorte analysées par le NICE (National Institute of Clinical Excellence, 2004 ) et ceci est confirmé dans les méta-analyses plus récentes de Deandra et coll. (2010
) et ceci est confirmé dans les méta-analyses plus récentes de Deandra et coll. (2010 et 2013
et 2013 ), que ce soit pour les personnes vivant à domicile ou en institution. Cependant, les personnes âgées n’évoquant pas volontiers, auprès de leur entourage ou de leur médecin traitant, les chutes dont elles ont été victimes (O’Loughlin et coll., 1993
), que ce soit pour les personnes vivant à domicile ou en institution. Cependant, les personnes âgées n’évoquant pas volontiers, auprès de leur entourage ou de leur médecin traitant, les chutes dont elles ont été victimes (O’Loughlin et coll., 1993 ), il faut leur poser la question.
), il faut leur poser la question.La première approche repose donc sur l’interrogatoire du patient et en pratique sur la question simple « Êtes-vous déjà tombé(e) ? » qui est habituellement complétée par « Êtes-vous déjà tombé(e) dans l’année ou dans les 6 mois précédents ? ». Il est essentiel de poser systématiquement cette question en consultation, comme le recommande la Haute autorité de santé (SFDRMG et HAS, 2005 ).
).
 ).
).Cette approche a deux principales limites : d’une part l’incapacité dans laquelle peut être la personne de se souvenir de ses chutes et d’autre part le non repérage des sujets qui ne sont pas encore tombés mais qui auraient néanmoins un risque élevé de chute.
Outils de repérage mono-tâche et multitâche
Outils de repérage mono-tâche
Parmi les tests physiques mono-tâche les mieux validés et les plus simples d’utilisation en pratique clinique, on trouve le test de la station unipodale. Ce test consiste à demander au patient de se tenir debout sur une jambe. Ne pas être capable de se tenir 5 secondes sur une jambe est considéré comme anormal. Chez des sujets de plus de 60 ans suivis sur 3 ans, la station unipodale inférieure à 5 secondes s’est révélée un facteur indépendant de risque de chute grave (Vellas et coll., 1997 et 1998
et 1998 ), sa sensibilité étant de 37 % et sa spécificité de 76 %. Cependant, la capacité du test à repérer les sujets à risque de chute est diversement appréciée selon les études (Briggs et coll., 1989
), sa sensibilité étant de 37 % et sa spécificité de 76 %. Cependant, la capacité du test à repérer les sujets à risque de chute est diversement appréciée selon les études (Briggs et coll., 1989 ; Heitmann et coll., 1989
; Heitmann et coll., 1989 ; MacRae et coll., 1992
; MacRae et coll., 1992 ; Stalenhoef et coll., 2002
; Stalenhoef et coll., 2002 ; Lin et coll., 2004
; Lin et coll., 2004 ). Ces discordances s’expliquent probablement en partie par le manque de standardisation de l’épreuve. Certains travaux ont suggéré que la station unipodale pouvait être aussi prédictive de fragilité et de perte d’indépendance (Drusini et coll., 2002
). Ces discordances s’expliquent probablement en partie par le manque de standardisation de l’épreuve. Certains travaux ont suggéré que la station unipodale pouvait être aussi prédictive de fragilité et de perte d’indépendance (Drusini et coll., 2002 ; Michikawa et coll., 2009
; Michikawa et coll., 2009 ).
).
 et 1998
et 1998 ), sa sensibilité étant de 37 % et sa spécificité de 76 %. Cependant, la capacité du test à repérer les sujets à risque de chute est diversement appréciée selon les études (Briggs et coll., 1989
), sa sensibilité étant de 37 % et sa spécificité de 76 %. Cependant, la capacité du test à repérer les sujets à risque de chute est diversement appréciée selon les études (Briggs et coll., 1989 ; Heitmann et coll., 1989
; Heitmann et coll., 1989 ; MacRae et coll., 1992
; MacRae et coll., 1992 ; Stalenhoef et coll., 2002
; Stalenhoef et coll., 2002 ; Lin et coll., 2004
; Lin et coll., 2004 ). Ces discordances s’expliquent probablement en partie par le manque de standardisation de l’épreuve. Certains travaux ont suggéré que la station unipodale pouvait être aussi prédictive de fragilité et de perte d’indépendance (Drusini et coll., 2002
). Ces discordances s’expliquent probablement en partie par le manque de standardisation de l’épreuve. Certains travaux ont suggéré que la station unipodale pouvait être aussi prédictive de fragilité et de perte d’indépendance (Drusini et coll., 2002 ; Michikawa et coll., 2009
; Michikawa et coll., 2009 ).
).Le Functional Reach Test évalue l’équilibre lors d’une tâche de pointage (Duncan et coll., 1990 ). Le sujet, debout le long d’un mur, bras étendus vers l’avant avance le tronc le plus loin possible sans perdre l’équilibre. L’observateur note la distance parcourue par l’extrémité du 3e doigt le long d’une baguette horizontale graduée placée à hauteur de l’acromion. Le score est la moyenne des valeurs sur 3 essais. Ce test, simple à réaliser, a une bonne reproductibilité intra-individuelle et inter-observateurs. Cependant, les études sont discordantes sur sa capacité à mesurer le risque de chute (Murphy et coll., 2003
). Le sujet, debout le long d’un mur, bras étendus vers l’avant avance le tronc le plus loin possible sans perdre l’équilibre. L’observateur note la distance parcourue par l’extrémité du 3e doigt le long d’une baguette horizontale graduée placée à hauteur de l’acromion. Le score est la moyenne des valeurs sur 3 essais. Ce test, simple à réaliser, a une bonne reproductibilité intra-individuelle et inter-observateurs. Cependant, les études sont discordantes sur sa capacité à mesurer le risque de chute (Murphy et coll., 2003 ; Lin et coll., 2004
; Lin et coll., 2004 ). Une variante multidirectionnelle (mesure des distances de déplacement possible vers l’avant, l’arrière et sur les côtés) a été proposée par Newton (2001
). Une variante multidirectionnelle (mesure des distances de déplacement possible vers l’avant, l’arrière et sur les côtés) a été proposée par Newton (2001 ). Dans son étude, une comparaison aux tests Functional Reach, Berg Balance Scale et Timed Up and Go (TUG) a montré une corrélation avec l’échelle de Berg et le Timed Up and Go (test multitâche).
). Dans son étude, une comparaison aux tests Functional Reach, Berg Balance Scale et Timed Up and Go (TUG) a montré une corrélation avec l’échelle de Berg et le Timed Up and Go (test multitâche).
 ). Le sujet, debout le long d’un mur, bras étendus vers l’avant avance le tronc le plus loin possible sans perdre l’équilibre. L’observateur note la distance parcourue par l’extrémité du 3e doigt le long d’une baguette horizontale graduée placée à hauteur de l’acromion. Le score est la moyenne des valeurs sur 3 essais. Ce test, simple à réaliser, a une bonne reproductibilité intra-individuelle et inter-observateurs. Cependant, les études sont discordantes sur sa capacité à mesurer le risque de chute (Murphy et coll., 2003
). Le sujet, debout le long d’un mur, bras étendus vers l’avant avance le tronc le plus loin possible sans perdre l’équilibre. L’observateur note la distance parcourue par l’extrémité du 3e doigt le long d’une baguette horizontale graduée placée à hauteur de l’acromion. Le score est la moyenne des valeurs sur 3 essais. Ce test, simple à réaliser, a une bonne reproductibilité intra-individuelle et inter-observateurs. Cependant, les études sont discordantes sur sa capacité à mesurer le risque de chute (Murphy et coll., 2003 ; Lin et coll., 2004
; Lin et coll., 2004 ). Une variante multidirectionnelle (mesure des distances de déplacement possible vers l’avant, l’arrière et sur les côtés) a été proposée par Newton (2001
). Une variante multidirectionnelle (mesure des distances de déplacement possible vers l’avant, l’arrière et sur les côtés) a été proposée par Newton (2001 ). Dans son étude, une comparaison aux tests Functional Reach, Berg Balance Scale et Timed Up and Go (TUG) a montré une corrélation avec l’échelle de Berg et le Timed Up and Go (test multitâche).
). Dans son étude, une comparaison aux tests Functional Reach, Berg Balance Scale et Timed Up and Go (TUG) a montré une corrélation avec l’échelle de Berg et le Timed Up and Go (test multitâche).Le test du « tour à 180 », proposé par Simpson et coll. (2002 ), consiste à compter le nombre de pas faits par le patient pour effectuer une rotation de 180°. Le seuil considéré pour définir la norme est de 4 pas. Dans une étude prospective chez des femmes âgées ayant une fracture vertébrale et suivies pendant 12 mois, le test ressort en analyse univariée comme prédictif de nouvelle chute avec un OR à 1,22 (IC 95 % [1,00-1,49]) (Morris et coll., 2007
), consiste à compter le nombre de pas faits par le patient pour effectuer une rotation de 180°. Le seuil considéré pour définir la norme est de 4 pas. Dans une étude prospective chez des femmes âgées ayant une fracture vertébrale et suivies pendant 12 mois, le test ressort en analyse univariée comme prédictif de nouvelle chute avec un OR à 1,22 (IC 95 % [1,00-1,49]) (Morris et coll., 2007 ).
).
 ), consiste à compter le nombre de pas faits par le patient pour effectuer une rotation de 180°. Le seuil considéré pour définir la norme est de 4 pas. Dans une étude prospective chez des femmes âgées ayant une fracture vertébrale et suivies pendant 12 mois, le test ressort en analyse univariée comme prédictif de nouvelle chute avec un OR à 1,22 (IC 95 % [1,00-1,49]) (Morris et coll., 2007
), consiste à compter le nombre de pas faits par le patient pour effectuer une rotation de 180°. Le seuil considéré pour définir la norme est de 4 pas. Dans une étude prospective chez des femmes âgées ayant une fracture vertébrale et suivies pendant 12 mois, le test ressort en analyse univariée comme prédictif de nouvelle chute avec un OR à 1,22 (IC 95 % [1,00-1,49]) (Morris et coll., 2007 ).
).Le test du « lever de chaise » mesure la force musculaire, la diminution de la force musculaire étant associée au risque de chute. Le temps nécessaire au patient pour se lever cinq fois de suite sans s’appuyer à partir d’une chaise sans accoudoirs est enregistré par un chronomètre. Le seuil habituellement considéré comme normal se situe entre 11 et 15 secondes. Le test a une bonne reproductibilité intra-individuelle (Murphy coll., 2003 ). Dans deux études prospectives, le test est prédictif de nouvelles chutes avec une sensibilité et une spécificité de l’ordre de 60 % (Buatois et coll., 2008
). Dans deux études prospectives, le test est prédictif de nouvelles chutes avec une sensibilité et une spécificité de l’ordre de 60 % (Buatois et coll., 2008 ; Tiedemann et coll., 2008
; Tiedemann et coll., 2008 ). Ce test ne peut être réalisé chez des sujets âgés très limités sur le plan fonctionnel.
). Ce test ne peut être réalisé chez des sujets âgés très limités sur le plan fonctionnel.
 ). Dans deux études prospectives, le test est prédictif de nouvelles chutes avec une sensibilité et une spécificité de l’ordre de 60 % (Buatois et coll., 2008
). Dans deux études prospectives, le test est prédictif de nouvelles chutes avec une sensibilité et une spécificité de l’ordre de 60 % (Buatois et coll., 2008 ; Tiedemann et coll., 2008
; Tiedemann et coll., 2008 ). Ce test ne peut être réalisé chez des sujets âgés très limités sur le plan fonctionnel.
). Ce test ne peut être réalisé chez des sujets âgés très limités sur le plan fonctionnel.La « vitesse de marche » qui peut être définie comme la vitesse de marche « confortable » sur quelques mètres est facilement mesurable. Les reproductibilités intra-individuelle et inter-observateurs sont excellentes. Les données concernant le lien potentiel entre vitesse de marche et risque de chute sont peu nombreuses. Néanmoins, une revue de la littérature a conclu que la vitesse de marche est prédictive de perte d’indépendance, de déclin cognitif, d’entrée en institution, de mortalité et de chute (avec un seuil=0,8 m/s) (Abellan van Kan et coll., 2009 ).
).
 ).
).Outils de repérage multitâche
Parmi les tests multitâches physiques, le test Timed Up and Go (TUG) mesure le temps nécessaire pour se lever d’une chaise avec dossier, faire trois mètres, faire demi-tour, revenir vers la chaise et se rasseoir (Podsiadlo et coll., 1991 ). Plusieurs études ont montré que les sujets âgés ayant des antécédents de chute mettent en moyenne plus de temps que les autres pour réaliser cette épreuve (Wall et coll., 2000
). Plusieurs études ont montré que les sujets âgés ayant des antécédents de chute mettent en moyenne plus de temps que les autres pour réaliser cette épreuve (Wall et coll., 2000 ; Shumway-Cook et coll., 2000
; Shumway-Cook et coll., 2000 ; Dite et Temple, 2002
; Dite et Temple, 2002 ; Beauchamp et coll., 2009
; Beauchamp et coll., 2009 ). Le test évalué dans un groupe de sujets âgés de 72 ans en moyenne a une excellente reproductibilité intra- et inter-observateurs (0,92 à 0,99) mais une reproductibilité intra-individuelle pour le patient (test-retest) relativement faible (0,56) (Murphy et coll., 2003
). Le test évalué dans un groupe de sujets âgés de 72 ans en moyenne a une excellente reproductibilité intra- et inter-observateurs (0,92 à 0,99) mais une reproductibilité intra-individuelle pour le patient (test-retest) relativement faible (0,56) (Murphy et coll., 2003 ). Par ailleurs, le seuil à considérer ne fait pas l’objet d’un consensus : des valeurs seuils de 12 à 20 secondes ont été proposées. Selon Shumway-Cook et coll. (2000
). Par ailleurs, le seuil à considérer ne fait pas l’objet d’un consensus : des valeurs seuils de 12 à 20 secondes ont été proposées. Selon Shumway-Cook et coll. (2000 ) et Bischoff et Stahelin (2003
) et Bischoff et Stahelin (2003 ), les aînés vivant à domicile et n’ayant pas de troubles de l’équilibre ou de la marche réalisent le TUG en moins de 14 secondes. Un temps égal ou supérieur à 14 secondes témoigne d’une fragilité posturale et d’un risque de chute élevé (sensibilité de 80 %) (Shumway-Cook et coll., 2000
), les aînés vivant à domicile et n’ayant pas de troubles de l’équilibre ou de la marche réalisent le TUG en moins de 14 secondes. Un temps égal ou supérieur à 14 secondes témoigne d’une fragilité posturale et d’un risque de chute élevé (sensibilité de 80 %) (Shumway-Cook et coll., 2000 ; Bischoff et Stahelin, 2003
; Bischoff et Stahelin, 2003 ). Selon Okumiya et coll. (1998
). Selon Okumiya et coll. (1998 et 1999
et 1999 ), un temps au-delà de 16 secondes est un bon prédicteur de chutes, et à plus de 17 secondes, prédictif de limitations dans les activités de la vie quotidienne. Dans une étude de cohorte prospective chez 104 femmes âgées de 63 à 91 ans et ayant un antécédent de fracture de hanche, l’analyse multivariée montrait que seulement deux variables, avoir déjà chuté (OR=5,60 ; IC 95 % [1,40-22,45]) et le 5 m-TUG test (TUG réalisé sur 5 m) (OR=1,04 ; IC 95 % [1,00-1,08]), étaient associées de façon significative et indépendante à une nouvelle chute. Associer ces deux variables permettait de prédire les chutes (OR=16,79 ; spécificité=100 % ; sensibilité=13 %) (Morris et coll., 2007
), un temps au-delà de 16 secondes est un bon prédicteur de chutes, et à plus de 17 secondes, prédictif de limitations dans les activités de la vie quotidienne. Dans une étude de cohorte prospective chez 104 femmes âgées de 63 à 91 ans et ayant un antécédent de fracture de hanche, l’analyse multivariée montrait que seulement deux variables, avoir déjà chuté (OR=5,60 ; IC 95 % [1,40-22,45]) et le 5 m-TUG test (TUG réalisé sur 5 m) (OR=1,04 ; IC 95 % [1,00-1,08]), étaient associées de façon significative et indépendante à une nouvelle chute. Associer ces deux variables permettait de prédire les chutes (OR=16,79 ; spécificité=100 % ; sensibilité=13 %) (Morris et coll., 2007 ) (tableau 6.I
) (tableau 6.I ).
).
 ). Plusieurs études ont montré que les sujets âgés ayant des antécédents de chute mettent en moyenne plus de temps que les autres pour réaliser cette épreuve (Wall et coll., 2000
). Plusieurs études ont montré que les sujets âgés ayant des antécédents de chute mettent en moyenne plus de temps que les autres pour réaliser cette épreuve (Wall et coll., 2000 ; Shumway-Cook et coll., 2000
; Shumway-Cook et coll., 2000 ; Dite et Temple, 2002
; Dite et Temple, 2002 ; Beauchamp et coll., 2009
; Beauchamp et coll., 2009 ). Le test évalué dans un groupe de sujets âgés de 72 ans en moyenne a une excellente reproductibilité intra- et inter-observateurs (0,92 à 0,99) mais une reproductibilité intra-individuelle pour le patient (test-retest) relativement faible (0,56) (Murphy et coll., 2003
). Le test évalué dans un groupe de sujets âgés de 72 ans en moyenne a une excellente reproductibilité intra- et inter-observateurs (0,92 à 0,99) mais une reproductibilité intra-individuelle pour le patient (test-retest) relativement faible (0,56) (Murphy et coll., 2003 ). Par ailleurs, le seuil à considérer ne fait pas l’objet d’un consensus : des valeurs seuils de 12 à 20 secondes ont été proposées. Selon Shumway-Cook et coll. (2000
). Par ailleurs, le seuil à considérer ne fait pas l’objet d’un consensus : des valeurs seuils de 12 à 20 secondes ont été proposées. Selon Shumway-Cook et coll. (2000 ) et Bischoff et Stahelin (2003
) et Bischoff et Stahelin (2003 ), les aînés vivant à domicile et n’ayant pas de troubles de l’équilibre ou de la marche réalisent le TUG en moins de 14 secondes. Un temps égal ou supérieur à 14 secondes témoigne d’une fragilité posturale et d’un risque de chute élevé (sensibilité de 80 %) (Shumway-Cook et coll., 2000
), les aînés vivant à domicile et n’ayant pas de troubles de l’équilibre ou de la marche réalisent le TUG en moins de 14 secondes. Un temps égal ou supérieur à 14 secondes témoigne d’une fragilité posturale et d’un risque de chute élevé (sensibilité de 80 %) (Shumway-Cook et coll., 2000 ; Bischoff et Stahelin, 2003
; Bischoff et Stahelin, 2003 ). Selon Okumiya et coll. (1998
). Selon Okumiya et coll. (1998 et 1999
et 1999 ), un temps au-delà de 16 secondes est un bon prédicteur de chutes, et à plus de 17 secondes, prédictif de limitations dans les activités de la vie quotidienne. Dans une étude de cohorte prospective chez 104 femmes âgées de 63 à 91 ans et ayant un antécédent de fracture de hanche, l’analyse multivariée montrait que seulement deux variables, avoir déjà chuté (OR=5,60 ; IC 95 % [1,40-22,45]) et le 5 m-TUG test (TUG réalisé sur 5 m) (OR=1,04 ; IC 95 % [1,00-1,08]), étaient associées de façon significative et indépendante à une nouvelle chute. Associer ces deux variables permettait de prédire les chutes (OR=16,79 ; spécificité=100 % ; sensibilité=13 %) (Morris et coll., 2007
), un temps au-delà de 16 secondes est un bon prédicteur de chutes, et à plus de 17 secondes, prédictif de limitations dans les activités de la vie quotidienne. Dans une étude de cohorte prospective chez 104 femmes âgées de 63 à 91 ans et ayant un antécédent de fracture de hanche, l’analyse multivariée montrait que seulement deux variables, avoir déjà chuté (OR=5,60 ; IC 95 % [1,40-22,45]) et le 5 m-TUG test (TUG réalisé sur 5 m) (OR=1,04 ; IC 95 % [1,00-1,08]), étaient associées de façon significative et indépendante à une nouvelle chute. Associer ces deux variables permettait de prédire les chutes (OR=16,79 ; spécificité=100 % ; sensibilité=13 %) (Morris et coll., 2007 ) (tableau 6.I
) (tableau 6.I ).
).Le test Poma (Performance-Oriented Mobility Assessment) évalue les troubles de l’équilibre et de la marche au cours de diverses situations de la vie quotidienne. Il se compose de deux parties : une étude de l’équilibre statique reposant sur 13 situations posturales (chaque item étant coté de 1=normal à 3=anormal) et une étude de la marche (9 items cotés « normal » ou « anormal »). Selon trois études prospectives distinctes menées chez des personnes vivant à domicile et utilisant des valeurs seuils sensiblement différentes, la sensibilité du test Poma pour prédire le risque de nouvelle chute se situait entre 55 et 70 %, et sa spécificité entre 52 et 97 % (Raîche et coll., 2000 ; Murphy et coll., 2003
; Murphy et coll., 2003 ; Faber et coll., 2006
; Faber et coll., 2006 ).
).
 ; Murphy et coll., 2003
; Murphy et coll., 2003 ; Faber et coll., 2006
; Faber et coll., 2006 ).
).L’échelle d’équilibre de Berg repose sur l’observation de l’individu lors de 14 mouvements habituels de la vie quotidienne (Berg et coll., 1992 ). Les reproductibilités intra-individuelle (0,98), intra- et inter-observateurs (0,98) sont excellentes. L’évaluation est faite pour chaque item de 0 (incapable) à 4 (en sécurité) avec un score maximum de 56. Les sujets ayant un score supérieur ou égal à 45 sont considérés comme ayant une bonne autonomie motrice (Steffen et coll., 2002
). Les reproductibilités intra-individuelle (0,98), intra- et inter-observateurs (0,98) sont excellentes. L’évaluation est faite pour chaque item de 0 (incapable) à 4 (en sécurité) avec un score maximum de 56. Les sujets ayant un score supérieur ou égal à 45 sont considérés comme ayant une bonne autonomie motrice (Steffen et coll., 2002 ). Ce test est performant pour prédire le risque de chute des personnes en milieu institutionnel mais l’est moins pour la population vivant à domicile (Brauer et coll., 2000
). Ce test est performant pour prédire le risque de chute des personnes en milieu institutionnel mais l’est moins pour la population vivant à domicile (Brauer et coll., 2000 ; Boulgarides et coll., 2003
; Boulgarides et coll., 2003 ). Par ailleurs, le test a un effet plancher important puisqu’un seul item concerne l’équilibre assis et un effet plafond également rapidement atteint. Cependant, dans une étude concernant des sujets âgés vivant à domicile, un score ≤ 49 associé à une sensation subjective de manque d’équilibre était le meilleur outil prédictif d’une nouvelle chute (sensibilité=91 ; spécificité=82) (Shumway-Cook et coll., 1997
). Par ailleurs, le test a un effet plancher important puisqu’un seul item concerne l’équilibre assis et un effet plafond également rapidement atteint. Cependant, dans une étude concernant des sujets âgés vivant à domicile, un score ≤ 49 associé à une sensation subjective de manque d’équilibre était le meilleur outil prédictif d’une nouvelle chute (sensibilité=91 ; spécificité=82) (Shumway-Cook et coll., 1997 ).
).
 ). Les reproductibilités intra-individuelle (0,98), intra- et inter-observateurs (0,98) sont excellentes. L’évaluation est faite pour chaque item de 0 (incapable) à 4 (en sécurité) avec un score maximum de 56. Les sujets ayant un score supérieur ou égal à 45 sont considérés comme ayant une bonne autonomie motrice (Steffen et coll., 2002
). Les reproductibilités intra-individuelle (0,98), intra- et inter-observateurs (0,98) sont excellentes. L’évaluation est faite pour chaque item de 0 (incapable) à 4 (en sécurité) avec un score maximum de 56. Les sujets ayant un score supérieur ou égal à 45 sont considérés comme ayant une bonne autonomie motrice (Steffen et coll., 2002 ). Ce test est performant pour prédire le risque de chute des personnes en milieu institutionnel mais l’est moins pour la population vivant à domicile (Brauer et coll., 2000
). Ce test est performant pour prédire le risque de chute des personnes en milieu institutionnel mais l’est moins pour la population vivant à domicile (Brauer et coll., 2000 ; Boulgarides et coll., 2003
; Boulgarides et coll., 2003 ). Par ailleurs, le test a un effet plancher important puisqu’un seul item concerne l’équilibre assis et un effet plafond également rapidement atteint. Cependant, dans une étude concernant des sujets âgés vivant à domicile, un score ≤ 49 associé à une sensation subjective de manque d’équilibre était le meilleur outil prédictif d’une nouvelle chute (sensibilité=91 ; spécificité=82) (Shumway-Cook et coll., 1997
). Par ailleurs, le test a un effet plancher important puisqu’un seul item concerne l’équilibre assis et un effet plafond également rapidement atteint. Cependant, dans une étude concernant des sujets âgés vivant à domicile, un score ≤ 49 associé à une sensation subjective de manque d’équilibre était le meilleur outil prédictif d’une nouvelle chute (sensibilité=91 ; spécificité=82) (Shumway-Cook et coll., 1997 ).
).Tableau 6.I Comparaison de différents tests d’équilibre et prédiction de chutes
|
Référence
|
Type d’étude
|
Population
|
Seuil (seconde)
|
Sensibilité (%)
|
Spécificité (%)
|
|---|---|---|---|---|---|
|
Rétrospective
Test Timed Up and Go (TUG) en condition de simple ou double-tâche
|
Domicile
|
≥ 13,5
|
80
|
87
|
|
|
Rétrospective
Four Square Step Test (FSST) : test de marche avec changement de direction
|
Domicile
|
≥ 13
|
89
|
67
|
|
|
Prospective
5 m-TUG test + antécédents de chutes
|
Domicile
|
20 (temps imposé)
|
51
|
64
|
|
|
30 (temps imposé)
|
33
|
85
|
Parmi tous ces outils, il s’agit de choisir le plus performant en prenant en compte aussi l’utilité clinique, la faisabilité pour le médecin mais aussi l’acceptabilité par les personnes âgées (Wenger et coll., 2003 ).
).
 ).
).En pratique courante, le repérage des sujets âgés peut reposer sur la recherche d’antécédents de chutes et sur un test fonctionnel simple comme le test Timed Up and Go. Quoique facile à réaliser au quotidien, ce repérage de risque de chute est loin d’être réalisé comme il le devrait.
Approche multidimensionnelle et évaluation des facteurs de risque
Une autre approche pour évaluer le risque de chute consiste à rechercher les principaux facteurs de risque de chute. Il est démontré depuis les travaux de Tinetti et coll. que le risque de chute est d’autant plus élevé que le nombre de facteurs de risque de chute augmente (Tinetti et coll., 1988 ). Cette approche présente l’avantage de mettre en évidence des facteurs de risque potentiellement modifiables parallèlement à la mesure du risque de chute. Son principal inconvénient est qu’elle demande du temps, d’autant plus que le nombre de facteurs de risque est grand. Cette approche peut faire appel à des questionnaires ou des épreuves de double-tâches physiques et cognitives.
). Cette approche présente l’avantage de mettre en évidence des facteurs de risque potentiellement modifiables parallèlement à la mesure du risque de chute. Son principal inconvénient est qu’elle demande du temps, d’autant plus que le nombre de facteurs de risque est grand. Cette approche peut faire appel à des questionnaires ou des épreuves de double-tâches physiques et cognitives.
 ). Cette approche présente l’avantage de mettre en évidence des facteurs de risque potentiellement modifiables parallèlement à la mesure du risque de chute. Son principal inconvénient est qu’elle demande du temps, d’autant plus que le nombre de facteurs de risque est grand. Cette approche peut faire appel à des questionnaires ou des épreuves de double-tâches physiques et cognitives.
). Cette approche présente l’avantage de mettre en évidence des facteurs de risque potentiellement modifiables parallèlement à la mesure du risque de chute. Son principal inconvénient est qu’elle demande du temps, d’autant plus que le nombre de facteurs de risque est grand. Cette approche peut faire appel à des questionnaires ou des épreuves de double-tâches physiques et cognitives.En 2001, un questionnaire structuré d’évaluation globale multidimensionnelle du risque de chute, le Falls Risk for Older People in the Community Scale (FROP-Com) a été développé (Russell et coll., 2008 ). Le FROP-Com couvre 13 facteurs de risque via 26 questions (chacune ayant une cotation de 0 à 1 ou 0 à 3, appelée score). La note globale résultant de la somme des scores évalue le risque de chute. Une note élevée indique un risque de chute élevé, la note maximale étant de 60. Les reproductibilités intra-observateur (0,93) et inter-observateurs (0,92) sont excellentes. Cette échelle a été validée dans une étude longitudinale menée chez 344 sujets accueillis aux urgences après une chute (Russell et coll., 2009
). Le FROP-Com couvre 13 facteurs de risque via 26 questions (chacune ayant une cotation de 0 à 1 ou 0 à 3, appelée score). La note globale résultant de la somme des scores évalue le risque de chute. Une note élevée indique un risque de chute élevé, la note maximale étant de 60. Les reproductibilités intra-observateur (0,93) et inter-observateurs (0,92) sont excellentes. Cette échelle a été validée dans une étude longitudinale menée chez 344 sujets accueillis aux urgences après une chute (Russell et coll., 2009 ), avec une sensibilité et une spécificité de l’échelle de l’ordre de 67 % pour prédire le risque de chute dans l’année.
), avec une sensibilité et une spécificité de l’échelle de l’ordre de 67 % pour prédire le risque de chute dans l’année.
 ). Le FROP-Com couvre 13 facteurs de risque via 26 questions (chacune ayant une cotation de 0 à 1 ou 0 à 3, appelée score). La note globale résultant de la somme des scores évalue le risque de chute. Une note élevée indique un risque de chute élevé, la note maximale étant de 60. Les reproductibilités intra-observateur (0,93) et inter-observateurs (0,92) sont excellentes. Cette échelle a été validée dans une étude longitudinale menée chez 344 sujets accueillis aux urgences après une chute (Russell et coll., 2009
). Le FROP-Com couvre 13 facteurs de risque via 26 questions (chacune ayant une cotation de 0 à 1 ou 0 à 3, appelée score). La note globale résultant de la somme des scores évalue le risque de chute. Une note élevée indique un risque de chute élevé, la note maximale étant de 60. Les reproductibilités intra-observateur (0,93) et inter-observateurs (0,92) sont excellentes. Cette échelle a été validée dans une étude longitudinale menée chez 344 sujets accueillis aux urgences après une chute (Russell et coll., 2009 ), avec une sensibilité et une spécificité de l’échelle de l’ordre de 67 % pour prédire le risque de chute dans l’année.
), avec une sensibilité et une spécificité de l’échelle de l’ordre de 67 % pour prédire le risque de chute dans l’année.Les épreuves de double-tâche physique et cognitive ont fait l’objet d’une revue de la littérature par Beauchet et coll. (2009 ). Le paradigme de la double-tâche repose sur l’hypothèse que deux tâches réalisées simultanément, ici la marche et une tâche cognitive, interfèrent si elles sollicitent les mêmes sous-systèmes fonctionnels et/ou cérébraux. Dans le cas présent, les capacités attentionnelles de l’individu seraient sollicitées simultanément par les deux tâches motrice et cognitive. Il est observé que, sous condition de double-tâche, la marche du sujet âgé comparée à celle du sujet jeune, mobilise plus de ressources attentionnelles. Cette approche est à l’origine du développement de plusieurs tests cliniques dont la valeur pour prédire la chute a été étudiée dans différentes populations. Le premier d’entre eux, dénommé Stops walking when talking test, défini par Lundin-Olsson et coll. en 1997
). Le paradigme de la double-tâche repose sur l’hypothèse que deux tâches réalisées simultanément, ici la marche et une tâche cognitive, interfèrent si elles sollicitent les mêmes sous-systèmes fonctionnels et/ou cérébraux. Dans le cas présent, les capacités attentionnelles de l’individu seraient sollicitées simultanément par les deux tâches motrice et cognitive. Il est observé que, sous condition de double-tâche, la marche du sujet âgé comparée à celle du sujet jeune, mobilise plus de ressources attentionnelles. Cette approche est à l’origine du développement de plusieurs tests cliniques dont la valeur pour prédire la chute a été étudiée dans différentes populations. Le premier d’entre eux, dénommé Stops walking when talking test, défini par Lundin-Olsson et coll. en 1997 a montré que le fait de s’arrêter de marcher lors d’une conversation était associé à un risque de chute augmenté dans les 6 mois suivants. Bien que les études sur les différentes épreuves de double-tâche ne vérifient pas toutes cette observation, il ressort, qu’au total, les changements observés pendant l’accomplissement de la double-tâche sont significativement associés à un risque de nouvelle chute, la valeur prédictive des épreuves de double-tâche semblant meilleure dans les populations fragiles que dans les populations âgées considérées comme vigoureuses.
a montré que le fait de s’arrêter de marcher lors d’une conversation était associé à un risque de chute augmenté dans les 6 mois suivants. Bien que les études sur les différentes épreuves de double-tâche ne vérifient pas toutes cette observation, il ressort, qu’au total, les changements observés pendant l’accomplissement de la double-tâche sont significativement associés à un risque de nouvelle chute, la valeur prédictive des épreuves de double-tâche semblant meilleure dans les populations fragiles que dans les populations âgées considérées comme vigoureuses.
 ). Le paradigme de la double-tâche repose sur l’hypothèse que deux tâches réalisées simultanément, ici la marche et une tâche cognitive, interfèrent si elles sollicitent les mêmes sous-systèmes fonctionnels et/ou cérébraux. Dans le cas présent, les capacités attentionnelles de l’individu seraient sollicitées simultanément par les deux tâches motrice et cognitive. Il est observé que, sous condition de double-tâche, la marche du sujet âgé comparée à celle du sujet jeune, mobilise plus de ressources attentionnelles. Cette approche est à l’origine du développement de plusieurs tests cliniques dont la valeur pour prédire la chute a été étudiée dans différentes populations. Le premier d’entre eux, dénommé Stops walking when talking test, défini par Lundin-Olsson et coll. en 1997
). Le paradigme de la double-tâche repose sur l’hypothèse que deux tâches réalisées simultanément, ici la marche et une tâche cognitive, interfèrent si elles sollicitent les mêmes sous-systèmes fonctionnels et/ou cérébraux. Dans le cas présent, les capacités attentionnelles de l’individu seraient sollicitées simultanément par les deux tâches motrice et cognitive. Il est observé que, sous condition de double-tâche, la marche du sujet âgé comparée à celle du sujet jeune, mobilise plus de ressources attentionnelles. Cette approche est à l’origine du développement de plusieurs tests cliniques dont la valeur pour prédire la chute a été étudiée dans différentes populations. Le premier d’entre eux, dénommé Stops walking when talking test, défini par Lundin-Olsson et coll. en 1997 a montré que le fait de s’arrêter de marcher lors d’une conversation était associé à un risque de chute augmenté dans les 6 mois suivants. Bien que les études sur les différentes épreuves de double-tâche ne vérifient pas toutes cette observation, il ressort, qu’au total, les changements observés pendant l’accomplissement de la double-tâche sont significativement associés à un risque de nouvelle chute, la valeur prédictive des épreuves de double-tâche semblant meilleure dans les populations fragiles que dans les populations âgées considérées comme vigoureuses.
a montré que le fait de s’arrêter de marcher lors d’une conversation était associé à un risque de chute augmenté dans les 6 mois suivants. Bien que les études sur les différentes épreuves de double-tâche ne vérifient pas toutes cette observation, il ressort, qu’au total, les changements observés pendant l’accomplissement de la double-tâche sont significativement associés à un risque de nouvelle chute, la valeur prédictive des épreuves de double-tâche semblant meilleure dans les populations fragiles que dans les populations âgées considérées comme vigoureuses.Fragilité et chute
La fragilité qui peut être définie comme une diminution des capacités à faire face à un stress, est associée à un risque élevé de chute, de déclin fonctionnel, d’entrée en institution et de décès (Fried et coll., 2001 ; Ensrud et coll., 2007
; Ensrud et coll., 2007 ; voir chapitre 5 sur le syndrome de fragilité). La chute est un marqueur de fragilité dont le médecin généraliste devra tenir compte lors de la consultation.
; voir chapitre 5 sur le syndrome de fragilité). La chute est un marqueur de fragilité dont le médecin généraliste devra tenir compte lors de la consultation.
 ; Ensrud et coll., 2007
; Ensrud et coll., 2007 ; voir chapitre 5 sur le syndrome de fragilité). La chute est un marqueur de fragilité dont le médecin généraliste devra tenir compte lors de la consultation.
; voir chapitre 5 sur le syndrome de fragilité). La chute est un marqueur de fragilité dont le médecin généraliste devra tenir compte lors de la consultation.Les études s’intéressant spécifiquement aux chutes selon le niveau de fragilité sont rares et seule l’étude de Speechley et coll. a différencié spécifiquement les sujets vigoureux et les sujets fragiles ou à santé détériorée (Speechley et Tinetti, 1991 ). Dans une étude sur 336 personnes âgées vivant au domicile, l’incidence des chutes après un an de suivi était élevée dans le groupe des « fragiles » (52 %) et faible dans le groupe des « vigoureux » (17 %). Cependant, 22 % (5/23) des chutes des sujets vigoureux, mais seulement 6 % (5/89) des chutes des sujets fragiles étaient des chutes graves. Comparés aux sujets fragiles, les sujets vigoureux avaient plus de chance de faire une chute grave durant les activités et déplacements dans un environnement inconnu (53 % versus 31 %) qu’ils n’hésitaient pas à entreprendre.
). Dans une étude sur 336 personnes âgées vivant au domicile, l’incidence des chutes après un an de suivi était élevée dans le groupe des « fragiles » (52 %) et faible dans le groupe des « vigoureux » (17 %). Cependant, 22 % (5/23) des chutes des sujets vigoureux, mais seulement 6 % (5/89) des chutes des sujets fragiles étaient des chutes graves. Comparés aux sujets fragiles, les sujets vigoureux avaient plus de chance de faire une chute grave durant les activités et déplacements dans un environnement inconnu (53 % versus 31 %) qu’ils n’hésitaient pas à entreprendre.
 ). Dans une étude sur 336 personnes âgées vivant au domicile, l’incidence des chutes après un an de suivi était élevée dans le groupe des « fragiles » (52 %) et faible dans le groupe des « vigoureux » (17 %). Cependant, 22 % (5/23) des chutes des sujets vigoureux, mais seulement 6 % (5/89) des chutes des sujets fragiles étaient des chutes graves. Comparés aux sujets fragiles, les sujets vigoureux avaient plus de chance de faire une chute grave durant les activités et déplacements dans un environnement inconnu (53 % versus 31 %) qu’ils n’hésitaient pas à entreprendre.
). Dans une étude sur 336 personnes âgées vivant au domicile, l’incidence des chutes après un an de suivi était élevée dans le groupe des « fragiles » (52 %) et faible dans le groupe des « vigoureux » (17 %). Cependant, 22 % (5/23) des chutes des sujets vigoureux, mais seulement 6 % (5/89) des chutes des sujets fragiles étaient des chutes graves. Comparés aux sujets fragiles, les sujets vigoureux avaient plus de chance de faire une chute grave durant les activités et déplacements dans un environnement inconnu (53 % versus 31 %) qu’ils n’hésitaient pas à entreprendre.Aussi, la population des sujets âgés à haut risque de chute et des sujets âgés fragiles se recouvrent-elles largement sans se confondre néanmoins. Chez le sujet âgé, l’évaluation du risque de chute est donc indissociable de l’évaluation de la fragilité, d’autant que la conduite à tenir face à un sujet âgé chuteur est dépendante non seulement du niveau de risque de chute (faible, modéré ou élevé), mais aussi de l’existence d’une fragilité sous-jacente.
Recommandations de pratique clinique
La sensibilité et la spécificité des tests restent globalement faibles au sein d’une population gériatrique hétérogène et souvent fragile. Néanmoins, sur un plan pratique, ces tests permettent une standardisation du dépistage et une sensibilisation des acteurs médicaux et paramédicaux au problème de santé publique qu’est la chute. De sorte que même si la littérature ne permet pas de conclure clairement sur le test à proposer pour l’évaluation initiale systématique de repérage, les recommandations des sociétés savantes en France comme à l’étranger sont relativement consensuelles.
Dans leurs recommandations de 2005, intitulées « Prévention des chutes accidentelles chez la personne âgée », la Société française de documentation et de recherche en médecine générale (SFDRMG) et la HAS recommandent aux médecins généralistes de demander à toute personne âgée, si besoin à son entourage, quel que soit le motif de consultation, si elle est tombée durant l’année précédente, et dans quel contexte (SFDRMG et HAS, 2005 ). Le texte propose plusieurs tests de repérage utilisables en consultation habituelle, sans en choisir un en particulier. Les tests cités sont le Timed Up and Go, la station unipodale, le test de poussée sternale et le Walking and Talking Test. En 2009, c’est encore le Timed Up and Go qui est proposé par la Société française de gériatrie et gérontologie (SFGG) et la HAS pour évaluer le risque de nouvelle chute chez des personnes âgées faisant des chutes répétées (SFGG et HAS, 2009
). Le texte propose plusieurs tests de repérage utilisables en consultation habituelle, sans en choisir un en particulier. Les tests cités sont le Timed Up and Go, la station unipodale, le test de poussée sternale et le Walking and Talking Test. En 2009, c’est encore le Timed Up and Go qui est proposé par la Société française de gériatrie et gérontologie (SFGG) et la HAS pour évaluer le risque de nouvelle chute chez des personnes âgées faisant des chutes répétées (SFGG et HAS, 2009 ).
).
 ). Le texte propose plusieurs tests de repérage utilisables en consultation habituelle, sans en choisir un en particulier. Les tests cités sont le Timed Up and Go, la station unipodale, le test de poussée sternale et le Walking and Talking Test. En 2009, c’est encore le Timed Up and Go qui est proposé par la Société française de gériatrie et gérontologie (SFGG) et la HAS pour évaluer le risque de nouvelle chute chez des personnes âgées faisant des chutes répétées (SFGG et HAS, 2009
). Le texte propose plusieurs tests de repérage utilisables en consultation habituelle, sans en choisir un en particulier. Les tests cités sont le Timed Up and Go, la station unipodale, le test de poussée sternale et le Walking and Talking Test. En 2009, c’est encore le Timed Up and Go qui est proposé par la Société française de gériatrie et gérontologie (SFGG) et la HAS pour évaluer le risque de nouvelle chute chez des personnes âgées faisant des chutes répétées (SFGG et HAS, 2009 ).
).Dans son référentiel de bonnes pratiques consacré à la « Prévention des chutes chez les personnes âgées à domicile » publié en 2005 et rédigé par un groupe d’experts francophones, l’Inpes propose, pour dépister les personnes à risque de chute, de poser la question « Êtes-vous tombé(e) durant la dernière année ? Combien de fois ? » et de réaliser le test Timed Up and Go.
Dans les recommandations du NICE parues en 2004, il est conclu qu’il n’est pas possible de déterminer l’outil le plus prédictif, et donc le plus utile, pour mesurer le risque de chute (NICE, 2004 ). Cependant, le test Timed Up and Go et le tour à 180° sont cités comme des tests simples pouvant être utilisés dans toutes les conditions de soins.
). Cependant, le test Timed Up and Go et le tour à 180° sont cités comme des tests simples pouvant être utilisés dans toutes les conditions de soins.
 ). Cependant, le test Timed Up and Go et le tour à 180° sont cités comme des tests simples pouvant être utilisés dans toutes les conditions de soins.
). Cependant, le test Timed Up and Go et le tour à 180° sont cités comme des tests simples pouvant être utilisés dans toutes les conditions de soins.La Société américaine de gériatrie (American Geriatrics Society), en 2010 , recommande qu’on s’enquière, pour toute personne âgée, une fois par an de savoir si elle est tombée dans l’année, si oui combien de fois et si elle a des difficultés d’équilibre ou de marche. Si la personne a fait une seule chute, il est proposé la passation de tests tels que le Timed Up and Go, l’échelle d’équilibre de Berg et le test Poma. Si plusieurs chutes sont rapportées, une recherche des principaux facteurs de risque de chute est nécessaire.
, recommande qu’on s’enquière, pour toute personne âgée, une fois par an de savoir si elle est tombée dans l’année, si oui combien de fois et si elle a des difficultés d’équilibre ou de marche. Si la personne a fait une seule chute, il est proposé la passation de tests tels que le Timed Up and Go, l’échelle d’équilibre de Berg et le test Poma. Si plusieurs chutes sont rapportées, une recherche des principaux facteurs de risque de chute est nécessaire.
 , recommande qu’on s’enquière, pour toute personne âgée, une fois par an de savoir si elle est tombée dans l’année, si oui combien de fois et si elle a des difficultés d’équilibre ou de marche. Si la personne a fait une seule chute, il est proposé la passation de tests tels que le Timed Up and Go, l’échelle d’équilibre de Berg et le test Poma. Si plusieurs chutes sont rapportées, une recherche des principaux facteurs de risque de chute est nécessaire.
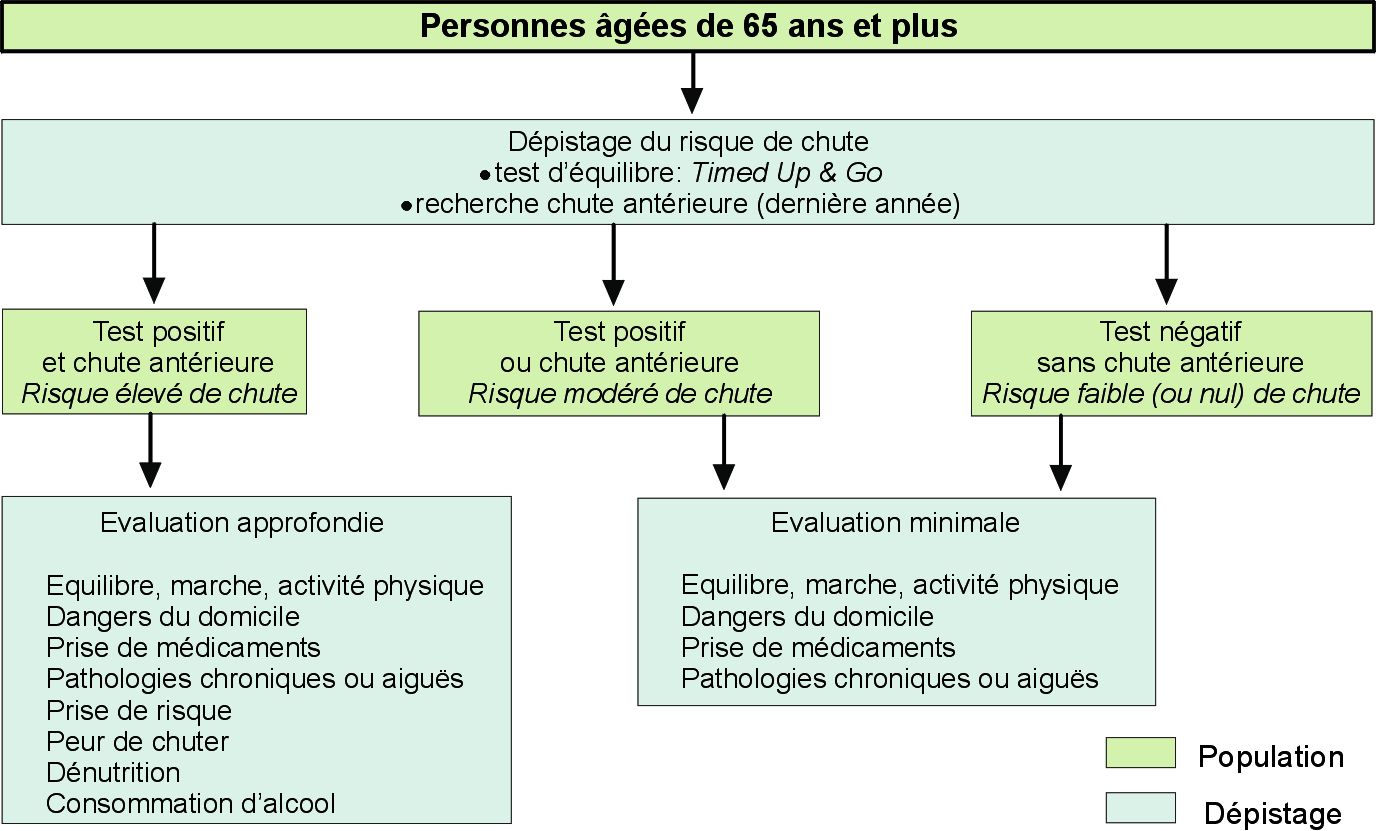
, recommande qu’on s’enquière, pour toute personne âgée, une fois par an de savoir si elle est tombée dans l’année, si oui combien de fois et si elle a des difficultés d’équilibre ou de marche. Si la personne a fait une seule chute, il est proposé la passation de tests tels que le Timed Up and Go, l’échelle d’équilibre de Berg et le test Poma. Si plusieurs chutes sont rapportées, une recherche des principaux facteurs de risque de chute est nécessaire.Le résultat de l’évaluation de repérage permet de distinguer trois niveaux de risque de chute (Inpes, 2005 ) (figure 6.1
) (figure 6.1 ), qui déterminent les modalités de la prise en charge :
), qui déterminent les modalités de la prise en charge :
 ) (figure 6.1
) (figure 6.1 ), qui déterminent les modalités de la prise en charge :
), qui déterminent les modalités de la prise en charge :
• risque élevé : la personne a chuté une ou plusieurs fois durant l’année écoulée et présente des troubles de l’équilibre et de la marche (test Timed Up and Go supérieur à 14 secondes). Il sera proposé une évaluation approfondie du risque de chute assortie de propositions et d’exercices adaptés aux problèmes détectés (programme multifactoriel personnalisé) ;
• risque modéré : la personne a chuté une ou plusieurs fois durant l’année écoulée, mais ne présente pas de troubles de l’équilibre et de la marche (test Timed Up and Go inférieur à 14 secondes), ou n’a pas chuté durant l’année écoulée, mais présente des troubles de l’équilibre et de la marche (test Timed Up and Go supérieur à 14 secondes). Une évaluation de certains facteurs de risque est recommandée, suivie d’une intervention spécifique sur le ou les facteurs de risque dépistés. Les personnes âgées peuvent également être orientées vers un programme multifactoriel de prévention des chutes non personnalisé ;
• faible risque : la personne n’a pas chuté durant l’année écoulée et ne présente pas de troubles de l’équilibre et de la marche (test Timed Up and Go inférieur à 14 secondes). Des conseils d’hygiène de vie concernant en particulier l’activité physique, l’équilibre nutritionnel ou l’aménagement du domicile peuvent être donnés. Les personnes âgées peuvent également être orientées vers un programme de promotion de la santé et de la sécurité, ou vers un programme de prévention primaire des risques de chute.
Insuffisance du dépistage et de la prise en charge du risque de chute
Des études récentes ont fait le constat que le dépistage des personnes à risque de chute par les professionnels de soins primaires était insuffisant (Gribbin et coll., 2009 ; Jones et coll., 2011
; Jones et coll., 2011 ). En revanche, les études visant à tester l’efficacité de nouveaux modèles de gestion des soins gériatriques pour améliorer la qualité des soins des personnes âgées ont montré que les médecins généralistes participants fournissaient de meilleurs soins aux patients ce qui réduisait également les hospitalisations de courte durée au sein d’un groupe à haut risque et améliorait la qualité de vie liée à la santé (Wenger et coll., 2003
). En revanche, les études visant à tester l’efficacité de nouveaux modèles de gestion des soins gériatriques pour améliorer la qualité des soins des personnes âgées ont montré que les médecins généralistes participants fournissaient de meilleurs soins aux patients ce qui réduisait également les hospitalisations de courte durée au sein d’un groupe à haut risque et améliorait la qualité de vie liée à la santé (Wenger et coll., 2003 ; Counsell et coll., 2007
; Counsell et coll., 2007 ; Wenger et coll., 2010
; Wenger et coll., 2010 ).
).
 ; Jones et coll., 2011
; Jones et coll., 2011 ). En revanche, les études visant à tester l’efficacité de nouveaux modèles de gestion des soins gériatriques pour améliorer la qualité des soins des personnes âgées ont montré que les médecins généralistes participants fournissaient de meilleurs soins aux patients ce qui réduisait également les hospitalisations de courte durée au sein d’un groupe à haut risque et améliorait la qualité de vie liée à la santé (Wenger et coll., 2003
). En revanche, les études visant à tester l’efficacité de nouveaux modèles de gestion des soins gériatriques pour améliorer la qualité des soins des personnes âgées ont montré que les médecins généralistes participants fournissaient de meilleurs soins aux patients ce qui réduisait également les hospitalisations de courte durée au sein d’un groupe à haut risque et améliorait la qualité de vie liée à la santé (Wenger et coll., 2003 ; Counsell et coll., 2007
; Counsell et coll., 2007 ; Wenger et coll., 2010
; Wenger et coll., 2010 ).
).D’autres études ont montré que plus de la moitié des patients rentrait chez eux directement après une chute (Bloch et coll., 2009 ; Naughton et coll., 2012
; Naughton et coll., 2012 ) et qu’un tiers ne se voyait proposer aucune prise en charge spécifique (Paniagua et coll., 2006
) et qu’un tiers ne se voyait proposer aucune prise en charge spécifique (Paniagua et coll., 2006 ; Russell et coll., 2006
; Russell et coll., 2006 ; Salter et coll., 2006
; Salter et coll., 2006 ). Les auteurs concluaient alors que les urgences pouvaient avoir un rôle à jouer dans l’orientation et la prévention des récidives de chutes (Bloch et coll., 2009
). Les auteurs concluaient alors que les urgences pouvaient avoir un rôle à jouer dans l’orientation et la prévention des récidives de chutes (Bloch et coll., 2009 ; Naughton et coll., 2012
; Naughton et coll., 2012 ) et que des besoins supplémentaires en aides lors du retour au domicile étaient nécessaires pour prévenir la perte d’autonomie liée à la peur de chuter qui pouvait survenir (Aschkenasy et coll., 2006
) et que des besoins supplémentaires en aides lors du retour au domicile étaient nécessaires pour prévenir la perte d’autonomie liée à la peur de chuter qui pouvait survenir (Aschkenasy et coll., 2006 ).
).
 ; Naughton et coll., 2012
; Naughton et coll., 2012 ) et qu’un tiers ne se voyait proposer aucune prise en charge spécifique (Paniagua et coll., 2006
) et qu’un tiers ne se voyait proposer aucune prise en charge spécifique (Paniagua et coll., 2006 ; Russell et coll., 2006
; Russell et coll., 2006 ; Salter et coll., 2006
; Salter et coll., 2006 ). Les auteurs concluaient alors que les urgences pouvaient avoir un rôle à jouer dans l’orientation et la prévention des récidives de chutes (Bloch et coll., 2009
). Les auteurs concluaient alors que les urgences pouvaient avoir un rôle à jouer dans l’orientation et la prévention des récidives de chutes (Bloch et coll., 2009 ; Naughton et coll., 2012
; Naughton et coll., 2012 ) et que des besoins supplémentaires en aides lors du retour au domicile étaient nécessaires pour prévenir la perte d’autonomie liée à la peur de chuter qui pouvait survenir (Aschkenasy et coll., 2006
) et que des besoins supplémentaires en aides lors du retour au domicile étaient nécessaires pour prévenir la perte d’autonomie liée à la peur de chuter qui pouvait survenir (Aschkenasy et coll., 2006 ).
).Hartholt et coll. ont constaté que les chutes traumatiques requièrent une attention toute particulière car elles entraînent plus de besoins en soins. Si l’on ne prend pas de mesures de prévention efficaces contre ce type de chutes, la charge liée aux chutes et le nombre d’hospitalisations pour traumatisme (Hartholt et coll., 2011 ) ne feront que croître dans l’avenir (Bleijlevens et coll., 2010
) ne feront que croître dans l’avenir (Bleijlevens et coll., 2010 ). Les fausses impressions de progrès données par la diminution du nombre de journées d’hospitalisation pour chute ne s’expliquent que par la réduction des durées de séjour du fait de l’amélioration de la prise en charge et des techniques chirurgicales (Hartholt et coll., 2010
). Les fausses impressions de progrès données par la diminution du nombre de journées d’hospitalisation pour chute ne s’expliquent que par la réduction des durées de séjour du fait de l’amélioration de la prise en charge et des techniques chirurgicales (Hartholt et coll., 2010 ).
).
 ) ne feront que croître dans l’avenir (Bleijlevens et coll., 2010
) ne feront que croître dans l’avenir (Bleijlevens et coll., 2010 ). Les fausses impressions de progrès données par la diminution du nombre de journées d’hospitalisation pour chute ne s’expliquent que par la réduction des durées de séjour du fait de l’amélioration de la prise en charge et des techniques chirurgicales (Hartholt et coll., 2010
). Les fausses impressions de progrès données par la diminution du nombre de journées d’hospitalisation pour chute ne s’expliquent que par la réduction des durées de séjour du fait de l’amélioration de la prise en charge et des techniques chirurgicales (Hartholt et coll., 2010 ).
).Plusieurs recommandations apparaissent dans la littérature, pour tenter de prévenir les chutes et leurs conséquences chez le sujet âgé.
Tout d’abord, il convient de faire en sorte que les personnes âgées aient une réelle prise de conscience des risques et des conséquences qu’elles encourent en cas de chute (Janz et Becker, 1984 ; Nachreiner et coll., 2007
; Nachreiner et coll., 2007 ). Elles doivent se sentir plus concernées pour être plus réceptives aux programmes de réhabilitation (Delbaere et coll., 2009
). Elles doivent se sentir plus concernées pour être plus réceptives aux programmes de réhabilitation (Delbaere et coll., 2009 ). Il apparaît également nécessaire que, de leur côté, les professionnels de santé développent des stratégies pour amener leurs patients à signaler leurs chutes (American Geriatrics Society et coll., 2001
). Il apparaît également nécessaire que, de leur côté, les professionnels de santé développent des stratégies pour amener leurs patients à signaler leurs chutes (American Geriatrics Society et coll., 2001 ).
).
 ; Nachreiner et coll., 2007
; Nachreiner et coll., 2007 ). Elles doivent se sentir plus concernées pour être plus réceptives aux programmes de réhabilitation (Delbaere et coll., 2009
). Elles doivent se sentir plus concernées pour être plus réceptives aux programmes de réhabilitation (Delbaere et coll., 2009 ). Il apparaît également nécessaire que, de leur côté, les professionnels de santé développent des stratégies pour amener leurs patients à signaler leurs chutes (American Geriatrics Society et coll., 2001
). Il apparaît également nécessaire que, de leur côté, les professionnels de santé développent des stratégies pour amener leurs patients à signaler leurs chutes (American Geriatrics Society et coll., 2001 ).
).Les professionnels doivent également s’intéresser à l’expérience vécue par la personne âgée lors de sa fracture afin qu’ils puissent apporter une réponse plus adaptée à ses besoins dans son travail de récupération de l’autonomie, de l’indépendance et de la qualité de vie (McMillan et coll., 2012 ).
).
 ).
).Enfin, il est important de développer des programmes multidisciplinaires de prise en charge des patients après une fracture du fémur (O’Malley et coll., 2011 ) ainsi que des programmes de réhabilitation qui s’intéressent aux aspects non physiques de la prise en charge (Delbaere et coll., 2009
) ainsi que des programmes de réhabilitation qui s’intéressent aux aspects non physiques de la prise en charge (Delbaere et coll., 2009 ; Chiu et coll., 2012
; Chiu et coll., 2012 ) et de faire un travail sur la peur de chuter (McMillan et coll., 2012
) et de faire un travail sur la peur de chuter (McMillan et coll., 2012 ). Mieux connaître les mécanismes et les circonstances de la chute doit amener à proposer des approches multifactorielles dans la prévention des chutes (Nachreiner et coll., 2007
). Mieux connaître les mécanismes et les circonstances de la chute doit amener à proposer des approches multifactorielles dans la prévention des chutes (Nachreiner et coll., 2007 ; Faes et coll., 2010
; Faes et coll., 2010 ) afin de réduire le risque de chute mais également améliorer la qualité de vie (Ozcan et coll., 2005
) afin de réduire le risque de chute mais également améliorer la qualité de vie (Ozcan et coll., 2005 ). Enfin, certains comportements qui jouent directement sur la qualité de vie, tels que ne pas fumer, consommer peu d’alcool, ne pas perdre de poids en vieillissant, pratiquer une activité physique régulièrement, avoir une hygiène de vie saine, ont un effet protecteur indépendant sur le risque de fracture du col du fémur (Peel et coll., 2006
). Enfin, certains comportements qui jouent directement sur la qualité de vie, tels que ne pas fumer, consommer peu d’alcool, ne pas perdre de poids en vieillissant, pratiquer une activité physique régulièrement, avoir une hygiène de vie saine, ont un effet protecteur indépendant sur le risque de fracture du col du fémur (Peel et coll., 2006 ).
).
 ) ainsi que des programmes de réhabilitation qui s’intéressent aux aspects non physiques de la prise en charge (Delbaere et coll., 2009
) ainsi que des programmes de réhabilitation qui s’intéressent aux aspects non physiques de la prise en charge (Delbaere et coll., 2009 ; Chiu et coll., 2012
; Chiu et coll., 2012 ) et de faire un travail sur la peur de chuter (McMillan et coll., 2012
) et de faire un travail sur la peur de chuter (McMillan et coll., 2012 ). Mieux connaître les mécanismes et les circonstances de la chute doit amener à proposer des approches multifactorielles dans la prévention des chutes (Nachreiner et coll., 2007
). Mieux connaître les mécanismes et les circonstances de la chute doit amener à proposer des approches multifactorielles dans la prévention des chutes (Nachreiner et coll., 2007 ; Faes et coll., 2010
; Faes et coll., 2010 ) afin de réduire le risque de chute mais également améliorer la qualité de vie (Ozcan et coll., 2005
) afin de réduire le risque de chute mais également améliorer la qualité de vie (Ozcan et coll., 2005 ). Enfin, certains comportements qui jouent directement sur la qualité de vie, tels que ne pas fumer, consommer peu d’alcool, ne pas perdre de poids en vieillissant, pratiquer une activité physique régulièrement, avoir une hygiène de vie saine, ont un effet protecteur indépendant sur le risque de fracture du col du fémur (Peel et coll., 2006
). Enfin, certains comportements qui jouent directement sur la qualité de vie, tels que ne pas fumer, consommer peu d’alcool, ne pas perdre de poids en vieillissant, pratiquer une activité physique régulièrement, avoir une hygiène de vie saine, ont un effet protecteur indépendant sur le risque de fracture du col du fémur (Peel et coll., 2006 ).
).
En conclusion, les études ne permettent pas de définir l’outil le plus performant pour repérer les sujets à haut risque de chute. L’outil « idéal » n’existe pas ou plus probablement, il n’est pas le même selon la population et le contexte de soins, la faisabilité pour le clinicien et l’acceptabilité pour le patient étant d’autres critères de choix essentiels. Pour la pratique courante, les sociétés savantes s’accordent sur la nécessité d’un repérage systématique chaque année par le médecin généraliste. En pratique, ce repérage peut consister à poser la question « Êtes-vous tombé cette année ? », et la passation d’un test d’équilibre et de marche tel que le test Timed Up and Go. Malgré la simplicité de ces propositions, force est de constater qu’elles sont trop rarement appliquées. Le dépistage du risque de chute et, plus généralement, la prévention des chutes et de leurs conséquences restent très insuffisants. La gravité potentielle de l’évènement « chute » et son impact en santé publique, incitent à élargir la pratique de ce repérage à d’autres acteurs de santé confrontés à des personnes âgées chuteuses (urgentistes, orthopédistes et tout acteur de santé médical ou paramédical s’intéressant au risque fracturaire).
Bibliographie
[1] abellan van kan gj, rolland y, andrieu s, bauer j, beauchet o, et coll. Gait speed at usual pace as a predictor of adverse outcomes in community-dwelling older people an International Academy on Nutrition and Aging (IANA) Task Force.
Nutr Health Aging. 2009;
13:881- 889

[2]american geriatrics society, british geriatrics society, and american academy of orthopaedic surgeons panel on falls prevention. Guideline for the prevention of falls in older persons.
J Am Geriatr Soc. 2001;
49:664- 672

[4] aschkenasy mt, rothenhaus tc. Trauma and falls in the elderly.
Emerg Med Clin North Am. 2006;
24:413- 432

[5] beauchamp mk, hill k, goldstein rs, janaudis-ferreira t, brooks d. Impairments in balance discriminate fallers from non-fallers in COPD.
Respir Med. 2009;
103:1885- 1891

[6] beauchet o, annweiler c, dubost v, allali g, kressig rw, et coll. Stops walking when talking: a predictor of falls in older adults?.
Eur J Neurol. 2009;
16:786- 795

[7] berg ko, wood-dauphinee sl, williams ji, maki b. Measuring balance in the elderly: validation of an instrument.
Can J Public Health. 1992;
83 (suppl 2):S7- S11

[8] bischoff ha, stahelin hb. Identifying a cut-off point for normal mobility: A comparison of the timed “up and go” test in community-dwelling and institutionalised elderly women.
Age Ageing. 2003;
32:315- 320

[9] bleijlevens mh, diederiks jp, hendriks mr, van haastregt jc, crebolder hf, et coll. Relationship between location and activity in injurious falls: an exploratory study.
BMC Geriatr. 2010;
10:40

[10] bloch f, jegou d, dhainaut jf, rigaud as, coste j, et coll. Do ED staffs have a role to play in the prevention of repeat falls in elderly patients?.
Am J Emerg Med. 2009;
27:303- 307

[11] boulgarides lk, mcginty sm, willett ja, barnes cw. Use of clinical and impairment-based tests to predict falls by community-dwelling older adults.
Phys Ther. 2003;
83:328- 339

[12] brauer sg, burns yr, galley p. A prospective study of laboratory and clinical measures of postural stability to predict community-dwelling fallers.
J Gerontol A Biol Sci Med Sci. 2000;
5:M469- M476

[13] briggs rc, gossman mr, birch r, drews je, shaddeau sa. Balance performance among noninstitutionalized elderly women.
Phys Ther. 1989;
69:748- 756

[14] buatois s, miljkovic d, manckoundia p, gueguen r, miget p, et coll. Five times sit to stand test is a predictor of recurrent falls in healthy community-living subjects aged 65 and older.
J Am Geriatr Soc. 2008;
56:1575- 1577

[15] chiu mh, hwang hf, lee hd, chien dk, chen cy, et coll. Effect of fracture type on health-related quality of life among older women in Taiwan.
Archives of Physical Medicine and Rehabilitation. 2012;
93:512- 519

[16] counsell sr, callahan cm, clark do, tu w, buttar ab, et coll. Geriatric care management for low income seniors: a randomized controlled trial.
JAMA. 2007;
298:2623- 2633

[17] deandrea s, lucenteforte e, bravi f, foschi r, la vecchia c, negri e. Risk factors for falls in community-dwelling older people: a systematic review and meta-analysis.
Epidemiology. 2010;
21:658- 668

[18] deandrea s, bravi f, turati f, lucenteforte e, la vecchia c, negri e. Risk factors for falls in older people in nursing homes and hospitals. A systematic review and meta-analysis.
Arch Gerontol Geriatr. 2013;
56:407- 415

[19] delbaere k, crombez g, van haastregt jc, vlaeyen jw. Falls and catastrophic thoughts about falls predict mobility restriction in community-dwelling older people: A structural equation modelling approach.
Aging Ment Health. 2009;
13:587- 592

[20] dite w, temple va. A clinical test of stepping and change of direction to identify multiple falling older adults.
Arch Phys Med Rehabil. 2002;
83:1566- 1571

[21] drusini ag, eleazer gp, caiazzo m, veronese e, carrara n, et coll. One-leg standing balance and functional status in an elderly community-dwelling population in northeast Italy.
Aging Clin Exp Res. 2002;
14:42- 46

[22] duncan pw, weiner dk, chandler j, studenski s. Functional reach: a new clinical measure of balance.
J Gerontol. 1990;
45:M192- M197

[23] ensrud ke, ewing sk, taylor bc, fink ha, stone kl, et coll. Study of of Osteoporotic Fractures Research Group. Frailty and risk of falls, fracture, and mortality in older women: the study of osteoporotic fractures.
J Gerontol Med Sci. 2007;
62A:744- 745

[24] faber mj, bosscher rj, van wieringen pc. Clinimetric properties of the performance-oriented mobility assessment.
Phys Ther. 2006;
86:944- 954

[25] faes mc, reelick mf, joosten-weyn banningh lw, de gier m, esselink ra, et coll. Qualitative study on the impact of falling in frail older persons and family caregivers: Foundations for an intervention to prevent falls.
Aging & Mental Health. 2010;
14:834- 842

[26] fried lp, tangen cm, walston j, newman ab, hirsch c, et coll. Frailty in older adults: evidence for a phenotype.
J Gerontol A Biol Sci Med Sci. 2001;
56:M146- M156

[27] friedman sm, munoz b, west sk, rubin gs, fried lp. Falls and fear of falling: which comes first? A longitudinal prediction model suggests strategies for primary and secondary prevention.
J Am Geriatr Soc. 2002;
50:1329- 1335

[28] gribbin j, hubbard r, smith c, gladman j, lewis s. Incidence and mortality of falls amongst older people in primary care in the United Kingdom.
QJM. 2009;
102:477- 483

[29] hartholt ka, van der velde n, looman cw, van lieshout em, panneman mj, et coll. Trends in fall-related hospital admissions in older persons in the Netherlands.
Arch Intern Med. 2010;
170:905- 911

[30] hartholt ka, van lieshout em, polinder s, panneman mj, van der cammen tj, et coll. Rapid increase in hospitalizations resulting from fall-related traumatic head injury in older adults in The Netherlands 1986-2008.
J Neurotrauma. 2011;
28:739- 744

[31] heitmann dk, gossman mr, shaddeau sa, jackson jr. Balance performance and step width in noninstitutionalized, elderly, female fallers and nonfallers.
Phys Ther. 1989;
69:923- 931

[32]inpes (institut national de la prévention et de la santé). Prévention des chutes chez les personnes âgées à domicile. Référentiel de bonnes pratiques.
2005;


[34] jones ts, ghosh ts, horn k, smith j, vogt rl. Primary care physicians perceptions and practices regarding fall prevention in adult’s 65 years and over.
Accid Anal Prev. 2011;
43:1605- 1609

[35] lin mr, hwang hf, hu mh, wu hd, wang yw, et coll. Psychometric comparisons of the timed up and go, one-leg stand, functional reach, and Tinetti balance measures in community-dwelling older people.
J Am Geriatr Soc. 2004;
52:1343- 1348

[36] lundin-olsson l, nyberg l, gustafson y. “Stops walking when talking” as a predictor of falls in elderly people.
Lancet. 1997;
349:617

[37] luukinen h, koski k, kivela sl, laippala p. Social status, life changes, housing conditions, health, functional abilities and life-style as risk factors for recurrent falls among the home-dwelling elderly.
Public Health. 1996;
110:115- 118

[38] mcmillan l, booth j, currie k, howe t. A grounded theory of taking control after fall-induced hip fracture.
Disability and Rehabilitation. 2012;
34:2234- 2241

[39] macrae pg, lacourse m, moldavon r. Physical performance measures that predict faller status in community-dwelling older adults.
J Orthop Sports Phys Ther. 1992;
16:123- 128

[40] michikawa t, nishiwaki y, takebayashi t, toyama y. One-leg standing test for elderly populations.
J Orthop Sci. 2009;
14:675- 685

[41] morris r, harwood rh, baker r, sahota o, armstrong s, et coll. A comparison of different balance tests in the prediction of falls in older women with vertebral fractures: a cohort study.
Age Ageing. 2007;
36:78- 83

[42] murphy ma, olson sl, protas ej, overby ar. Screening for falls in community-dwelling elderly.
J Aging Phys Act. 2003;
11:66- 80

[43] nachreiner nm, findorff mj, wyman jf, mccarthy tc. Circumstances and consequences of falls in community-dwelling older women.
J Womens Health (Larchmt). 2007;
16:1437- 1446

[44]nice (national institute of clinical excellence). Clinical practice guideline for the assessment and prevention of falls in older people. Draft for the second consultation, April 2004.
http://www.nice.org.uk. 

[45] naughton c, mcgrath e, drennan j, johnson f, lyons i, et coll. The profile and follow-up of patients who attend the Emergency Department following a fall.
International Emergency Nursing. 2012;
20:243- 250

[46] nevitt mc, cummings sr, kidd s, black d. Risk factors for recurrent non syncopal falls.
JAMA. 1989;
261:2663- 2668

[47] newton ra. Validity of the multi-directional reach test: a practical measure for limits of stability in older adults.
J Gerontol A Biol Sci Med Sci. 2001;
56:M248- M252

[48] o’loughlin jl, robitaille y, boivin jf, suissa s. Incidence of and risk factors for falls and injurious falls among the community-dwelling elderly.
Am J Epidemiol. 1993;
137:342- 354

[49] okumiya k, matsubayashi k, nakamura t, fujisawa m, osaki y, et coll. The timed “up and go” test is a useful predictor of falls in community-dwelling older people.
J Am Geriatr Soc. 1998;
46:928- 930

[50] okumiya k, matsubayashi k, nakamura t, fujisawa m, osaki y, et coll. The timed “up and go” test and manual button score are useful predictor of functional decline in basic and instrumental ADL in community-dwelling older people.
J Am Geriatr Soc. 1999;
47:497- 498

[51] o’malley nt, blauth m, suhm n, kates sl. Hip fracture management, before and beyond surgery and medication: a synthesis of the evidence.
Arch Orthop Trauma Surg. 2011;
131:1519- 1527

[52] ozcan a, donat h, gelecek n, ozdirenc m, karadibak d. The relationship between risk factors for falling and the quality of life in older adults.
BMC Public Health. 2005;
5:90

[53] paniagua ma, malphurs je, phelan ea. Older patients presenting to a county hospital ED after a fall: missed opportunities for prevention.
Am J Emerg Med. 2006;
24:413- 417

[54] peel nm, mcclure rj, hendrikz jk. Health-protective behaviours and risk of fall-related hip fractures: a population-based case-control study.
Age Ageing. 2006;
35:491- 497

[55] podsiadlo d, richardson s. The timed “Up & Go”: a test of basic functional mobility for frail elderly persons.
J Am Geriatr Soc. 1991;
39:142- 148

[56] raiche m, hebert r, prince f, corriveau h. Screening older adults at risk of falling with the Tinetti balance scale.
Lancet. 2000;
356:1001- 1002

[57] riddle dl, stratford pw. Interpreting validity indexes for diagnostic tests: an illustration using the Berg balance test.
Phys Ther. 1999;
79:939- 948

[58] russell ma, hill kd, blackberry i, day ll, dharmage sc. Falls risk and functional decline in older fallers discharged directly from emergency departments.
J Gerontol A Biol Sci Med Sci. 2006;
61:1090- 1095

[59] russell ma, hill kd, blackberry i, day lm, dharmage sc. The reliability and predictive accuracy of the falls risk for older people in the community assessment (FROP-Com) tool.
Age Ageing. 2008;
37:634- 639

[60] russell ma, hill kd, day lm, blackberry i, gurrin lc, dharmage sc. Development of the Falls Risk for Older People in the Community (FROP-Com) screening tool.
Age Ageing. 2009;
38:40- 46

[61] salter ae, khan km, donaldson mg, davis jc, buchanan j, et coll. Community-dwelling seniors who present to the emergency department with a fall do not receive Guideline care and their fall risk profile worsens significantly: a 6-month prospective study.
Osteoporos Int. 2006;
17:672- 683

[62]sfdrmg (société française de documentation et de recherche en médecine générale), has (haute autorité de santé). Prévention des chutes accidentelles chez la personne âgée. Recommandations.
Novembre 2005;


[63]sfgg (société française de gériatrie et gérontologie), has (haute autorité de santé). Évolution et prise en charge des personnes âgées faisant des chutes répétées. Recommandations.
Avril 2009;


[64] shumway-cook a, baldwin m, polissar nl, gruber w. Predicting the probability for falls in community-dwelling older adults.
Phys Ther. 1997;
77:812- 819

[65] shumway-cook a, brauer s, woollacott m. Predicting the probability for falls in community-dwelling older adults using the Timed Up & Go Test.
Phys Ther. 2000;
80:896- 903

[66] simpson jm, worsefield c, reilly e, nye n. A Standard Procedure for Using TURN180.
Physiotherapy. 2002;
88:342- 351

[67] speechley m, tinetti m. Falls and injuries in frail and vigorous community elderly persons.
JAGS. 1991;
39:46- 52

[68] stalenhoef pa, diederiks jp, knottnerus ja, kester ad, crebolder hf. A risk model for the prediction of recurrent falls in community-dwelling elderly : a prospective cohort study.
J Clin Epidemiol. 2002;
55:1088- 1094

[69] steffen tm, hacker ta, mollinger l. Age and gender-related test performance in community-dwelling elderly people : Six-Minute Walk Test, Berg Balance Scale, Timed Up & Go Test, and gait speeds.
Phys Ther. 2002;
82:128- 137

[70] tiedemann a, shimada h, sherrington c, murray s, lord s. The comparative ability of eight functional mobility tests for predicting falls in community-dwelling older people.
Age Ageing. 2008;
37:430- 435

[71] tinetti me, speechley m, ginter s. Risk factors for falls among elderly persons living in the community.
N Engl J Med. 1988;
319:1701- 1707

[72] vellas bj, wayne sj, romero l, baumgartner rn, rubenstein lz, et coll. One-leg balance is an important predictor of injurious falls in older persons.
J Am Geriatr Soc. 1997;
4:735- 738

[73] vellas bj, wayne sj, garry pj, baumgartner rn. A two-year longitudinal study of falls in 482 community-dwelling elderly adults.
J Gerontol A Biol Sci Med Sci. 1998;
53:M264- M274

[74] wall jc, bell c, campbell s, davis j. The Timed Get-up-and-Go test revisited: measurement of the component tasks.
J Rehabil Res Dev. 2000;
37:109- 113

[75] wenger ns, solomon dh, roth cp, maclean ch, saliba d, et coll. The quality of medical care provided to vulnerable community-dwelling older patients.
Ann Intern Med. 2003;
139:740- 747

[76] wenger ns, roth cp, hall wj, ganz da, snow v, et coll. Practice redesign to improve care for falls and urinary incontinence: primary care intervention for older patients.
Arch Intern Med. 2010;
170:1765- 1772

→ Aller vers SYNTHESE