2019
→ Aller vers ANALYSE→ Aller vers SYNTHESE
Évaluation de la perception
visuo-spatiale élémentaire
par le test de perception
visuo-spatiale élémentaire (PVSE)
chez l’enfant présentant un TDC
Laure Pisella
Équipe ImpAct (Intégration multisensorielle pour l’action),
Centre de recherche en neurosciences de Lyon (CRNL),
Inserm U 1028 – CNRS UMR 5292
La perception visuo-spatiale, c’est-à-dire la distinction, par la vue, de la position relative des objets dans l’environnement, et de leurs caractéristiques métriques (taille, longueur, angle), est une fonction visuelle qui ne relève pas des aires visuelles primaires ni de la voie visuelle ventrale inféro-temporale mais plutôt du gyrus occipital supérieur, du gyrus occipital médian et du cortex pariétal postérieur (Ungerleider et Mishkin 1982

; Faillenot et coll., 1997


et 1999

; Pisella et coll., 2013a

). La perception visuo-spatiale consiste donc à collecter les informations visuelles
via le système oculaire pour ensuite les analyser par la voie visuelle dorsale occipito-pariétale. Ces traitements visuo-spatiaux permettent de s’orienter dans l’espace, de distinguer les objets de l’environnement, de les organiser en une scène visuelle cohérente (mémoire de travail visuo-spatiale) mais également de guider et de contrôler visuellement les gestes de saisie ou de positionnement d’objets et les praxies manuelles.
Malgré la complexité de cette fonction visuelle, nous parlerons ici de perception visuo-spatiale élémentaire (PVSE) car la perception visuo-spatiale apparaît contribuer de façon primordiale mais non exclusive au développement de nombreuses autres fonctions encore plus complexes : le guidage visuo-manuel pour l’acquisition des schémas d’action et des coordinations motrices, la reconnaissance de symboles visuels complexes faits de la combinaison spatiale de lignes pour l’acquisition de la lecture, du dessin, de la géométrie, les représentations visuo-spatiales et approximatives de quantités pour l’arithmétique et le raisonnement logico-mathématique. La symptomatologie pariétale chez l’adulte comprend d’ailleurs des troubles de ces différentes habiletés complexes : l’ataxie optique, les apraxies d’utilisation d’objets, les acalculies, les indistinctions droite-gauche, les dyslexies spatiales, la simultagnosie et les apraxies constructives (syndromes de Balint, de Gerstmann et d’atrophie corticale postérieure ; Pisella et coll., 2013b

). D’autre part, ces zones associatives pariétales correspondent à des territoires vasculaires jonctionnels qui sont particulièrement sensibles aux événements périnataux de type hypoxie ou à la prématurité (Dutton et Jacobson, 2001

). La question de la contribution de troubles de la PVSE au TDC, à la dyslexie et à la dyscalculie se pose donc, ainsi que la prévalence de ces troubles de la PVSE en cas de prématurité et/ou d’infirmité cérébrale.
Ainsi, on trouve souvent dans la littérature que de nombreux enfants avec trouble neuro-développemental de type TDC, dyslexie ou dyscalculie présentent des troubles visuo-spatiaux (Wilson et McKenzie, 1998

; Vidyasagar et Pammer, 2010

; Fias et coll., 2013

). Cependant, la prévalence de ces troubles de la PVSE et leur contribution aux troubles des apprentissages restent flous notamment par manque d’outil d’évaluation spécifique. Les cliniciens déduisent souvent la présence d’un trouble visuo-spatial à partir de la passation de plusieurs tests multifactoriels psychomoteurs et psychologiques qui font intervenir, en plus de la PVSE, les gnosies et les aptitudes langagières (car ils utilisent souvent des images d’objets à reconnaître et des consignes complexes), ainsi que la motricité et les fonctions exécutives, à des degrés divers de complexité, de précision ou de vitesse d’exécution. Ces tests plus ou moins multifactoriels ne permettent pas d’évaluer la contribution de la PVSE dans les habiletés motrices complexes (dysgraphie, TDC).
Nous avons donc voulu développer un test spécifique évaluant la PVSE de la façon la plus isolée possible, rapide et simple d’utilisation. Ce test utilise des formes géométriques épurées et ne fait pas intervenir la motricité, le langage ou les gnosies. Il consiste à comparer deux items et à juger s’ils sont « pareils » ou « différents », notion maîtrisée à l’âge de 4 ans (Hochmann et coll., 2016

). Il comprend 6 sous-tests dont le score recueilli dans une population de sujets contrôles croît significativement entre 4 ans et l’âge adulte (Pisella et coll., 2013a

). L’échelle de cotation est donc fournie par catégorie d’âge, un enfant avec trouble des apprentissages devant être comparé aux performances d’enfants à développement typique de même âge. Chaque sous-test comprend 12 comparaisons avec une difficulté croissante, ce qui rend le test sensible pour les enfants de tous âges. Les 6 sous-tests correspondent à des aspects différents du traitement visuo-spatial : le sous-test T1 (longueurs) requiert une comparaison de la longueur de segments, le sous-test T2 (taille) requiert une comparaison de la taille de disques noirs, le sous-test T3 (angles) requiert une comparaison de l’orientation de segments, le sous-test T4 (jugement de milieu) correspond à la tâche classique de
landmark, qui requiert le jugement de position d’une marque de bissection par rapport aux deux extrémités d’un segment, le sous-test T5 (localisation de points) requiert une comparaison de la position relative de deux points par rapport à leur cadre respectif, le sous-test T6 (localisation) évalue comme le sous-test T5 l’estimation de la position relative mais avec un mode de réponse différent où les individus doivent sélectionner une position parmi un choix multiple de points de couleur. Seul le sous-test T6 plafonne à 10 ans, ce mode de réponse facilitant la réponse des sujets sains par rapport au sous-test T5, mais de façon intéressante, cela en fait un test assez sensible chez l’enfant avec trouble des apprentissages que ce choix multiple peut plutôt avoir tendance à perturber par rapport à ses performances à T5. C’est le cas chez les deux patients adultes présentant une lésion cérébrale acquise bilatérale occipito-pariétale (voie visuelle dorsale du
Where et du
How) qui ont également été testés pour valider l’hypothèse neuro-anatomique de ce test PVSE (Pisella et coll., 2013a

).
Avec ce test évaluant de façon isolée les capacités de traitement visuo-spatial de la voie visuelle dorsale, nous avons souhaité poser plus clairement 1) la question de la prévalence de ces troubles de la PVSE dans les différents troubles neuro-développementaux et/ou en cas de prématurité, ainsi que 2) le lien avec les autres fonctions évaluées par des tests plus complexes.
Ce test aurait principalement son utilité dans l’établissement de diagnostics différentiels au sein des catégories classiques de troubles de la famille des « dys » et servirait des prises en charge rééducatives plus spécifiques et donc peut-être plus efficaces car adaptées à chacun (Pisella et coll., 2013a

).
Le degré de corrélation entre les scores au test PVSE et celui aux tests cliniques classiquement utilisés renseignera sur le degré de contribution de la PVSE à ces tests. Une mauvaise corrélation pourra cependant être interprétée soit comme une contribution nulle de la PVSE soit comme une contribution réelle mais à un test trop multifactoriel pour que le score au test PVSE puisse à lui seul prédire le score au test en question.
Matériel et méthodes
Les sujets
Afin de tester la validité des échelles du test PVSE créé, une base de 450 données a été utilisée à partir de la base de données de Pisella et coll. (2013a)

complétée avec d’autres enfants sains et des enfants ayant fréquenté le centre de référence des troubles des apprentissages du CHU de Lyon, le service de néonatologie du CHU de Lyon, l’établissement Delta01
1
Établissement de l’Ain de la fondation OVE (reconnue d’utilité publique et qui compte 90 établissements médico-sociaux en France « au service de toutes les différences »).
ou le réseau Dys/10 de Lyon et ses environs. Les individus se distinguent en deux catégories.
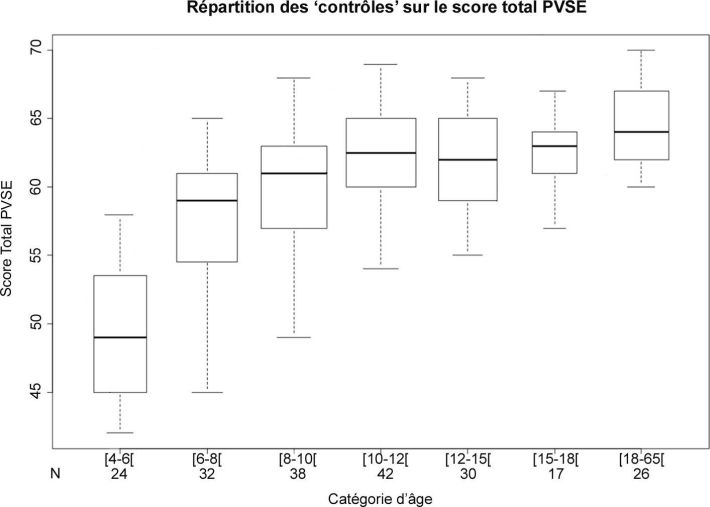
Les 209 personnes du groupe contrôle sont des sujets sains (individus ne souffrant pas de pathologies pouvant influencer, d’une manière quelconque, la perception visuo-spatiale élémentaire) âgés de 4 à 65 ans et répartis en 7 catégories d’âges : [4 ; 6[ n = 24, [6 ; 8[ n = 32, [8 ; 10[ n = 38, [10 ; 12[ n = 42, [12 ; 15[ n = 30, [15 ; 18[ n = 17, [18 ; 65[ n = 26. L’ensemble de ces sujets contrôles participe à la constitution de l’échelle de cotation des scores PVSE en fonction de l’âge (figure 1

, tableaux I

et II

). Sept enfants ont passé la WISC-IV et un a passé la MABC.
Concernant le second groupe, ce sont 225 individus ([4 ; 6[ n = 6, [6 ; 8[ n = 42, [8 ; 10[ n = 76, [10 ; 12[ n = 54, [12 ; 15[ n = 34, [15 ; 18[ n = 11, [18 ; 65[ n = 2) présentant un trouble neuro-développemental de type « dys » et/ou étant nés prématurément (voir tableau III

) dont le score au test PVSE va être comparé à celui des sujets contrôles de leur catégorie d’âge et catégorisé selon l’échelle de cotation présentée sur les tableaux I

et II

. Les enfants nés à moins de 38 semaines d’aménorrhée (SA) sans diagnostic de trouble « dys » ont été recrutés par une annonce dans le service de néonatologie et dans les établissements scolaires. Pour les enfants avec trouble « dys » qui ont fréquenté le réseau Dys/10, l’établissement Delta OVE ou le centre de référence des troubles des apprentissages du CHU de Lyon dans les quatre dernières années, le diagnostic clinique a été recueilli ainsi que, dans la mesure du possible, les scores aux tests cliniques réalisés par ces individus lors de leurs divers bilans de psychométrie, d’ergothérapie ou d’orthophonie. Les 2 adultes sont un adulte présentant un TDC et un adulte sans trouble « dys » né prématurément. Le diagnostic de trouble déficit de l’attention avec ou sans hyperactivité (TDA/H) était réalisé avec le questionnaire du DSM-5 et complété lorsque c’était possible par la TEA-Ch (Manly et coll., 2004

). Le diagnostic de TDC était réalisé sur la base des critères du DSM-5 et de la WISC-IV (en particulier les sous-tests cube et code), complétés lorsque c’était possible par la MABC (Soppelsa et Albaret, 2004

), le BHK (Charles et coll., 2003

), la NEPSY (Korkman et coll., 2012

), le
Purdue Pegboard (Tiffin, 1948

), le test des Praxies constructives de Benton (1968)

. Le diagnostic de dyslexie était réalisé sur la base des critères du DSM-5 et du test de l’Alouette (Lefavrais, 1964

) complété par un bilan d’orthophonie. Le diagnostic de dysphasie était réalisé sur la base des critères du DSM-5 et du test de la N-EEL (Chevrie-Muller et Plaza, 2001

).
Les résultats aux tests cliniques quantitatifs WISC-IV, MABC, BHK, NEPSY, Purdue Pegboard, et Praxies de Benton lorsqu’ils étaient passés et qu’ils soient dans la norme de leur âge ou non, ont été utilisés pour des corrélations avec le score au test PVSE.
Le test PVSE
Validité d’apparence
Le test PVSE est rapide à réaliser. Celui-ci dure, en moyenne, une dizaine de minutes. La particularité de ce test, par rapport aux autres existants, est qu’il va permettre d’évaluer la perception visuo-spatiale pure, c’est-à-dire en limitant, au maximum, l’interaction avec des fonctions motrices, gnosiques et langagières. Le test cherche ainsi, via son mode d’application simple et épuré, à isoler l’aspect visuo-spatial du reste des aptitudes de l’individu, à convenir à toute catégorie d’âge, dès 4 ans, et à toute catégorie pathologique.
Ce test se définit par des consignes claires et facilement compréhensibles par des enfants en bas âge. Le test va se répartir en six types d’exercices différents (appelés « sous-tests »), chacun composé de douze items. Les sous-tests ne sont pas tous présentés dès le début à l’individu examiné. Ainsi, pour chaque sous-test, la consigne est exposée et l’examinateur répond avec l’individu à deux items du sous-test servant d’exemples. Après ces deux exemples, l’individu poursuit l’évaluation seul avec douze items. Le premier sous-test est introduit et l’évaluation de ses douze items est effectuée. À son tour, le deuxième sous-test est défini puis évalué. Cette pratique est suivie jusqu’au dernier sous-test. Cela permet d’éviter toute confusion entre les différents exercices. Pour éviter toute forme de confusion, les deux items à comparer sont présentés sur une feuille blanche A4 qui va contenir uniquement les figures qui lui sont propres et ainsi écarter toutes écritures pouvant potentiellement perturber l’attention de l’individu sur le test. Concernant les modalités de réponses aux items, elles sont majoritairement binaires. Tous les items des cinq premiers sous-tests sont de type « Oui » ou « Non ». Le dernier sous-test relatif à la sélection de la position demande à l’individu de donner la couleur d’un point à sélectionner parmi un choix multiple de positions.
Validité du contenu
Le test PVSE se fractionne en six sous-tests (figure 2

). Chaque sous-test est composé de douze items cotés à 1 point chacun, qui croissent en difficulté au sein de chaque sous-test. Le test PVSE donne donc un score brut sur 72 points. C’est à partir des scores bruts obtenus pour les individus contrôles de chaque catégorie d’âge que l’échelle de cotation du test PVSE est construite. Le score brut d’un enfant avec développement atypique ne sera donc interprétable que par rapport aux performances de sa catégorie d’âge.
L’étude de la distribution du test PVSE a été opérée pour le groupe contrôle. Le score brut total PVSE est asymétrique à gauche (test de Skewness) et indique ainsi que les faibles valeurs sont plus fréquentes que celles élevées. En s’intéressant à l’aplatissement (test de Kurtosis) de ce même score, on constate que sa distribution est leptokurtique
2
Distribution leptokurtique : distribution qui s’élève assez haut et qui retombe brutalement. Ses queues de distribution comptent plus d’observations que dans une distribution gaussienne.
. Ceci permet de confirmer l’utilisation de tests non paramétriques dans les analyses statistiques concernant le test PVSE.
Fidélité
Comme attendu sur la base de la méthodologie suivie dans la constitution du test, la cohérence interne entre les six sous-tests est bonne justifiant la présence complémentaire de chacun pour évaluer la PVSE. On obtient un alpha de Cronbach égal à 0,758 (les réponses aux questions portant sur le même sujet sont corrélées) avec un intervalle de confiance à 95 % relativement précis de 0,697 à 0,805.
La fidélité test-retest est bonne. Pour ce calcul, 13 individus ont été testés une première fois puis testés à nouveau dans les mêmes conditions (sans rééducation ou avec une simple rééducation de leur vision binoculaire) avec un délai de quelques semaines à quelques mois ne les faisant pas changer de catégorie d’âge. Le calcul renvoie une corrélation intra-classe (ICC) de 0,61. Le résultat est significativement différent de 0 (p < 0,05). Néanmoins, l’intervalle de confiance à 95 % spécifie que les valeurs de la fidélité dans la population peuvent varier entre 0,13 et 0,86.
Analyses statistiques
Les analyses sont réalisées sur le logiciel Statistica. Le seuil de significativité alpha est fixé à 5 %.
Prévalence de troubles de la PVSE dans les différentes populations
Le score au test PVSE d’un individu donné va être comparé à deux valeurs de cotation :
• la valeur limite inférieure de l’interquartile des contrôles sains de même catégorie d’âge (Q1) qui correspond à la limite inférieure de la boîte à moustaches sur la figure 1

.
• la valeur limite inférieure caractérisant les valeurs aberrantes (
outlier limit ou OL = Q1 – 1,5 *
Interquartile Range) qui correspond à la valeur de la moustache inférieure sur la figure 1

.
Dans la population contrôle, par définition, 25 % des individus vont avoir un score inférieur à la valeur Q1, donc un score marquant une performance faible par rapport aux enfants de leur catégorie d’âge. L’effectif d’individus ayant un score inférieur à Q1 dans une population pathologique donnée pourra donc être comparé statistiquement au pourcentage théorique de 25 % par un test exact unilatéral de Fisher (équivalent aux tests de Chi2 mais pour des faibles effectifs).
Le pourcentage d’individus ayant un score inférieur à OL marquera quant à lui une prévalence de capacité de PVSE sévèrement échouée par rapport à leur catégorie d’âge puisque cette performance est par définition en dehors de la distribution des individus contrôle de la catégorie d’âge. Ce pourcentage sera mentionné mais ne donnera lieu à aucun test statistique.
Corrélations avec d’autres tests
La cotation au test PVSE (tableau II

), comme la note standard de la plupart des tests, prend donc en compte l’âge de l’individu. On peut par conséquent regrouper l’ensemble des individus testés quel que soit leur âge pour une analyse de corrélation avec d’autres tests (valeurs normalisées), même si les tests mesurent des capacités en développement. L’analyse des coefficients de corrélation de Spearman entre les performances cotées au test PVSE et autres tests a ici pour but de mesurer la contribution des capacités de PVSE à la réussite des différents tests (tableau IV

). Il est attendu des corrélations positives et assez élevées pour les tests considérés par les cliniciens comme des tests à forte composante visuo-spatiale. Cependant, plus le test sera multi-factoriel, plus la corrélation sera faible, un individu sans trouble de la PVSE pouvant échouer à ce test pour d’autres raisons.
Tableau I Tableau descriptif du score total brut au test PVSE du groupe contrôle (valeurs normatives)
|
Catégorie d’âge
|
Score moyen
|
Écart-type
|
OL_inf
|
Q1
|
Médiane
|
Q3
|
OL_sup
|
|
[4 ; 6[
|
49,4
|
5,06
|
42
|
45
|
49
|
53,5
|
58
|
|
[6 ; 8[
|
58,0
|
4,52
|
45
|
54,5
|
59
|
61
|
65
|
|
[8 ; 10[
|
60,3
|
4,77
|
49
|
57
|
61
|
63
|
68
|
|
[10 ; 12[
|
61,9
|
3,76
|
54
|
60
|
62,5
|
65
|
69
|
|
[12 ; 15[
|
62,1
|
3,59
|
55
|
59
|
62
|
65
|
68
|
|
[15 ; 18[
|
62,5
|
2,98
|
57
|
61
|
63
|
64
|
67
|
|
[18 ; 65[
|
64,6
|
3,16
|
60
|
62
|
64
|
67
|
70
|
OL : outlier ; Q : quartile
Tableau II Règles de cotation de l’échelle PVSE
|
Modalités de classement
|
Score associé
|
|
< OL_inf
|
1
|
|
OL_inf ≤ x < Q1
|
2
|
|
Q1 ≤ x < M
|
3
|
|
M ≤ x < OL_sup
|
4
|
|
Q3 ≤ x < OL_sup
|
5
|
|
≥ OL_sup
|
6
|
OL : outlier ; Q : quartile ; M : médiane.
Tableau III Effectifs et prévalences (%) pour les différentes catégories diagnostiques
|
Groupes
|
Effectif total
|
Effectif prématurés
≤ 37 SA
|
Effectif prématurés
≤ 33 SA
|
Effectif score PVSE < Q1
|
Effectif score PVSE < OL_inf
|
|
Trouble DYS
|
174
|
33 (19 %)
|
19 (11 %)
|
100 (57 %)**
|
32 (18 %)
|
|
Dyspraxie (TDC)
|
47
Dont :
Diagnostiqués sans MABC : 37
Diagnostiqués avec MABC
< 15e percentile : 10
|
17 (36 %)
15 (40,5 %)
1 (10 %)
|
13 (28 %)
|
29 (62 %)**
23 donc 62 %*
6 donc 60 %
|
9 (19 %)
7 donc 19 %
2 donc 20 %
|
|
TDA/H
|
10
(5 TDA et 5 TDAH)
|
2 (20 %)
(TDA sans H)
|
2 (20 %)
|
6 (60 %)
|
1 (10 %)
|
|
Dysphasie (pure ou associée à une dyslexie)
|
22 (18+4)
|
3 (17 %)
| |
4 (19 %)
|
1 (5 %)
|
|
Dyslexie
|
32
|
2 (6 %)
|
1 (3 %)
|
22 (69 %)**
|
3 (10 %)
|
|
TDC+TDA/H
|
13
|
2 (15 %)
|
0 %
|
9 (69 %)*
|
5 (39 %)
(dont les 2 prémas)
|
|
TDC+dyslexie
|
10
|
1 (10 %)
|
1 (10 %)
|
6 (60 %)
|
1 (10 %)
|
|
TDC+dysphasie
|
24
|
4 (17 %)
|
1 (4 %)
|
12 (50 %)
|
7 (29 %)
|
|
Association
≥ 3 troubles DYS
|
16
|
2 (12 %)
|
1 (6 %)
|
12 (75 %)*
|
5 (31 %)
|
|
Prématurés sans trouble DYS
|
27
|
27
|
17
|
16 (59 %)*
|
1 (6 %)
|
|
Enfants avec trouble de la vision binoculaire (sans trouble DYS)
|
14
|
0
|
0
|
5 donc 36 %
|
2 donc 14 %
|
Une prévalence de troubles de la PVSE significativement supérieure à la valeur théorique de 25 % d’après le test exact unilatéral de Fisher est indiquée par une étoile si p < 0,05, deux étoiles si p < 0,005.
OL : outlier ; Q : quartile
Tableau IV Résultats des tests de corrélation de Spearman entre les cotations standardisées au test PVSE (de 1 à 6, voir tableau II) et aux autres tests cliniques réalisés pour lesquels la valeur absolue du coefficient de corrélation est assez élevée ou la corrélation est significative (p inférieure à notre seuil alpha de 0,05 indiquée par une étoile)
|
Résultats des tests de corrélation de Spearman entre les cotations standardisées au test PVSE (de 1 à 6, voir tableau II) et aux tests suivants :
|
Effectif
|
Coefficient
de corrélation R
|
|
Sous-test arithmétique WISC-IV
|
14
|
0,66*
|
|
Praxies de Benton
|
12
|
0,61*
|
|
Purdue Pegboard : score unimanuel
|
21
|
0,60*
|
|
Flèches NEPSY-2
|
13
|
0,45
|
|
Purdue Pegboard : score bimanuel
|
19
|
0,43
|
|
Purdue Pegboard : score assemblage
|
19
|
0,42
|
|
Sous-test matrice WISC-IV
|
149
|
0,33*
|
|
Indice de raisonnement perceptif (IRP) WISC-IV
|
171
|
0,33*
|
|
Cubes NEPSY-2
|
80
|
0,31*
|
|
Dextérité manuelle MABC-2
|
45
|
-0,28
|
|
Indice de mémoire de travail (IMT) WISC-IV
|
89
|
0,25*
|
|
Sous-test cube WISC-IV
|
151
|
0,22*
|
|
Sous-test symbole WISC-IV
|
149
|
0,19*
|
Discussion
Les résultats nous permettent de valider trois hypothèses de base (validité de construit du test PVSE) :
• Hypothèse 1 : Le test PVSE mesure des capacités de traitement cortical (par la voie visuelle dorsale) et donc un trouble périphérique de la vision binoculaire sans trouble « dys » ne devrait pas affecter significativement le score au test PVSE. En effet, les individus avec un trouble de la vision binoculaire (n = 14) sans trouble neuro-développemental montrent une prévalence de 36 % de scores inférieurs à Q1 de leur catégorie d’âge. Cette prévalence n’est pas significative.
• Hypothèse 2 : Le test PVSE mesure spécifiquement des capacités de traitement visuel et nous devrions donc trouver une absence de corrélation entre le test PVSE et l’indice de compréhension verbale (ICV) de la WISC-IV. De plus, les enfants dysphasiques, quelle que soit la sévérité du trouble, ne devraient pas échouer plus que les enfants sains au test PVSE. Les résultats montrent en effet que la corrélation entre le test PVSE et l’ICV est faible et non significative (R = 0,13 ; n = 167 ; p > 0,05) et que les individus souffrant de dysphasie (n = 22) ont une prévalence de 19 % de scores inférieurs à Q1 de leur catégorie d’âge. Cette prévalence n’est pas significative.
• Hypothèse 3 : Le test PVSE devrait corréler avec les autres tests cliniques évaluant la perception visuo-spatiale sans motricité. Nous nous attendons donc à une corrélation significative avec matrice de la WISC-IV et flèches de la NEPSY. De plus, la naissance prématurée pouvant atteindre le fonctionnement des territoires jonctionnels du cortex pariétal (voie visuelle dorsale) sur lesquels reposent les capacités de perception visuo-spatiale (Dutton et Jacobson, 2001

), notamment par l’atteinte de la partie postérieure et supérieure de la substance blanche autour des ventricules latéraux (visible à l’IRM en cas de leucomalacie périventriculaire ; Fazzi et coll., 2009

), les enfants nés prématurés (≤ 37 SA) devraient échouer davantage que les enfants sains au test PVSE. Les résultats montrent en effet une corrélation significative entre le test PVSE et le sous-test matrice (R = 0,33 ; n = 149 ;
p < 0,05) de la WISC-IV. En ce qui concerne flèches de la NEPSY, la corrélation n’atteint pas la significativité malgré un coefficient de corrélation assez élevé mais l’effectif est faible (R = 0,45 ; n = 13). La prévalence de 59 % observée pour les prématurés n’ayant pas fait l’objet d’un diagnostic de trouble « dys » (n = 27) montre une différence significative à la prévalence de référence (25 %) selon le test exact unilatéral de Fisher (
p < 0,05). Les grands prématurés (nés avant 33 SA) sans trouble « dys » qui se sont prêtés au test PVSE (n = 17) présentent une prévalence équivalente de 59 %. Il est à noter qu’il y a des prématurés dans les populations avec troubles neuro-développemental, notamment parmi les dyspraxiques (36 % ; tableau III

), mais nous avons ici choisi d’exclure ces individus afin de ne pas biaiser les résultats et d’évaluer l’effet de la prématurité uniquement, même s’il est possible que la prématurité (et le trouble de la PVSE associé) soit à l’origine du trouble « dys » de l’individu.
Les résultats nous permettent d’explorer les liens entre le test PVSE et les tests du TDC.
Dans notre population d’individus présentant un TDC sans autre trouble « dys » associé, nous avons trouvé une prévalence de trouble de la PVSE de 62 % (hautement significative
p < 0,005). Un pourcentage similaire de scores inférieurs à la valeur Q1 de leur catégorie d’âge est observé que le TDC (pur) ait été diagnostiqué avec le test MABC (n = 10) ou sans le test MABC (n = 37). Ce pourcentage, déjà élevé, représente la contribution de la perception visuo-spatiale (PVSE) seule ; il est à noter qu’avec des tests évaluant des fonctions plus primaires de la vision (électro-rétinogrammes, électro-oculogrammes et potentiels évoqués visuels), ou des tests plus multifactoriels faisant intervenir les gnosies visuelles (Frostig, 1973 ; Rey, 1941) ou la motricité (cubes de Khos, 1972 ; copie de figure de Rey, 1959 ; copie de figure de Beery – VMI, 1982 ; barrage de cloches de l’Odédys, 2005), la prévalence de troubles d’ordre visuel a même été estimée à 88 % dans l’étude de Vaivre-Douret et coll. (2011)

si on fait la somme des 44 % d’enfants au profil de dyspraxie VSC (purement visuo-spatiale et visuo-constructive) et des 44 % de profils mixtes (dyspraxie VSC + idéomotrice).
Le test PVSE ne faisant pas intervenir la motricité, il ne teste que l’acuité des comparaisons spatiales visuo-visuelles. Nous nous attendons donc à une corrélation du test PVSE seulement avec les tests moteurs où le geste est guidé sous contrôle visuel direct. Nous faisons donc l’hypothèse que le test PVSE doit être corrélé avec le score de dextérité manuelle du test MABC où le mouvement est contrôlé visuellement. Il ne doit pas y avoir de corrélation avec les deux autres sous-tests du test MABC, équilibre et maîtrise de balle, où l’effecteur n’est pas toujours dans l’espace visuel et le mouvement du corps entier est contrôlé sur la base d’informations proprioceptives, tactiles et vestibulaires, à mettre en relation avec l’environnement visuel. La corrélation entre le test PVSE et le score de dextérité manuelle est proche de la significativité (R = -0,28 ; n = 45 ; p = 0,08) alors que ce n’est pas le cas pour le score d’équilibre (R = 0,005 ; n = 45 ; p > 0,05) ni de maîtrise de balle (R = -0,03 ; n = 45 ; p > 0,05). Au final, la corrélation entre le test PVSE et le score total de la MABC n’est pas significative (R = -0,12 ; n = 51 ; p > 0,05).
La dextérité manuelle peut également être évaluée par le Purdue Pegboard. La corrélation est significative avec le score unimanuel (R = 0,60 ; n = 21 ; p < 0,05) mais n’atteint pas la significativité malgré des coefficients de corrélation élevés pour le score bimanuel (R = 0,43 ; n = 19 ; p > 0,05) ou le score d’assemblage (R = 0,42 ; n = 19 ; p > 0,05). Il semblerait donc dans ce test où la motricité fine est importante mais également la précision gestuelle, qu’un déficit puisse venir d’un trouble visuo-spatial.
La contribution visuo-spatiale est importante dans tous les tests faisant intervenir la manipulation de pièces de construction. Le test des praxies constructives de Benton corrèle significativement avec le test PVSE malgré un petit effectif (R = 0,61 ; n = 12 ; p < 0,05). Le PVSE est aussi corrélé significativement avec cube de la NEPSY (R = 0,31 ; n = 80 ; p < 0,05) et avec cube de la WISC-IV (R = 0,22 ; n = 151 ; p < 0,05).
Pour les tests faisant intervenir l’outil scripteur, les coefficients de corrélation sont en général très faibles révélant une faible contribution du contrôle visuel direct pour les schémas moteurs de tenue et de manipulation du stylo et surtout d’écriture. En effet, le score du PVSE ne corrèle ni avec le score de qualité graphique (R = -0,05 ; n = 68 ; p > 0,05) ni avec le score de vitesse graphique (R = -0,002 ; n = 69 ; p> 0,05) du BHK utilisé pour le diagnostic de dysgraphie. Le sous-test code de la WISC-IV qui sollicite l’écriture ne corrèle pas non plus avec le test PVSE (R = 0,15 ; n = 150 ; p > 0,05) mais le sous-test symbole pour lequel l’outil scripteur est seulement là pour sélectionner une réponse perceptive parmi des distracteurs corrèle quand même significativement avec le PVSE (R = 0,19 ; n = 149 ; p < 0,05). On n’observe pas de corrélation entre le test PVSE et les tests de copie de figure (R = 0,16 ; n = 69 ; p > 0,05) et de précision visuo-motrice (R = 0,06 ; n = 25 ; p > 0,05) de la NEPSY ; pas de corrélation non plus avec le sous-test de barrage de la WISC-IV (R = 0,01 ; n = 13 ; p > 0,05).
Le sous-test arithmétique de la WISC-IV est fortement corrélé au test PVSE malgré un petit effectif (R = 0,66 ; n = 14 ;
p < 0,05). C’est aussi le cas des opérations mentales de l’indice de mémoire de travail (IMT) de la WISC-IV (R = 0,25 ; n = 89 ;
p < 0,05). Vaivre-Douret et coll. (2011)

ont également rapporté que les enfants du profil visuo-spatial et visuo-constructif échouaient à 89 % en arithmétique.
Conclusion
Notre étude a démontré une forte prévalence de troubles de la PVSE dans le TDC avec un test pur ne faisant pas intervenir la motricité, les gnosies, le langage et les fonctions exécutives complexes. Il est cependant notable que cette forte prévalence n’est pas spécifique du TDC puisque les enfants dyslexiques par exemple échouent également significativement au test PVSE et que c’est chez les enfants « multi-dys » que la prévalence de déficits de la PVSE est la plus élevée (75 %). La PVSE est donc importante pour de nombreuses fonctions et pas spécifiquement pour les praxies. On trouve notamment une forte corrélation entre le score au test PVSE et au sous-test arithmétique de la WISC-IV.
Le lien (causal) entre trouble de la PVSE et TDC est donc difficile à établir. En fait, à part le sous-test symbole de la WISC-IV où le stylo sert simplement à « pointer » la cible parmi des distracteurs, les tâches motrices qui corrèlent significativement avec la PVSE ont en commun de faire intervenir le membre supérieur sans l’intermédiaire d’outil dans une tâche motrice réalisée sous contrôle visuel direct : dextérité manuelle du MABC, score unimanuel du Purdue Pegboard, praxies constructives de Benton et différents tests visuo-constructifs consistant à reproduire un modèle à partir de cubes. Le TDC étant diagnostiqué pour 1/3 sur la base de ce contrôle visuel du geste manuel (scores de dextérité), pour 1/3 sur la base du contrôle postural (scores en équilibre) et pour 1/3 sur la base de la mise en relation visuo-proprioceptive des informations spatiales provenant respectivement de l’environnement et du corps (avec les scores de maîtrise de balle), nous ne trouvons pas de corrélation entre PVSE et le score total du MABC. La plupart des enfants sont diagnostiqués TDC avec un score total qui atteint le seuil du fait d’une atteinte de ces trois domaines moteurs dont l’origine ne peut pas être la PVSE.
La mise en relation entre vision et proprioception n’est pas évaluée par le test PVSE qui ne fait pas intervenir la main mais est également atteinte en cas de lésion pariétale et d’ataxie optique (Blangero et coll., 2007

; Pisella et coll., 2009

et 2015

). Un enfant qui aurait un profil pariétal complet serait donc atteint dans les deux domaines de la dextérité manuelle et de la maîtrise de balle et pourrait dépasser le seuil pathologique de la MABC. En revanche, un enfant spécifiquement mais sévèrement atteint dans un domaine particulier (par exemple la dextérité manuelle suite à une atteinte de la PVSE) ne va pas atteindre le seuil pathologique, c’est le cas par exemple de nombreux prématurés. Certains cliniciens diagnostiqueront quand même dans ce cas une dyspraxie visuo-spatiale sur la base de tests typiquement visuo-constructifs (comme les tests de cube, le test des praxies de Benton).
Références
[1] Benton AL. Test de praxie constructive tridimensionelle.
Paris:Éditions du Centre de Psychologie Appliquée;
1968;

[2] Blangero A, Ota T, Delporte L, et al . Optic ataxia is not only « optic »: Impaired spatial integration of proprioceptive information.
Neuroimage. 2007;
36 (suppl 2):T61
-8

[3] Charles M, Soppelsa R, Albaret JM. BHK – Échelle d’évaluation rapide de l’écriture chez l’enfant.
Paris:Éditions du Centre de Psychologie Appliquée;
2003;

[4] Chevrie-Muller C, Plaza M. N-EEL : nouvelles épreuves pour l’examen du langage.
Paris:Éditions du Centre de Psychologie Appliquée;
2001;

[5] Dutton GN, Jacobson LK. Cerebral visual impairment in children.
Semin Neonatol. 2001;
6:477
-85

[6] Faillenot I, Decety J, Jeannerod M. Human brain activity related to the perception of spatial features of objects.
Neuroimage. 1999;
10:114
-24

[7] Faillenot I, Toni I, Decety J, et al . Visual pathways for object-oriented action and object recognition: functional anatomy with PET.
Cereb Cortex. 1997a;
7:77
-85

[8] Faillenot I, Sakata H, Costes N, et al . Visual working memory for shape and 3D-orientation: a PET study.
Neuroreport. 1997b;
8:859
-62

[9] Fazzi E, Bova S, Giovenzana A, et al . Cognitive visual dysfunctions in preterm children with periventricular leukomalacia.
Dev Med Child Neurol. 2009;
51:974
-81

[10] Fias W, Menon V, Szucs D. Multiple components of developmental dyscalculia.
Trends Neurosci Educ. 2013;
2:43
-7

[11] Hochmann JR, Mody S, Carey S. Infants’ representations of same and different in match- and non-match-to-sample.
Cogn Psychol. 2016;
86:87
-111

[12] Korkman M, Kirk U, Kemp S. NEPSY-2 : bilan neuropsychologique de l’enfant.
(2
e ed).
Paris:Éditions du Centre de Psychologie Appliquée;
2012;

[13] Lefavrais P. Alouette : test d’analyse de la lecture et de la dyslexie.
Montrouge:Éditions du Centre de Psychologie Appliquée;
1964;

[14] Manly T, Robertson IH, Anderson V, et al . TEA-Ch : test d’évaluation de l’attention chez l’enfant.
Paris:Éditions du Centre de Psychologie Appliquée;
2004;

[15] Pisella L, André V, Gavault E, et al . A test revealing the slow acquisition and the dorsal stream substrate of visuo-spatial perception.
Neuropsychologia. 2013a;
51:106
-13

[16] Pisella L, Blangero A, Tilikete C, et al . Attentional disorders. Chapter 16.
In: In : Ochsner K, Kosslyn S (eds), editors.
The Oxford Handbook of cognitive neuroscience, volume 1 : Core topics.
Oxford:UK, Oxford University Press;
2013b.
p. 319
-50

[17] Pisella L, Rossetti Y, Rode G, et al . L’ataxie optique dans le syndrome de Balint.
In: In : Pérennou D, Rode G, Azouvi P, et al. (eds), editors.
La cognition spatiale. Échanges en réadaptation.
Montpellier:Sauramps médical;
2015.
p. 173
-184

[18] Pisella L, Sergio L, Blangero A, et al . Optic ataxia and the function of the dorsal stream: contributions to perception and action.
Neuropsychologia. 2009;
47:3033
-44

[19] Soppelsa R, Albaret JM. Manuel de la batterie d’évaluation du mouvement chez l’enfant.
Paris:Éditions du Centre de Psychologie Appliquée;
2004;

[20] Tiffin J, Asher EJ. The Purdue Pegboard: NNNorms and studies of reliability and validity.
J Appl Psychol. 1948;
32:234
-47

[21] Ungerleider LG, Mishkin M. Two cortical visual systems.
In: In : Ingle DJ, Goodale MA, Mansfield RJW (eds), editors.
Analysis of visual behavior.
Cambridge, MA:MIT press;
1982.
p. 549
-86

[22] Vaivre-Douret L, Lalanne C, Ingster-Moati I, et al . Subtypes of developmental coordination disorder: research on their nature and etiology.
Dev Neuropsychol. 2011;
36:614
-43

[23] Vidyasagar TR, Pammer K. Dyslexia: a deficit in visuo-spatial attention, not in phonological processing.
Trends Cogn Sci. 2010;
14:57
-63

[24] Wilson PH, McKenzie BE. Information processing deficits associated with developmental coordination disorder: a meta-analysis of research findings.
J Child Psychol Psychiatry. 1998;
39:829
-40

 ; Faillenot et coll., 1997
; Faillenot et coll., 1997
 et 1999
et 1999 ; Pisella et coll., 2013a
; Pisella et coll., 2013a ). La perception visuo-spatiale consiste donc à collecter les informations visuelles via le système oculaire pour ensuite les analyser par la voie visuelle dorsale occipito-pariétale. Ces traitements visuo-spatiaux permettent de s’orienter dans l’espace, de distinguer les objets de l’environnement, de les organiser en une scène visuelle cohérente (mémoire de travail visuo-spatiale) mais également de guider et de contrôler visuellement les gestes de saisie ou de positionnement d’objets et les praxies manuelles.
). La perception visuo-spatiale consiste donc à collecter les informations visuelles via le système oculaire pour ensuite les analyser par la voie visuelle dorsale occipito-pariétale. Ces traitements visuo-spatiaux permettent de s’orienter dans l’espace, de distinguer les objets de l’environnement, de les organiser en une scène visuelle cohérente (mémoire de travail visuo-spatiale) mais également de guider et de contrôler visuellement les gestes de saisie ou de positionnement d’objets et les praxies manuelles. ). D’autre part, ces zones associatives pariétales correspondent à des territoires vasculaires jonctionnels qui sont particulièrement sensibles aux événements périnataux de type hypoxie ou à la prématurité (Dutton et Jacobson, 2001
). D’autre part, ces zones associatives pariétales correspondent à des territoires vasculaires jonctionnels qui sont particulièrement sensibles aux événements périnataux de type hypoxie ou à la prématurité (Dutton et Jacobson, 2001 ). La question de la contribution de troubles de la PVSE au TDC, à la dyslexie et à la dyscalculie se pose donc, ainsi que la prévalence de ces troubles de la PVSE en cas de prématurité et/ou d’infirmité cérébrale.
). La question de la contribution de troubles de la PVSE au TDC, à la dyslexie et à la dyscalculie se pose donc, ainsi que la prévalence de ces troubles de la PVSE en cas de prématurité et/ou d’infirmité cérébrale. ; Vidyasagar et Pammer, 2010
; Vidyasagar et Pammer, 2010 ; Fias et coll., 2013
; Fias et coll., 2013 ). Cependant, la prévalence de ces troubles de la PVSE et leur contribution aux troubles des apprentissages restent flous notamment par manque d’outil d’évaluation spécifique. Les cliniciens déduisent souvent la présence d’un trouble visuo-spatial à partir de la passation de plusieurs tests multifactoriels psychomoteurs et psychologiques qui font intervenir, en plus de la PVSE, les gnosies et les aptitudes langagières (car ils utilisent souvent des images d’objets à reconnaître et des consignes complexes), ainsi que la motricité et les fonctions exécutives, à des degrés divers de complexité, de précision ou de vitesse d’exécution. Ces tests plus ou moins multifactoriels ne permettent pas d’évaluer la contribution de la PVSE dans les habiletés motrices complexes (dysgraphie, TDC).
). Cependant, la prévalence de ces troubles de la PVSE et leur contribution aux troubles des apprentissages restent flous notamment par manque d’outil d’évaluation spécifique. Les cliniciens déduisent souvent la présence d’un trouble visuo-spatial à partir de la passation de plusieurs tests multifactoriels psychomoteurs et psychologiques qui font intervenir, en plus de la PVSE, les gnosies et les aptitudes langagières (car ils utilisent souvent des images d’objets à reconnaître et des consignes complexes), ainsi que la motricité et les fonctions exécutives, à des degrés divers de complexité, de précision ou de vitesse d’exécution. Ces tests plus ou moins multifactoriels ne permettent pas d’évaluer la contribution de la PVSE dans les habiletés motrices complexes (dysgraphie, TDC). ). Il comprend 6 sous-tests dont le score recueilli dans une population de sujets contrôles croît significativement entre 4 ans et l’âge adulte (Pisella et coll., 2013a
). Il comprend 6 sous-tests dont le score recueilli dans une population de sujets contrôles croît significativement entre 4 ans et l’âge adulte (Pisella et coll., 2013a ). L’échelle de cotation est donc fournie par catégorie d’âge, un enfant avec trouble des apprentissages devant être comparé aux performances d’enfants à développement typique de même âge. Chaque sous-test comprend 12 comparaisons avec une difficulté croissante, ce qui rend le test sensible pour les enfants de tous âges. Les 6 sous-tests correspondent à des aspects différents du traitement visuo-spatial : le sous-test T1 (longueurs) requiert une comparaison de la longueur de segments, le sous-test T2 (taille) requiert une comparaison de la taille de disques noirs, le sous-test T3 (angles) requiert une comparaison de l’orientation de segments, le sous-test T4 (jugement de milieu) correspond à la tâche classique de landmark, qui requiert le jugement de position d’une marque de bissection par rapport aux deux extrémités d’un segment, le sous-test T5 (localisation de points) requiert une comparaison de la position relative de deux points par rapport à leur cadre respectif, le sous-test T6 (localisation) évalue comme le sous-test T5 l’estimation de la position relative mais avec un mode de réponse différent où les individus doivent sélectionner une position parmi un choix multiple de points de couleur. Seul le sous-test T6 plafonne à 10 ans, ce mode de réponse facilitant la réponse des sujets sains par rapport au sous-test T5, mais de façon intéressante, cela en fait un test assez sensible chez l’enfant avec trouble des apprentissages que ce choix multiple peut plutôt avoir tendance à perturber par rapport à ses performances à T5. C’est le cas chez les deux patients adultes présentant une lésion cérébrale acquise bilatérale occipito-pariétale (voie visuelle dorsale du Where et du How) qui ont également été testés pour valider l’hypothèse neuro-anatomique de ce test PVSE (Pisella et coll., 2013a
). L’échelle de cotation est donc fournie par catégorie d’âge, un enfant avec trouble des apprentissages devant être comparé aux performances d’enfants à développement typique de même âge. Chaque sous-test comprend 12 comparaisons avec une difficulté croissante, ce qui rend le test sensible pour les enfants de tous âges. Les 6 sous-tests correspondent à des aspects différents du traitement visuo-spatial : le sous-test T1 (longueurs) requiert une comparaison de la longueur de segments, le sous-test T2 (taille) requiert une comparaison de la taille de disques noirs, le sous-test T3 (angles) requiert une comparaison de l’orientation de segments, le sous-test T4 (jugement de milieu) correspond à la tâche classique de landmark, qui requiert le jugement de position d’une marque de bissection par rapport aux deux extrémités d’un segment, le sous-test T5 (localisation de points) requiert une comparaison de la position relative de deux points par rapport à leur cadre respectif, le sous-test T6 (localisation) évalue comme le sous-test T5 l’estimation de la position relative mais avec un mode de réponse différent où les individus doivent sélectionner une position parmi un choix multiple de points de couleur. Seul le sous-test T6 plafonne à 10 ans, ce mode de réponse facilitant la réponse des sujets sains par rapport au sous-test T5, mais de façon intéressante, cela en fait un test assez sensible chez l’enfant avec trouble des apprentissages que ce choix multiple peut plutôt avoir tendance à perturber par rapport à ses performances à T5. C’est le cas chez les deux patients adultes présentant une lésion cérébrale acquise bilatérale occipito-pariétale (voie visuelle dorsale du Where et du How) qui ont également été testés pour valider l’hypothèse neuro-anatomique de ce test PVSE (Pisella et coll., 2013a ).
). ).
). complétée avec d’autres enfants sains et des enfants ayant fréquenté le centre de référence des troubles des apprentissages du CHU de Lyon, le service de néonatologie du CHU de Lyon, l’établissement Delta011
ou le réseau Dys/10 de Lyon et ses environs. Les individus se distinguent en deux catégories.
complétée avec d’autres enfants sains et des enfants ayant fréquenté le centre de référence des troubles des apprentissages du CHU de Lyon, le service de néonatologie du CHU de Lyon, l’établissement Delta011
ou le réseau Dys/10 de Lyon et ses environs. Les individus se distinguent en deux catégories. , tableaux I
, tableaux I et II
et II ). Sept enfants ont passé la WISC-IV et un a passé la MABC.
). Sept enfants ont passé la WISC-IV et un a passé la MABC. ) dont le score au test PVSE va être comparé à celui des sujets contrôles de leur catégorie d’âge et catégorisé selon l’échelle de cotation présentée sur les tableaux I
) dont le score au test PVSE va être comparé à celui des sujets contrôles de leur catégorie d’âge et catégorisé selon l’échelle de cotation présentée sur les tableaux I et II
et II . Les enfants nés à moins de 38 semaines d’aménorrhée (SA) sans diagnostic de trouble « dys » ont été recrutés par une annonce dans le service de néonatologie et dans les établissements scolaires. Pour les enfants avec trouble « dys » qui ont fréquenté le réseau Dys/10, l’établissement Delta OVE ou le centre de référence des troubles des apprentissages du CHU de Lyon dans les quatre dernières années, le diagnostic clinique a été recueilli ainsi que, dans la mesure du possible, les scores aux tests cliniques réalisés par ces individus lors de leurs divers bilans de psychométrie, d’ergothérapie ou d’orthophonie. Les 2 adultes sont un adulte présentant un TDC et un adulte sans trouble « dys » né prématurément. Le diagnostic de trouble déficit de l’attention avec ou sans hyperactivité (TDA/H) était réalisé avec le questionnaire du DSM-5 et complété lorsque c’était possible par la TEA-Ch (Manly et coll., 2004
. Les enfants nés à moins de 38 semaines d’aménorrhée (SA) sans diagnostic de trouble « dys » ont été recrutés par une annonce dans le service de néonatologie et dans les établissements scolaires. Pour les enfants avec trouble « dys » qui ont fréquenté le réseau Dys/10, l’établissement Delta OVE ou le centre de référence des troubles des apprentissages du CHU de Lyon dans les quatre dernières années, le diagnostic clinique a été recueilli ainsi que, dans la mesure du possible, les scores aux tests cliniques réalisés par ces individus lors de leurs divers bilans de psychométrie, d’ergothérapie ou d’orthophonie. Les 2 adultes sont un adulte présentant un TDC et un adulte sans trouble « dys » né prématurément. Le diagnostic de trouble déficit de l’attention avec ou sans hyperactivité (TDA/H) était réalisé avec le questionnaire du DSM-5 et complété lorsque c’était possible par la TEA-Ch (Manly et coll., 2004 ). Le diagnostic de TDC était réalisé sur la base des critères du DSM-5 et de la WISC-IV (en particulier les sous-tests cube et code), complétés lorsque c’était possible par la MABC (Soppelsa et Albaret, 2004
). Le diagnostic de TDC était réalisé sur la base des critères du DSM-5 et de la WISC-IV (en particulier les sous-tests cube et code), complétés lorsque c’était possible par la MABC (Soppelsa et Albaret, 2004 ), le BHK (Charles et coll., 2003
), le BHK (Charles et coll., 2003 ), la NEPSY (Korkman et coll., 2012
), la NEPSY (Korkman et coll., 2012 ), le Purdue Pegboard (Tiffin, 1948
), le Purdue Pegboard (Tiffin, 1948 ), le test des Praxies constructives de Benton (1968)
), le test des Praxies constructives de Benton (1968) . Le diagnostic de dyslexie était réalisé sur la base des critères du DSM-5 et du test de l’Alouette (Lefavrais, 1964
. Le diagnostic de dyslexie était réalisé sur la base des critères du DSM-5 et du test de l’Alouette (Lefavrais, 1964 ) complété par un bilan d’orthophonie. Le diagnostic de dysphasie était réalisé sur la base des critères du DSM-5 et du test de la N-EEL (Chevrie-Muller et Plaza, 2001
) complété par un bilan d’orthophonie. Le diagnostic de dysphasie était réalisé sur la base des critères du DSM-5 et du test de la N-EEL (Chevrie-Muller et Plaza, 2001 ).
). ). Chaque sous-test est composé de douze items cotés à 1 point chacun, qui croissent en difficulté au sein de chaque sous-test. Le test PVSE donne donc un score brut sur 72 points. C’est à partir des scores bruts obtenus pour les individus contrôles de chaque catégorie d’âge que l’échelle de cotation du test PVSE est construite. Le score brut d’un enfant avec développement atypique ne sera donc interprétable que par rapport aux performances de sa catégorie d’âge.
). Chaque sous-test est composé de douze items cotés à 1 point chacun, qui croissent en difficulté au sein de chaque sous-test. Le test PVSE donne donc un score brut sur 72 points. C’est à partir des scores bruts obtenus pour les individus contrôles de chaque catégorie d’âge que l’échelle de cotation du test PVSE est construite. Le score brut d’un enfant avec développement atypique ne sera donc interprétable que par rapport aux performances de sa catégorie d’âge. .
. .
. ), comme la note standard de la plupart des tests, prend donc en compte l’âge de l’individu. On peut par conséquent regrouper l’ensemble des individus testés quel que soit leur âge pour une analyse de corrélation avec d’autres tests (valeurs normalisées), même si les tests mesurent des capacités en développement. L’analyse des coefficients de corrélation de Spearman entre les performances cotées au test PVSE et autres tests a ici pour but de mesurer la contribution des capacités de PVSE à la réussite des différents tests (tableau IV
), comme la note standard de la plupart des tests, prend donc en compte l’âge de l’individu. On peut par conséquent regrouper l’ensemble des individus testés quel que soit leur âge pour une analyse de corrélation avec d’autres tests (valeurs normalisées), même si les tests mesurent des capacités en développement. L’analyse des coefficients de corrélation de Spearman entre les performances cotées au test PVSE et autres tests a ici pour but de mesurer la contribution des capacités de PVSE à la réussite des différents tests (tableau IV ). Il est attendu des corrélations positives et assez élevées pour les tests considérés par les cliniciens comme des tests à forte composante visuo-spatiale. Cependant, plus le test sera multi-factoriel, plus la corrélation sera faible, un individu sans trouble de la PVSE pouvant échouer à ce test pour d’autres raisons.
). Il est attendu des corrélations positives et assez élevées pour les tests considérés par les cliniciens comme des tests à forte composante visuo-spatiale. Cependant, plus le test sera multi-factoriel, plus la corrélation sera faible, un individu sans trouble de la PVSE pouvant échouer à ce test pour d’autres raisons. ), notamment par l’atteinte de la partie postérieure et supérieure de la substance blanche autour des ventricules latéraux (visible à l’IRM en cas de leucomalacie périventriculaire ; Fazzi et coll., 2009
), notamment par l’atteinte de la partie postérieure et supérieure de la substance blanche autour des ventricules latéraux (visible à l’IRM en cas de leucomalacie périventriculaire ; Fazzi et coll., 2009 ), les enfants nés prématurés (≤ 37 SA) devraient échouer davantage que les enfants sains au test PVSE. Les résultats montrent en effet une corrélation significative entre le test PVSE et le sous-test matrice (R = 0,33 ; n = 149 ; p < 0,05) de la WISC-IV. En ce qui concerne flèches de la NEPSY, la corrélation n’atteint pas la significativité malgré un coefficient de corrélation assez élevé mais l’effectif est faible (R = 0,45 ; n = 13). La prévalence de 59 % observée pour les prématurés n’ayant pas fait l’objet d’un diagnostic de trouble « dys » (n = 27) montre une différence significative à la prévalence de référence (25 %) selon le test exact unilatéral de Fisher (p < 0,05). Les grands prématurés (nés avant 33 SA) sans trouble « dys » qui se sont prêtés au test PVSE (n = 17) présentent une prévalence équivalente de 59 %. Il est à noter qu’il y a des prématurés dans les populations avec troubles neuro-développemental, notamment parmi les dyspraxiques (36 % ; tableau III
), les enfants nés prématurés (≤ 37 SA) devraient échouer davantage que les enfants sains au test PVSE. Les résultats montrent en effet une corrélation significative entre le test PVSE et le sous-test matrice (R = 0,33 ; n = 149 ; p < 0,05) de la WISC-IV. En ce qui concerne flèches de la NEPSY, la corrélation n’atteint pas la significativité malgré un coefficient de corrélation assez élevé mais l’effectif est faible (R = 0,45 ; n = 13). La prévalence de 59 % observée pour les prématurés n’ayant pas fait l’objet d’un diagnostic de trouble « dys » (n = 27) montre une différence significative à la prévalence de référence (25 %) selon le test exact unilatéral de Fisher (p < 0,05). Les grands prématurés (nés avant 33 SA) sans trouble « dys » qui se sont prêtés au test PVSE (n = 17) présentent une prévalence équivalente de 59 %. Il est à noter qu’il y a des prématurés dans les populations avec troubles neuro-développemental, notamment parmi les dyspraxiques (36 % ; tableau III ), mais nous avons ici choisi d’exclure ces individus afin de ne pas biaiser les résultats et d’évaluer l’effet de la prématurité uniquement, même s’il est possible que la prématurité (et le trouble de la PVSE associé) soit à l’origine du trouble « dys » de l’individu.
), mais nous avons ici choisi d’exclure ces individus afin de ne pas biaiser les résultats et d’évaluer l’effet de la prématurité uniquement, même s’il est possible que la prématurité (et le trouble de la PVSE associé) soit à l’origine du trouble « dys » de l’individu. si on fait la somme des 44 % d’enfants au profil de dyspraxie VSC (purement visuo-spatiale et visuo-constructive) et des 44 % de profils mixtes (dyspraxie VSC + idéomotrice).
si on fait la somme des 44 % d’enfants au profil de dyspraxie VSC (purement visuo-spatiale et visuo-constructive) et des 44 % de profils mixtes (dyspraxie VSC + idéomotrice). ont également rapporté que les enfants du profil visuo-spatial et visuo-constructif échouaient à 89 % en arithmétique.
ont également rapporté que les enfants du profil visuo-spatial et visuo-constructif échouaient à 89 % en arithmétique. ; Pisella et coll., 2009
; Pisella et coll., 2009 et 2015
et 2015 ). Un enfant qui aurait un profil pariétal complet serait donc atteint dans les deux domaines de la dextérité manuelle et de la maîtrise de balle et pourrait dépasser le seuil pathologique de la MABC. En revanche, un enfant spécifiquement mais sévèrement atteint dans un domaine particulier (par exemple la dextérité manuelle suite à une atteinte de la PVSE) ne va pas atteindre le seuil pathologique, c’est le cas par exemple de nombreux prématurés. Certains cliniciens diagnostiqueront quand même dans ce cas une dyspraxie visuo-spatiale sur la base de tests typiquement visuo-constructifs (comme les tests de cube, le test des praxies de Benton).
). Un enfant qui aurait un profil pariétal complet serait donc atteint dans les deux domaines de la dextérité manuelle et de la maîtrise de balle et pourrait dépasser le seuil pathologique de la MABC. En revanche, un enfant spécifiquement mais sévèrement atteint dans un domaine particulier (par exemple la dextérité manuelle suite à une atteinte de la PVSE) ne va pas atteindre le seuil pathologique, c’est le cas par exemple de nombreux prématurés. Certains cliniciens diagnostiqueront quand même dans ce cas une dyspraxie visuo-spatiale sur la base de tests typiquement visuo-constructifs (comme les tests de cube, le test des praxies de Benton).