I. Contexte socio-politique, données de surveillance de la santé et exposition des populations de Polynésie française aux retombées des essais nucléaires
2021
| ANALYSE |
2-
État de santé en Polynésie française
Sources et qualité des données sanitaires en Polynésie française
 ; Gleize et coll., 2000
; Gleize et coll., 2000 ). Le registre a obtenu la qualification par le Comité national des registres4
pour la période 1998-2002 mais il a été déqualifié en 2003. Un audit a ensuite été effectué sur place et, bien qu’il reste actif, le registre n’est plus évalué depuis et il y a ponctuellement des problèmes d’accès aux sources de données. Le Plan cancer 2018-2022 de Polynésie française place la requalification de ce registre comme un axe prioritaire5
;
). Le registre a obtenu la qualification par le Comité national des registres4
pour la période 1998-2002 mais il a été déqualifié en 2003. Un audit a ensuite été effectué sur place et, bien qu’il reste actif, le registre n’est plus évalué depuis et il y a ponctuellement des problèmes d’accès aux sources de données. Le Plan cancer 2018-2022 de Polynésie française place la requalification de ce registre comme un axe prioritaire5
; ; Bertrand et Berry, 2013
; Bertrand et Berry, 2013 ). Il s’agit d’une enquête transversale descriptive réalisée selon le modèle STEPwise de l’Organisation mondiale de la santé (OMS) auprès d’un échantillon représentatif de la population polynésienne de 3 469 personnes âgées de 18 à 64 ans, réparties sur l’ensemble des archipels. Les données de l’enquête Podium, effectuée en 2007-2008 dans quatre territoires d’Outre-mer (Guadeloupe, Martinique, Guyane et Polynésie française) sur environ 600 adultes et 300 enfants dans chaque territoire, ont estimé la prévalence du surpoids et de l’obésité avec prise en compte de mesures anthropométriques (Inamo, 2011
). Il s’agit d’une enquête transversale descriptive réalisée selon le modèle STEPwise de l’Organisation mondiale de la santé (OMS) auprès d’un échantillon représentatif de la population polynésienne de 3 469 personnes âgées de 18 à 64 ans, réparties sur l’ensemble des archipels. Les données de l’enquête Podium, effectuée en 2007-2008 dans quatre territoires d’Outre-mer (Guadeloupe, Martinique, Guyane et Polynésie française) sur environ 600 adultes et 300 enfants dans chaque territoire, ont estimé la prévalence du surpoids et de l’obésité avec prise en compte de mesures anthropométriques (Inamo, 2011 ; Daigre et coll., 2012
; Daigre et coll., 2012 ) ;
) ; ) ;
) ; ) ou l’enquête sur les substances psychoactives utilisées parmi les patients des centres d’addiction des DOM, de la Polynésie française et de la Nouvelle-Calédonie (étude OPPIDUM7
) (Daveluy et coll., 2017
) ou l’enquête sur les substances psychoactives utilisées parmi les patients des centres d’addiction des DOM, de la Polynésie française et de la Nouvelle-Calédonie (étude OPPIDUM7
) (Daveluy et coll., 2017 ) ;
) ;Éléments de démographie
Situation démographique actuelle et évolution depuis les années 1960
 montre que cette répartition a beaucoup changé depuis les années 1960. Les îles du Vent rassemblent maintenant 75 % des habitants et les communes de l’agglomération urbaine de Papeete concentrent plus de 40 % de la population totale de Polynésie française.
montre que cette répartition a beaucoup changé depuis les années 1960. Les îles du Vent rassemblent maintenant 75 % des habitants et les communes de l’agglomération urbaine de Papeete concentrent plus de 40 % de la population totale de Polynésie française.Tableau 2.I Répartition géographique de la population de Polynésie française entre 1962 et 2015 (Source : Institut de statistique de Polynésie française [ISPF] – recensement)
|
Répartition de la population par subdivision (%)
|
||
|---|---|---|
|
Archipel
|
1962
|
2015
|
|
Îles du Vent
|
59
|
75
|
|
Îles Sous-le-Vent
|
19
|
12
|
|
Îles Marquises
|
6
|
4
|
|
Îles Australes
|
5
|
3
|
|
Îles Tuamotu-Gambier
|
11
|
7
|
|
Polynésie française
|
100
|
100
|
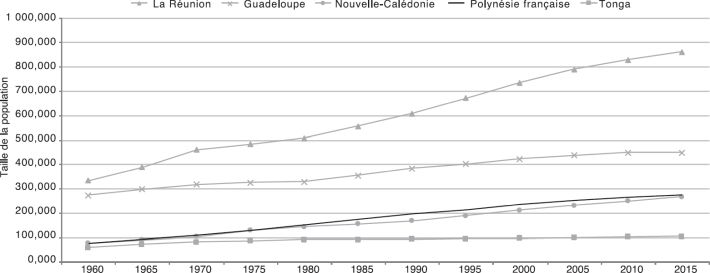
 à 2.1G
à 2.1G décrivent l’évolution démographique de la Polynésie française depuis les années 1960, et la compare aux situations et évolutions de métropole, Nouvelle-Calédonie, Guadeloupe, Réunion. Les évolutions démographiques des îles Tonga, royaume indépendant membre du Commonwealth, sont également ajoutées afin d’avoir une comparaison avec une autre nation du Pacifique. Ces données sont extraites du site internet des Nations Unies (United Nations, 201711
). La figure 2.1A
décrivent l’évolution démographique de la Polynésie française depuis les années 1960, et la compare aux situations et évolutions de métropole, Nouvelle-Calédonie, Guadeloupe, Réunion. Les évolutions démographiques des îles Tonga, royaume indépendant membre du Commonwealth, sont également ajoutées afin d’avoir une comparaison avec une autre nation du Pacifique. Ces données sont extraites du site internet des Nations Unies (United Nations, 201711
). La figure 2.1A montre que la population de la Polynésie française a plus que triplé depuis les années 1960, avec une tendance parallèle à celle de la Nouvelle-Calédonie, même si un léger décrochage est observé à partir des années 1980. La figure 2.1B
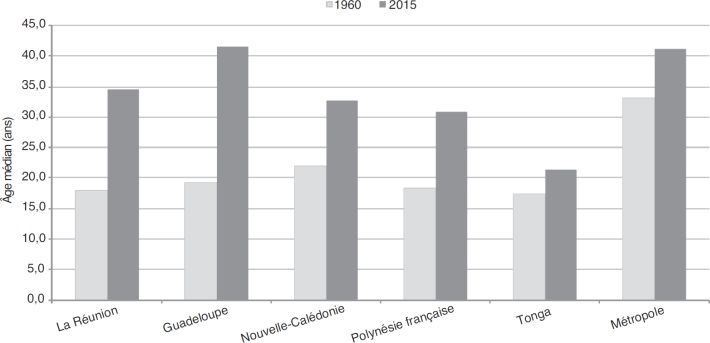
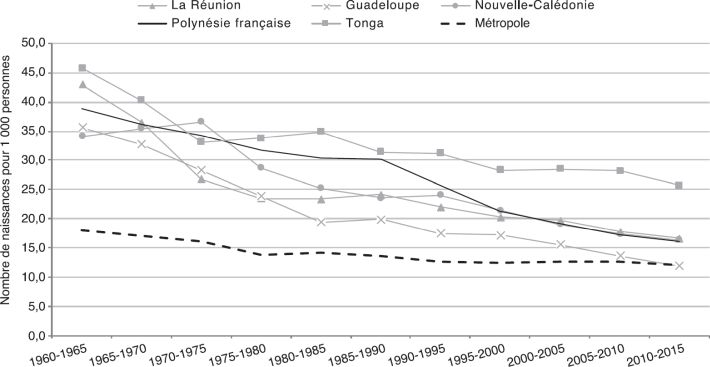
montre que la population de la Polynésie française a plus que triplé depuis les années 1960, avec une tendance parallèle à celle de la Nouvelle-Calédonie, même si un léger décrochage est observé à partir des années 1980. La figure 2.1B montre que la population a beaucoup vieilli entre 1960 et 2015 passant d’un âge médian de 18 à 31 ans. Cette population reste pourtant jeune par rapport à celle de la métropole et de la Guadeloupe, alors qu’elle est nettement plus âgée qu’à Tonga. Le taux de natalité a nettement baissé (figure 2.1C
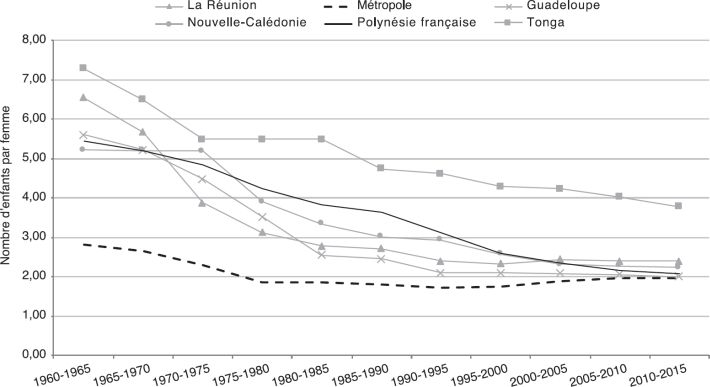
montre que la population a beaucoup vieilli entre 1960 et 2015 passant d’un âge médian de 18 à 31 ans. Cette population reste pourtant jeune par rapport à celle de la métropole et de la Guadeloupe, alors qu’elle est nettement plus âgée qu’à Tonga. Le taux de natalité a nettement baissé (figure 2.1C ), et le nombre d’enfants par femme est passé de 5,5 dans les années 1960 à 2 en 2015 (figure 2.1D
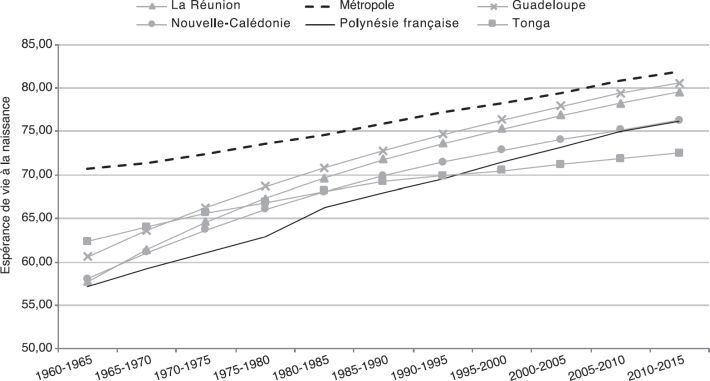
), et le nombre d’enfants par femme est passé de 5,5 dans les années 1960 à 2 en 2015 (figure 2.1D ). L’espérance de vie à la naissance a fortement augmenté sur l’ensemble de la période, de presque 4 mois par an, pour atteindre 76 ans en 2015 (figure 2.1E
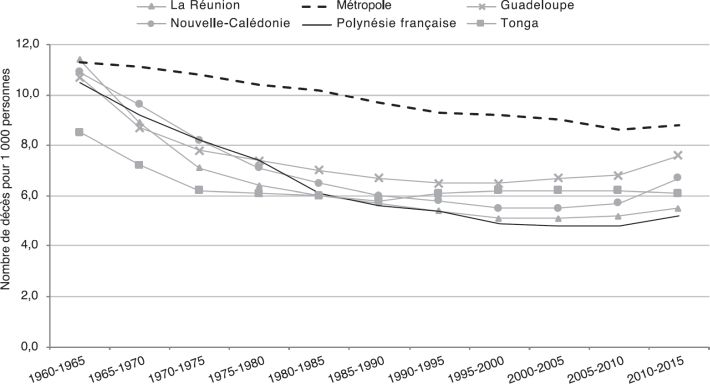
). L’espérance de vie à la naissance a fortement augmenté sur l’ensemble de la période, de presque 4 mois par an, pour atteindre 76 ans en 2015 (figure 2.1E ) mais reste en dessous de celle de la métropole, de la Réunion et de la Guadeloupe. La mortalité a beaucoup baissé jusque dans les années 1990, pour stagner ensuite (figure 2.1F
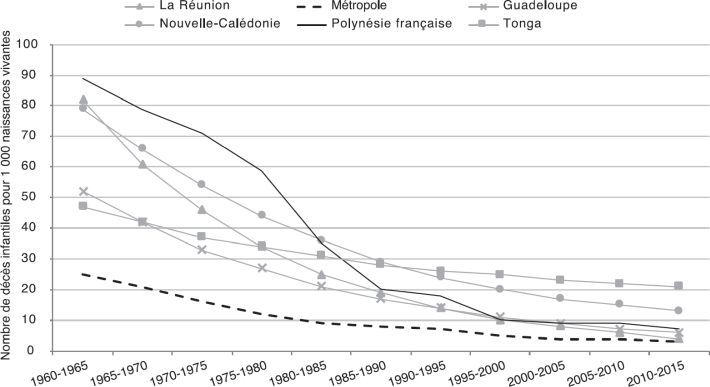
) mais reste en dessous de celle de la métropole, de la Réunion et de la Guadeloupe. La mortalité a beaucoup baissé jusque dans les années 1990, pour stagner ensuite (figure 2.1F ), en raison de l’augmentation de l’espérance de vie et du vieillissement de la population. Alors qu’elle était très élevée dans les années 1960, la mortalité infantile a fortement baissé, avec un décrochage notable entre les années 1975 et 1995, qui ne s’observe pas de façon aussi brusque pour les autres territoires d’Outre-mer (figure 2.1G
), en raison de l’augmentation de l’espérance de vie et du vieillissement de la population. Alors qu’elle était très élevée dans les années 1960, la mortalité infantile a fortement baissé, avec un décrochage notable entre les années 1975 et 1995, qui ne s’observe pas de façon aussi brusque pour les autres territoires d’Outre-mer (figure 2.1G ).
). | Figure 2.1A Évolution de la taille de la population depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
 | Figure 2.1B Évolution de l’âge médian de la population depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
 ). Il convient de noter qu’un solde migratoire particulièrement déficitaire est apparu depuis la fin des années 1990, avec près de 1 500 départs nets chaque année entre 2007 et 201212
. Il faut également souligner que le chômage a récemment beaucoup augmenté. Le taux de chômage a presque doublé en cinq ans, passant, selon l’ISPF, de 11,7 % en 2007 à 21,8 % en 2012. Il est particulièrement élevé aux Australes (29,3 %) et aux Marquises (30,6 %). Il a aussi beaucoup augmenté aux îles Sous-le-Vent (25,2 % en 2012, contre 11,4 % en 2007). Le taux de chômage polynésien dépasse largement celui de la France métropolitaine mais se situe encore légèrement en dessous de celui des départements d’Outre-mer13
.
). Il convient de noter qu’un solde migratoire particulièrement déficitaire est apparu depuis la fin des années 1990, avec près de 1 500 départs nets chaque année entre 2007 et 201212
. Il faut également souligner que le chômage a récemment beaucoup augmenté. Le taux de chômage a presque doublé en cinq ans, passant, selon l’ISPF, de 11,7 % en 2007 à 21,8 % en 2012. Il est particulièrement élevé aux Australes (29,3 %) et aux Marquises (30,6 %). Il a aussi beaucoup augmenté aux îles Sous-le-Vent (25,2 % en 2012, contre 11,4 % en 2007). Le taux de chômage polynésien dépasse largement celui de la France métropolitaine mais se situe encore légèrement en dessous de celui des départements d’Outre-mer13
. | Figure 2.1C Évolution du nombre de naissances pour 1000 personnes depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
 | Figure 2.1D Évolution du nombre d’enfants par femme depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
 | Figure 2.1E Évolution de l’espérance de vie à la naissance depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
 | Figure 2.1F Évolution du nombre de décès pour 1 000 personnes depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
 | Figure 2.1G Évolution du nombre de décès infantiles pour 1 000 naissances vivantes depuis les années 1960 (données extraites du site internet des Nations Unies ; United Nations, 2017*) |
Impact démographique et sanitaire de l’installation du Centre d’Expérimentation du Pacifique (1962-1995)
 ; Regnault, 1997
; Regnault, 1997 ; Merceron, 2005
; Merceron, 2005 ; Barthe, 2017
; Barthe, 2017 ). Ces changements sont d’abord d’ordre économique, on parle d’un « boom économique » exceptionnel. Il y a eu la mise en place très rapide de lourds travaux et infrastructures utiles à la construction et au fonctionnement du CEP puis nécessaires pour renforcer les services publics d’éducation, de santé et de transports. Les transferts financiers massifs depuis la métropole et la politique d’importation qui les a accompagnés ont bouleversé la société en profondeur. Mais ce boom, s’il a augmenté le niveau de vie global, est souvent qualifié d’artificiel par les auteurs, et il a accru la dépendance économique vis-à-vis du monde extérieur, et principalement de la métropole (Vigneron, 1989b
). Ces changements sont d’abord d’ordre économique, on parle d’un « boom économique » exceptionnel. Il y a eu la mise en place très rapide de lourds travaux et infrastructures utiles à la construction et au fonctionnement du CEP puis nécessaires pour renforcer les services publics d’éducation, de santé et de transports. Les transferts financiers massifs depuis la métropole et la politique d’importation qui les a accompagnés ont bouleversé la société en profondeur. Mais ce boom, s’il a augmenté le niveau de vie global, est souvent qualifié d’artificiel par les auteurs, et il a accru la dépendance économique vis-à-vis du monde extérieur, et principalement de la métropole (Vigneron, 1989b et 1993
et 1993 ).
). ). Pendant cette période, « La Polynésie française présente une répartition de ses actifs comparable à celle d’une société post-industrielle, sans que le territoire ait été véritablement industrialisé, parce qu’elle bénéficie d’une manne comparable à celle d’un État pétrolier » (Merceron, 2005
). Pendant cette période, « La Polynésie française présente une répartition de ses actifs comparable à celle d’une société post-industrielle, sans que le territoire ait été véritablement industrialisé, parce qu’elle bénéficie d’une manne comparable à celle d’un État pétrolier » (Merceron, 2005 ). Mais une fois les infrastructures mises en place, le nombre de travailleurs locaux sur les sites se réduit tout aussi rapidement. En fait, les effectifs des employés par le CEP fluctuent en fonction de l’irrégularité des tirs et de la présence militaire constituée pour la circonstance (Blanchet, 1995
). Mais une fois les infrastructures mises en place, le nombre de travailleurs locaux sur les sites se réduit tout aussi rapidement. En fait, les effectifs des employés par le CEP fluctuent en fonction de l’irrégularité des tirs et de la présence militaire constituée pour la circonstance (Blanchet, 1995 ). Puis ensuite, « l’abandon de Hao et de Mururoa par le CEP a plongé les Tuamotu du Centre dans une certaine léthargie économique » (Merceron, 2005
). Puis ensuite, « l’abandon de Hao et de Mururoa par le CEP a plongé les Tuamotu du Centre dans une certaine léthargie économique » (Merceron, 2005 ). Mais les retombées des activités du CEP et les participations de l’État ont mis à la disposition des autorités territoriales et municipales des fonds considérables qui n’ont pas été investis dans des activités productives, et il n’y a pas vraiment eu d’activité de substitution mise en place suite à la fermeture du CEP (Regnault, 1997
). Mais les retombées des activités du CEP et les participations de l’État ont mis à la disposition des autorités territoriales et municipales des fonds considérables qui n’ont pas été investis dans des activités productives, et il n’y a pas vraiment eu d’activité de substitution mise en place suite à la fermeture du CEP (Regnault, 1997 ).
). ). La consommation d’alcool y a toujours été importante, mais elle semble avoir été particulièrement importante entre 1965 et 1975 (Vigneron, 1989a
). La consommation d’alcool y a toujours été importante, mais elle semble avoir été particulièrement importante entre 1965 et 1975 (Vigneron, 1989a ; FAO, 200314
). Par ailleurs, l’alimentation a également été complètement bouleversée, passant d’une autoproduction alimentaire à une monétisation des aliments, et à une importation massive de produits importés et transformés, consolidant la dépendance vis-à-vis de l’extérieur.
; FAO, 200314
). Par ailleurs, l’alimentation a également été complètement bouleversée, passant d’une autoproduction alimentaire à une monétisation des aliments, et à une importation massive de produits importés et transformés, consolidant la dépendance vis-à-vis de l’extérieur. ), avec l’exode rural massif, l’urbanisation accélérée et la création de bidonvilles dans l’agglomération tahitienne, ainsi que la généralisation du salariat. Le secteur tertiaire s’est développé au détriment du secteur primaire, précipitant l’abandon des structures traditionnelles mises en place au long du xixe siècle (Serra-Mallol, 2013
), avec l’exode rural massif, l’urbanisation accélérée et la création de bidonvilles dans l’agglomération tahitienne, ainsi que la généralisation du salariat. Le secteur tertiaire s’est développé au détriment du secteur primaire, précipitant l’abandon des structures traditionnelles mises en place au long du xixe siècle (Serra-Mallol, 2013 ). Un niveau exceptionnellement élevé de décès liés aux accidents de la route, tel qu’il est estimé dans les années 1980, est d’ailleurs l’illustration d’une urbanisation trop rapide et mal maîtrisée (Vigneron, 1993
). Un niveau exceptionnellement élevé de décès liés aux accidents de la route, tel qu’il est estimé dans les années 1980, est d’ailleurs l’illustration d’une urbanisation trop rapide et mal maîtrisée (Vigneron, 1993 ).
).Causes de décès et principales pathologies associées
 ).
). ). Yen Kai Sun et coll. ont publié en 2016 une étude sur les causes de décès en Polynésie française de 1984 à 2010, dont les principaux résultats sont résumés dans le tableau 2.II
). Yen Kai Sun et coll. ont publié en 2016 une étude sur les causes de décès en Polynésie française de 1984 à 2010, dont les principaux résultats sont résumés dans le tableau 2.II (Yen Kai Sun et coll., 2016
(Yen Kai Sun et coll., 2016 ). Les causes principales de décès sur l’ensemble de la période étaient liées à des maladies circulatoires, avec une baisse importante entre 1984 et 2010 malgré la persistance des facteurs de risque. Viennent ensuite les décès par cancers, avec une légère augmentation sur la période d’étude. Ensuite, les décès étaient liés aux maladies du système respiratoire et aux causes externes, qui ont également baissé. Enfin, les décès liés aux maladies endocriniennes, nutritionnelles et métaboliques ont augmenté sur cette même période. L’étude souligne une nette amélioration de la qualité du codage des données sur la période avec une baisse constante des codages inconnus ou mal définis. Ces évolutions sont donc à prendre avec prudence. En raison de la faible taille de la population dans certains archipels, aucune analyse précise des évolutions géographiques des causes de décès n’est effectuée (Yen Kai Sun et coll., 2016
). Les causes principales de décès sur l’ensemble de la période étaient liées à des maladies circulatoires, avec une baisse importante entre 1984 et 2010 malgré la persistance des facteurs de risque. Viennent ensuite les décès par cancers, avec une légère augmentation sur la période d’étude. Ensuite, les décès étaient liés aux maladies du système respiratoire et aux causes externes, qui ont également baissé. Enfin, les décès liés aux maladies endocriniennes, nutritionnelles et métaboliques ont augmenté sur cette même période. L’étude souligne une nette amélioration de la qualité du codage des données sur la période avec une baisse constante des codages inconnus ou mal définis. Ces évolutions sont donc à prendre avec prudence. En raison de la faible taille de la population dans certains archipels, aucune analyse précise des évolutions géographiques des causes de décès n’est effectuée (Yen Kai Sun et coll., 2016 ).
).
Tableau 2.II Mortalité par causes principales en Polynésie française en 1984 et 2010 (d’après Yen Kai Sun et coll., 2016 )
)
|
Taux standardisés de mortalité pour 100 000 habitants, hommes et femmes*
|
||
|---|---|---|
|
1984
|
2010
|
|
|
Maladies de l’appareil circulatoire
|
260,0
|
154,5
|
|
Cancers
|
125,4
|
132,0
|
|
Maladie de l’appareil respiratoire
|
70,1
|
38,7
|
|
Causes externes de blessure
|
60,8
|
40,1
|
|
Maladies infectieuses et parasitaires
|
26,1
|
27,9
|
|
Maladies endocriniennes, nutritionnelles et métaboliques
|
16,2
|
24,0
|
* Standardisation sur la population mondiale.
 ). La mortalité prématurée a été estimée à partir des causes de mortalité les plus fréquentes avant 65 ans. Pour les hommes, il s’agissait des causes externes pour 23 %, des maladies de l’appareil circulatoire pour 22 % et des cancers pour 21 %. Pour les femmes, il s’agissait des cancers pour 31 %, des maladies de l’appareil circulatoire pour 21 % et des causes externes pour 12 %. Les cancers à l’origine des décès prématurés étaient principalement, chez les hommes les cancers broncho-pulmonaires, et chez les femmes le cancer du sein et cancers broncho-pulmonaires. Enfin, l’étude compare ces principales causes de décès à celles de la métropole et à celles des départements d’Outre-mer (Guadeloupe, Martinique, Guyane et Réunion). Pour les hommes et pour les femmes, les taux de mortalité par maladies de l’appareil circulatoire sont nettement plus élevés qu’en métropole et que dans les DOM. Les taux de mortalité par cancer sont similaires à ceux de la métropole pour les hommes, et supérieurs aux DOM. Pour les femmes, ces taux sont plus élevés qu’en métropole et que dans les DOM (Yen Kai Sun et coll., 2016
). La mortalité prématurée a été estimée à partir des causes de mortalité les plus fréquentes avant 65 ans. Pour les hommes, il s’agissait des causes externes pour 23 %, des maladies de l’appareil circulatoire pour 22 % et des cancers pour 21 %. Pour les femmes, il s’agissait des cancers pour 31 %, des maladies de l’appareil circulatoire pour 21 % et des causes externes pour 12 %. Les cancers à l’origine des décès prématurés étaient principalement, chez les hommes les cancers broncho-pulmonaires, et chez les femmes le cancer du sein et cancers broncho-pulmonaires. Enfin, l’étude compare ces principales causes de décès à celles de la métropole et à celles des départements d’Outre-mer (Guadeloupe, Martinique, Guyane et Réunion). Pour les hommes et pour les femmes, les taux de mortalité par maladies de l’appareil circulatoire sont nettement plus élevés qu’en métropole et que dans les DOM. Les taux de mortalité par cancer sont similaires à ceux de la métropole pour les hommes, et supérieurs aux DOM. Pour les femmes, ces taux sont plus élevés qu’en métropole et que dans les DOM (Yen Kai Sun et coll., 2016 ).
). résume l’ensemble des études publiées portant sur des estimations de la mortalité par cancer, à partir des certificats de décès. La mortalité par cancer a légèrement augmenté entre 1984 et 2010, passant de 125,4 décès pour 100 000 habitants en 1984 à 132 en 2010 (Yen Kai Sun et coll., 2016
résume l’ensemble des études publiées portant sur des estimations de la mortalité par cancer, à partir des certificats de décès. La mortalité par cancer a légèrement augmenté entre 1984 et 2010, passant de 125,4 décès pour 100 000 habitants en 1984 à 132 en 2010 (Yen Kai Sun et coll., 2016 ). Sur l’ensemble de la période, ces taux étaient assez similaires à ceux de la métropole pour les hommes et bien supérieurs pour les femmes. La mortalité par cancer du poumon chez les femmes était nettement supérieure à celle de la métropole (Binder-Foucard et coll., 2013
). Sur l’ensemble de la période, ces taux étaient assez similaires à ceux de la métropole pour les hommes et bien supérieurs pour les femmes. La mortalité par cancer du poumon chez les femmes était nettement supérieure à celle de la métropole (Binder-Foucard et coll., 2013 ). La mortalité par cancer du sein est assez proche de celle de la métropole. Sur la période 1984-1992, la mortalité par cancer de la thyroïde, bien que faible, était plus élevée que celle des Maoris et Hawaïens, l’excès étant uniquement significatif pour les femmes polynésiennes comparées aux femmes hawaïennes (de Vathaire et Le Vu, 1996
). La mortalité par cancer du sein est assez proche de celle de la métropole. Sur la période 1984-1992, la mortalité par cancer de la thyroïde, bien que faible, était plus élevée que celle des Maoris et Hawaïens, l’excès étant uniquement significatif pour les femmes polynésiennes comparées aux femmes hawaïennes (de Vathaire et Le Vu, 1996 ).
).Pathologies non transmissibles
 montre la répartition de la prévalence des longues maladies en fonction des pathologies et leur évolution entre 1995 et 2017. Ces chiffres ne doivent pas être interprétés en termes d’incidence de pathologies (nombre de nouveaux cas par année) et par ailleurs, des patients peuvent être affectés par une pathologie sans demander la longue durée. Néanmoins, ces chiffres permettent de voir de façon grossière l’augmentation de la part des patients affectés par des pathologies cardiovasculaires, principalement l’hypertension artérielle et les affections pulmonaires. On note également l’augmentation de la part du diabète et des affections pulmonaires, et la baisse importante de la part du rhumatisme articulaire aigu.
montre la répartition de la prévalence des longues maladies en fonction des pathologies et leur évolution entre 1995 et 2017. Ces chiffres ne doivent pas être interprétés en termes d’incidence de pathologies (nombre de nouveaux cas par année) et par ailleurs, des patients peuvent être affectés par une pathologie sans demander la longue durée. Néanmoins, ces chiffres permettent de voir de façon grossière l’augmentation de la part des patients affectés par des pathologies cardiovasculaires, principalement l’hypertension artérielle et les affections pulmonaires. On note également l’augmentation de la part du diabète et des affections pulmonaires, et la baisse importante de la part du rhumatisme articulaire aigu.Tableau 2.III Publications produisant des estimations de la mortalité par cancer en Polynésie française
|
Référence
|
Objectif
|
Sources de données
|
Période de recueil
|
Taux standardisé (Monde) tous cancers, pour 100 000 habitants
|
Principaux résultats par localisation
|
Autres résultats
|
Commentaires
|
|
Estimation de la mortalité par cancer en Polynésie française et comparaison avec celle de Maoris de Nouvelle-Zélande et Hawaïens
|
Institut territorial de la Statistique
|
1984-1992
|
Hommes : 167 (154-181)
Femmes : 131 (120-142)
|
- Mortalité par cancer du poumon : 59,1 (51,2-67,1) chez les hommes et 21,7 (17,1-26,4) chez les femmes, inférieure à celle des Maoris et Hawaïens
- Mortalité par cancer de la thyroïde plus élevée que chez les Maoris et Hawaïens, elle-même parmi les plus élevées
|
- 25 % de causes de décès mal ou indéterminées
- Étude de la mortalité par archipel non fiable
|
||
|
Description des causes de décès (dont cancers) en Polynésie française et comparaison avec la métropole et les DOM
|
Institut de la Statistique de Polynésie française
|
2005-2010
|
Hommes : 156
Femmes : 111
|
Mortalité chez les hommes :
- Poumon : 47,8
- Prostate : 18,9
- Tissus lymphatiques et hématopoïétiques : 14,6
- Foie et voies biliaires : 10,6
Mortalité chez les femmes :
- Sein : 24,9
- Poumon : 22,1
- Utérus : 11,5
|
Chez les hommes :
- Mortalité tous cancers similaire à la métropole, et supérieure aux DOM
- Mortalité par cancer du poumon similaire à celle de métropole, mais nettement plus élevée que celle des DOM
- Mortalité par cancer du côlon nettement inférieure à celle de métropole
Chez les femmes :
- Mortalité tous cancers nettement plus élevée qu’en métropole et que dans les DOM
- Mortalité par cancer du poumon plus élevée qu’en métropole et que dans les DOM
- Mortalité par cancer du sein similaire à celle de métropole mais supérieure à celle des DOM
|
- Pourcentage de causes de décès manquantes faible
- Pas d’analyse géographique des décès par cancer
- Pas d’intervalle de confiance
|
|
 | Figure 2.2 Part des principales causes de longue maladie en 1995 et 2017 en Polynésie (Source : Caisse de prévoyance sociale) |
Principaux facteurs de risque
 ) et estimait la prévalence du surpoids, du tabagisme, de la consommation d’alcool, du diabète et de l’hypertension artérielle au sein de la population adulte. Des informations plus récentes proviennent d’une enquête santé réalisée en 2010 (Bertrand et coll., 2012
) et estimait la prévalence du surpoids, du tabagisme, de la consommation d’alcool, du diabète et de l’hypertension artérielle au sein de la population adulte. Des informations plus récentes proviennent d’une enquête santé réalisée en 2010 (Bertrand et coll., 2012 ; Bertrand et Berry, 2013
; Bertrand et Berry, 2013 ). Cette enquête ayant été réalisée suivant des guidelines de l’OMS, il est possible de comparer ses résultats à ceux d’autres territoires, notamment du Pacifique (Kessaram et coll., 2015a
). Cette enquête ayant été réalisée suivant des guidelines de l’OMS, il est possible de comparer ses résultats à ceux d’autres territoires, notamment du Pacifique (Kessaram et coll., 2015a , b
, b et c
et c , 2016
, 2016 ) et ceux de métropole issus des différentes enquêtes santé.
) et ceux de métropole issus des différentes enquêtes santé.Tabac et alcool
 ). La prévalence du tabagisme a augmenté depuis 1995, notamment chez les femmes, passant de 37 % en 1995 à 44 % en 2010, ce qui est un niveau particulièrement élevé (Direction de la santé, 1998
). La prévalence du tabagisme a augmenté depuis 1995, notamment chez les femmes, passant de 37 % en 1995 à 44 % en 2010, ce qui est un niveau particulièrement élevé (Direction de la santé, 1998 ). Il convient de noter qu’une autre étude plus ancienne avait observé que les jeunes fumaient de plus en plus tôt (Beck, 2010
). Il convient de noter qu’une autre étude plus ancienne avait observé que les jeunes fumaient de plus en plus tôt (Beck, 2010 ). La prévalence du tabagisme en Polynésie française est au-dessus de celle enregistrée en métropole qui était d’environ 30 % en 2010 (Pasquereau et coll., 2018
). La prévalence du tabagisme en Polynésie française est au-dessus de celle enregistrée en métropole qui était d’environ 30 % en 2010 (Pasquereau et coll., 2018 ). Comparée aux autres pays du Pacifique, la Polynésie française avait un taux de fumeurs plutôt parmi les plus bas pour les hommes, mais parmi les plus élevés pour les femmes (Kessaram, 2015a
). Comparée aux autres pays du Pacifique, la Polynésie française avait un taux de fumeurs plutôt parmi les plus bas pour les hommes, mais parmi les plus élevés pour les femmes (Kessaram, 2015a et b
et b ).
). ), même si elle a nettement baissé depuis la période 1965-1975 où elle était plus particulièrement élevée16
(Vigneron, 1989a
), même si elle a nettement baissé depuis la période 1965-1975 où elle était plus particulièrement élevée16
(Vigneron, 1989a ; FAO, 200317
). L’enquête santé réalisée en 1995 estimait la prévalence de la consommation excessive d’alcool à 30 %. Dans l’enquête santé de 2010, 67 % des personnes déclaraient avoir consommé de l’alcool au cours des 12 derniers mois dont un quart déclaraient être des consommateurs quotidiens ou réguliers. La prévalence était plus élevée chez les hommes que chez les femmes et diminuait avec l’âge (Bertrand et Berry, 2013
; FAO, 200317
). L’enquête santé réalisée en 1995 estimait la prévalence de la consommation excessive d’alcool à 30 %. Dans l’enquête santé de 2010, 67 % des personnes déclaraient avoir consommé de l’alcool au cours des 12 derniers mois dont un quart déclaraient être des consommateurs quotidiens ou réguliers. La prévalence était plus élevée chez les hommes que chez les femmes et diminuait avec l’âge (Bertrand et Berry, 2013 ). La quantité moyenne d’alcool consommée par occasion au cours des 30 derniers jours était de 10,8 verres standards, ce qui est évocateur d’une consommation de type « binge-drinking »18
. Par rapport aux autres territoires du Pacifique, les polynésiens ont une consommation d’alcool parmi les plus élevées, avec une consommation très importante chez les femmes, même si elle est inférieure à celle de la Nouvelle-Calédonie (Kessaram et coll., 2015a
). La quantité moyenne d’alcool consommée par occasion au cours des 30 derniers jours était de 10,8 verres standards, ce qui est évocateur d’une consommation de type « binge-drinking »18
. Par rapport aux autres territoires du Pacifique, les polynésiens ont une consommation d’alcool parmi les plus élevées, avec une consommation très importante chez les femmes, même si elle est inférieure à celle de la Nouvelle-Calédonie (Kessaram et coll., 2015a ).
). ; Brugiroux et coll., 2011
; Brugiroux et coll., 2011 ; Beck et coll., 2012
; Beck et coll., 2012 ). Par ailleurs, l’enquête OPPIDUM menée auprès des centres d’addiction en Outre-mer en 2012-2013 montrait que parmi les patients qui consultaient dans ces centres en Polynésie française, 87 % consommaient du cannabis, 52 % du tabac et 23 % de l’alcool. En métropole en 2013, ces chiffres étaient respectivement de 36 %, 92 % et 23 % (Daveluy et coll., 2017
). Par ailleurs, l’enquête OPPIDUM menée auprès des centres d’addiction en Outre-mer en 2012-2013 montrait que parmi les patients qui consultaient dans ces centres en Polynésie française, 87 % consommaient du cannabis, 52 % du tabac et 23 % de l’alcool. En métropole en 2013, ces chiffres étaient respectivement de 36 %, 92 % et 23 % (Daveluy et coll., 2017 ).
).Alimentation, activité physique et surpoids
 ; Serra-Mallol, 2008
; Serra-Mallol, 2008 ). Malgré une prise de conscience récente sur les conséquences sanitaires de ce mode de vie, beaucoup manger, de façon compulsive et irrégulière, reste une constante du comportement alimentaire, en particulier à Tahiti (Serra-Mallol, 2008
). Malgré une prise de conscience récente sur les conséquences sanitaires de ce mode de vie, beaucoup manger, de façon compulsive et irrégulière, reste une constante du comportement alimentaire, en particulier à Tahiti (Serra-Mallol, 2008 ).
). ; Serra-Mallol, 2013
; Serra-Mallol, 2013 ). L’alimentation traditionnelle a donc été remplacée par une alimentation importée et transformée qui représentait 80 % de la nourriture disponible en 1995 et 90 % en 2009 (Gatti et coll., 2015
). L’alimentation traditionnelle a donc été remplacée par une alimentation importée et transformée qui représentait 80 % de la nourriture disponible en 1995 et 90 % en 2009 (Gatti et coll., 2015 ). Cette dépendance à la nourriture importée est maintenant commune à presque toutes les îles du Pacifique (Curtis, 2009
). Cette dépendance à la nourriture importée est maintenant commune à presque toutes les îles du Pacifique (Curtis, 2009 ). Par ailleurs, comme dans l’ensemble des territoires d’Outre-mer, malgré des réglementations, les aliments et boissons sont plus sucrés qu’en métropole (Cour des comptes, 2014
). Par ailleurs, comme dans l’ensemble des territoires d’Outre-mer, malgré des réglementations, les aliments et boissons sont plus sucrés qu’en métropole (Cour des comptes, 2014 ). La consommation en aliments gras et en protéines a également beaucoup augmenté, comme cela est rapporté dans les travaux de Ulijaszek (2005
). La consommation en aliments gras et en protéines a également beaucoup augmenté, comme cela est rapporté dans les travaux de Ulijaszek (2005 ) entre 1960 et 2000 : par exemple, la consommation moyenne de viande par jour par habitant est passée de 74 g en 1961 à 270 g en 2000. Dans l’enquête santé de 2010, les personnes interrogées consommaient en moyenne 2,6 portions de fruits et légumes par jour, sans différence entre hommes et femmes, ce qui est loin des recommandations internationales de cinq fruits et légumes par jour. Le contexte géographique du territoire rend difficile l’accessibilité aux fruits et légumes et les conditions géologiques ne permettent pas de développer des productions maraîchères. Par ailleurs, ces denrées restent à un prix élevé (Bertrand et Berry, 2013
) entre 1960 et 2000 : par exemple, la consommation moyenne de viande par jour par habitant est passée de 74 g en 1961 à 270 g en 2000. Dans l’enquête santé de 2010, les personnes interrogées consommaient en moyenne 2,6 portions de fruits et légumes par jour, sans différence entre hommes et femmes, ce qui est loin des recommandations internationales de cinq fruits et légumes par jour. Le contexte géographique du territoire rend difficile l’accessibilité aux fruits et légumes et les conditions géologiques ne permettent pas de développer des productions maraîchères. Par ailleurs, ces denrées restent à un prix élevé (Bertrand et Berry, 2013 ).
). ), proche du niveau en métropole, qui est de 25 % chez les femmes et 21 % chez les hommes dans l’Étude nationale nutrition santé (ENNS) de 2006 (Usen, 2007
), proche du niveau en métropole, qui est de 25 % chez les femmes et 21 % chez les hommes dans l’Étude nationale nutrition santé (ENNS) de 2006 (Usen, 2007 ). Par ailleurs, parmi les autres territoires du Pacifique, la Polynésie française a un taux d’activité physique « limité » parmi les plus bas (Kessaram et coll., 2015a
). Par ailleurs, parmi les autres territoires du Pacifique, la Polynésie française a un taux d’activité physique « limité » parmi les plus bas (Kessaram et coll., 2015a ).
). ). C’est le cas également en Polynésie française. L’enquête santé réalisée en 1995 estimait la prévalence du surpoids dans la population à 71 % environ et 37 % au stade d’obésité (Direction de la santé, 1998
). C’est le cas également en Polynésie française. L’enquête santé réalisée en 1995 estimait la prévalence du surpoids dans la population à 71 % environ et 37 % au stade d’obésité (Direction de la santé, 1998 ). D’après l’enquête santé de 2010, l’indice de masse corporelle (IMC) moyen de la population était de 29,3 kg/m2, sans différence entre les hommes et les femmes. La prévalence de l’excès de poids était de 70 % et celle de l’obésité de 40 % (Bertrand et Berry, 2013
). D’après l’enquête santé de 2010, l’indice de masse corporelle (IMC) moyen de la population était de 29,3 kg/m2, sans différence entre les hommes et les femmes. La prévalence de l’excès de poids était de 70 % et celle de l’obésité de 40 % (Bertrand et Berry, 2013 ), ce qui montre une stabilité depuis 1995. La Polynésie française est bien au-dessus du niveau d’obésité en France métropolitaine qui est de l’ordre de 17 % (Verdot et coll., 2017
), ce qui montre une stabilité depuis 1995. La Polynésie française est bien au-dessus du niveau d’obésité en France métropolitaine qui est de l’ordre de 17 % (Verdot et coll., 2017 ; Équipe de surveillance et d’épidémiologie nutritionnelle Esen, 2017
; Équipe de surveillance et d’épidémiologie nutritionnelle Esen, 2017 ), mais se situe en dessous de la moyenne régionale du Pacifique (Kessaram et coll., 2015a
), mais se situe en dessous de la moyenne régionale du Pacifique (Kessaram et coll., 2015a ). Il faut noter que c’est dans l’ensemble de la Polynésie et Micronésie que la prévalence du surpoids et de l’obésité est la plus élevée au monde (NCD Risk Factor Collaboration, 2016a
). Il faut noter que c’est dans l’ensemble de la Polynésie et Micronésie que la prévalence du surpoids et de l’obésité est la plus élevée au monde (NCD Risk Factor Collaboration, 2016a ). L’enquête Podium avait pour objectif de comparer les prévalences de surpoids et d’obésité chez les adultes et les enfants de 4 territoires d’Outre-mer en 2007-2008 (Guadeloupe, Martinique, Guyane et Polynésie française) (Daigre et coll., 2012
). L’enquête Podium avait pour objectif de comparer les prévalences de surpoids et d’obésité chez les adultes et les enfants de 4 territoires d’Outre-mer en 2007-2008 (Guadeloupe, Martinique, Guyane et Polynésie française) (Daigre et coll., 2012 ). Chez les enfants comme chez les adultes, il n’y avait pas de différences majeures en fonction des territoires dans les prévalences de surpoids, mais un niveau nettement plus élevé d’obésité en Polynésie française, aussi bien chez les hommes que chez les femmes. Chez les 5-14 ans, le niveau d’obésité estimé dans cette étude était de 16 %. Par ailleurs, plusieurs enquêtes en milieu scolaire réalisées au cours de ces 10 dernières années ont révélé des taux alarmants de surpoids et d’obésité chez les enfants (Chant et coll., 2010
). Chez les enfants comme chez les adultes, il n’y avait pas de différences majeures en fonction des territoires dans les prévalences de surpoids, mais un niveau nettement plus élevé d’obésité en Polynésie française, aussi bien chez les hommes que chez les femmes. Chez les 5-14 ans, le niveau d’obésité estimé dans cette étude était de 16 %. Par ailleurs, plusieurs enquêtes en milieu scolaire réalisées au cours de ces 10 dernières années ont révélé des taux alarmants de surpoids et d’obésité chez les enfants (Chant et coll., 2010 ; Fonteneau, 2013
; Fonteneau, 2013 ; Gauthier, 2014
; Gauthier, 2014 ).
).Cancers
 résume l’ensemble des études publiées portant sur des estimations de l’incidence des cancers à partir des données du Registre des cancers de Polynésie française et il en indique les principales limites. À ces publications s’ajoute la mise à disposition des données des registres de cancer du monde entier dans le cadre du projet « Cancer Incidence in Five Continents (CI5) » du CIRC19
. Le tableau 2.V
résume l’ensemble des études publiées portant sur des estimations de l’incidence des cancers à partir des données du Registre des cancers de Polynésie française et il en indique les principales limites. À ces publications s’ajoute la mise à disposition des données des registres de cancer du monde entier dans le cadre du projet « Cancer Incidence in Five Continents (CI5) » du CIRC19
. Le tableau 2.V résume les taux d’incidence standardisés (Monde) tous cancers et pour quelques localisations par période entre 1985 et 2011, issus de ces publications. L’incidence tous cancers semble être en légère augmentation chez les hommes, principalement en raison d’une augmentation de l’incidence du cancer de la prostate, et stable chez les femmes. L’incidence pour l’année 2011 est à prendre avec une grande prudence en raison d’une part des fluctuations annuelles probables dans une population de petite taille et parce qu’il est possible que des problèmes d’exhaustivité liés à l’accès aux sources de données existent à partir des années 2008 (P. Grosclaude, communication20
). Sur les périodes étudiées, l’incidence du cancer en Polynésie française est nettement inférieure à celle de la métropole, en particulier chez les hommes. Elle est également inférieure, dans une moindre mesure, à celle des Maoris de Nouvelle-Zélande, population la plus proche de celle de Polynésie française, et à celle des Hawaïens de Hawaï (Gleize et coll., 2000
résume les taux d’incidence standardisés (Monde) tous cancers et pour quelques localisations par période entre 1985 et 2011, issus de ces publications. L’incidence tous cancers semble être en légère augmentation chez les hommes, principalement en raison d’une augmentation de l’incidence du cancer de la prostate, et stable chez les femmes. L’incidence pour l’année 2011 est à prendre avec une grande prudence en raison d’une part des fluctuations annuelles probables dans une population de petite taille et parce qu’il est possible que des problèmes d’exhaustivité liés à l’accès aux sources de données existent à partir des années 2008 (P. Grosclaude, communication20
). Sur les périodes étudiées, l’incidence du cancer en Polynésie française est nettement inférieure à celle de la métropole, en particulier chez les hommes. Elle est également inférieure, dans une moindre mesure, à celle des Maoris de Nouvelle-Zélande, population la plus proche de celle de Polynésie française, et à celle des Hawaïens de Hawaï (Gleize et coll., 2000 ; Le Vu et coll., 2000
; Le Vu et coll., 2000 ; Yen Kai Sun et coll., 2010
; Yen Kai Sun et coll., 2010 ).
).Tableau 2.IV Publications produisant des estimations de l’incidence des cancers en Polynésie française
|
Référence
|
Objectif
|
Sources de données
|
Période
de recueil
|
Taux standardisé (Monde) tous cancers, pour 100 000 habitants
|
Principaux résultats par localisation
|
Autres résultats
|
Commentaires
|
|---|---|---|---|---|---|---|---|
|
Estimation de l’incidence des hémopathies malignes en Polynésie française et comparaison avec celle de Maoris de Nouvelle-Zélande et Hawaïens
|
Registre des cancers de Polynésie française, complété par les évacuations sanitaires et les données des laboratoires d’histopathologie et biologie clinique
|
1990-1995
|
Incidences de la plupart des hémopathies malignes inférieures à celle des Maoris et des Hawaïens
|
L’étude porte sur 106 cas, ce qui donne des effectifs très faibles lorsqu’ils sont répartis par sexe et sous-catégorie d’hémopathies malignes.
|
|||
|
Estimation de l’incidence des cancers en Polynésie française et comparaison avec celle de Maoris de Nouvelle-Zélande et Hawaïens
|
Registre des cancers de Polynésie française, complété par les évacuations sanitaires, les données médico-administratives et les données des laboratoires
|
1985-1995
|
- Hommes : 244,1
- Femmes : 246,2
|
- Incidence du cancer de la thyroïde : 5,7 (hommes) et 16,8 (femmes). Deux à 3 fois plus élevée que chez les Maoris et Hawaïens
- Incidence des cancers digestifs, cancers du poumon, cancers du sein, cancers du corps de l’utérus et cancers de la prostate inférieure à celle des Maoris et des Hawaïens
- Incidence des cancers du pharynx, pharynx et de la plèvre supérieure
|
Incidence tous cancers plus faible que celle des Maoris et similaire à celle des Hawaïens
|
L’étude détaille les résultats de chaque localisation et chaque sexe par archipel mais l’analyse de ces chiffres est difficile en raison des faibles effectifs.
|
|
|
Estimation de l’incidence des cancers chez les natifs et les migrants, résidant en Polynésie française
|
Registre des cancers de Polynésie française, complété par les évacuations sanitaires, les données médico-administratives et les données des laboratoires
|
1990-1995
|
- Natifs
Hommes : 185,8
Femmes : 208,6
- Immigrés
Hommes : 240,5
Femmes : 190,9
|
Incidence chez les hommes :
- Thyroïde : 5,0 (natifs) ; 0,7 (immigrés)
- Colorectal : 10,0 (natifs) ; 28,3 (immigrés)
- Poumon : 54,3 (natifs) ; 41,4 (immigrés)
Incidence chez les femmes :
- Thyroïde : 17,9 (natifs) ; 6,5 (immigrés)
- Sein : 55,8 (natifs) ; 74,8 (immigrés)
- Poumon : 25,5 (natifs) et 11,1 (immigrés)
|
Chez les hommes, l’incidence tous cancers est nettement plus élevée dans la population des immigrés.
|
Les natifs sont constitués de 93 % de Polynésiens, et les immigrés de 78 % d’Européens, d’après le recensement de 1988. Les résultats de cette étude représentent les différences d’incidence de cancer entre Polynésiens et Européens vivant en Polynésie française.
|
|
|
Estimation de l’incidence des cancers chez les enfants nés en Polynésie française et comparaison avec celle de Maoris de Nouvelle-Zélande et Hawaïens
|
Registre des cancers de Polynésie française, complété
|
1985-1995
|
Chez les 0-14 ans :
- Garçons : 12,3
- Filles : 12,6
|
Types les plus fréquents : leucémies, tumeurs du système nerveux central, neuroblastome et lymphome non hodgkinien
|
Incidence tous cancers chez l’enfant inférieure à celle des Maoris et des Hawaïens
|
Possibilité d’une légère sous-estimation des cas
|
|
|
Estimation de l’incidence des cancers en Polynésie française et comparaison avec la métropole
|
Registre des cancers de Polynésie française
|
1997-2006
|
- Hommes : 272,4
- Femmes : 243,9
|
Incidence chez les hommes :
- Prostate : 75,1
- Poumon : 58,6
- Côlon : 9,1
- Thyroïde : 6,0
Incidence chez les femmes :
- Sein : 74,4
- Utérus : 30,9
- Thyroïde : 32,3
- Poumon : 21,1
|
Chez les hommes :
- Incidence tous cancers nettement inférieure à celle de métropole
Chez les femmes :
- Incidence du cancer de la thyroïde parmi les plus élevées au monde, mais comparable à celle de Nouvelle-Calédonie
- Incidence du cancer du sein inférieure à celle de la métropole, mais celle du cancer du poumon est deux fois plus élevée
|
Les années pour lesquelles le registre a eu sa qualification sont 1998-2002. Un manque d’exhaustivité du registre sur les autres périodes est possible.
|
|
|
Comparaison de l’incidence du cancer de la thyroïde et de la leucémie myéloïde avec celles des autres pays
|
Registre des cancers, Cancer Incidence in Five Continents, vol. IX
|
1998-2002
|
Incidence chez les hommes :
- Thyroïde : 5,4
- Leucémie myéloïde : 4,7
Incidence chez les femmes :
- Thyroïde : 37,4
- Leucémie myéloïde : 6,0
|
Chez les femmes et sur cette période, l’incidence de ces deux cancers est parmi les plus élevées au monde.
| |||
|
Comparaison de l’incidence des leucémies parmi les natifs de Polynésie française à celle des Maoris de Nouvelle-Zélande et Hawaïens
|
Données des laboratoires de biologie publics et privés de Polynésie française
|
1986-2001
|
Incidence toutes leucémies :
- Hommes : 6,9
- Femmes : 5,6
|
- Incidence toutes leucémies similaire à celle de Hawaï
- Incidence de leucémies aiguës myéloïdes plus élevée dans les îles Marquises
|
Pas d’analyse temporelle possible en raison du faible effectif (n = 106 cas sur l’ensemble de la période)
|
||
Tableau 2.V Taux d’incidence standardisés (Monde) estimés par période, tous cancers et pour quelques localisations, à partir des données du Registre des cancers de Polynésie française
|
Sources, Période
|
||||||
|
Localisation
|
Sexe
|
1985-1995
|
CI5, vol. VII
1988-1992
|
CI5, vol. VII
1998-2002
|
1997-2006
|
CI5, Vol. XI
Année 2011 #
|
|
Tous cancers
|
Hommes
|
244,1
|
248,9
|
284,3
|
272,4
|
234,2
|
|
Femmes
|
246,2
|
252,6
|
260,4
|
243,9
|
211,8
|
|
|
Poumon
|
Hommes
|
68,1
|
73,7
|
62,3
|
58,6
|
32,6
|
|
Femmes
|
27,2
|
28,1
|
23,6
|
21,1
|
12,6
|
|
|
Prostate
|
Hommes
|
28,9
|
23,2
|
67,9
|
75,1
|
99,3
|
|
Sein
|
Femmes
|
62,8
|
65,7
|
75,1
|
74,4
|
93,3
|
|
Côlon
|
Hommes
|
12,9*
|
9,5
|
9,6
|
9,1
|
4,5
|
|
Femmes
|
9,9*
|
4,8
|
5,8
|
5,5
|
6,9
|
|
|
Thyroïde
|
Hommes
|
5,7
|
2,9
|
5,4
|
6,0
|
2,4
|
|
Femmes
|
16,8
|
15,9
|
37,4
|
32,3
|
18,9
|
|
# Données à prendre avec prudence car basées sur une seule année, dont l’exhaustivité n’est pas évaluée.
* Inclus rectum et canal anal.
 présente les évolutions temporelles des taux d’incidence standardisés (Monde) de quelques-unes de ces localisations. Le cancer du poumon est en nette baisse chez les hommes et en baisse plus modérée chez les femmes. Il était plus élevé qu’en métropole, et était particulièrement élevé chez les femmes dans les années 1980, mais inférieur aux Maoris de Nouvelle-Zélande. Ce taux élevé de cancer du poumon chez les femmes est lié au tabagisme important chez les femmes en Polynésie française. Le cancer de la prostate chez les hommes, bien qu’inférieur au taux de métropole, est en constante augmentation, de 28,9 pour 100 000 en 1985-1995 à 75,1 en 1997-2006 (Le Vu et coll., 2000
présente les évolutions temporelles des taux d’incidence standardisés (Monde) de quelques-unes de ces localisations. Le cancer du poumon est en nette baisse chez les hommes et en baisse plus modérée chez les femmes. Il était plus élevé qu’en métropole, et était particulièrement élevé chez les femmes dans les années 1980, mais inférieur aux Maoris de Nouvelle-Zélande. Ce taux élevé de cancer du poumon chez les femmes est lié au tabagisme important chez les femmes en Polynésie française. Le cancer de la prostate chez les hommes, bien qu’inférieur au taux de métropole, est en constante augmentation, de 28,9 pour 100 000 en 1985-1995 à 75,1 en 1997-2006 (Le Vu et coll., 2000 ; Yen Kai Sun et coll., 2010
; Yen Kai Sun et coll., 2010 ). Le vieillissement de la population et, comme en métropole, des pratiques de diagnostic précoce peuvent en partie expliquer cette augmentation rapide. Avec un niveau qui reste plus faible qu’en métropole, le cancer du sein chez la femme augmente également mais de façon plus progressive. Un programme de dépistage du cancer du sein a été mis en place en 2003 en Polynésie française. Le cancer du côlon, qui était plutôt élevé chez les hommes, reste stable sur la période et nettement inférieur à la métropole. Il convient de noter également que les publications relèvent un taux de cancer de l’utérus, qu’il s’agisse du col ou du corps, assez élevé. Il a été observé une incidence élevée de leucémies myéloïdes pour les femmes sur la période 1998-2002, incidence parmi la plus élevée au monde (Bouchardy et coll., 2011
). Le vieillissement de la population et, comme en métropole, des pratiques de diagnostic précoce peuvent en partie expliquer cette augmentation rapide. Avec un niveau qui reste plus faible qu’en métropole, le cancer du sein chez la femme augmente également mais de façon plus progressive. Un programme de dépistage du cancer du sein a été mis en place en 2003 en Polynésie française. Le cancer du côlon, qui était plutôt élevé chez les hommes, reste stable sur la période et nettement inférieur à la métropole. Il convient de noter également que les publications relèvent un taux de cancer de l’utérus, qu’il s’agisse du col ou du corps, assez élevé. Il a été observé une incidence élevée de leucémies myéloïdes pour les femmes sur la période 1998-2002, incidence parmi la plus élevée au monde (Bouchardy et coll., 2011 ). Une incidence plus particulièrement élevée a été observée pour les leucémies myéloïdes aiguës chez les natifs des Marquises (Rio et coll., 2012
). Une incidence plus particulièrement élevée a été observée pour les leucémies myéloïdes aiguës chez les natifs des Marquises (Rio et coll., 2012 ).
). ). Sur la période 1998-2002, il est même le plus élevé au monde, avec celui de la Nouvelle-Calédonie (Bouchardy et coll., 2011
). Sur la période 1998-2002, il est même le plus élevé au monde, avec celui de la Nouvelle-Calédonie (Bouchardy et coll., 2011 ; Yen Kai Sun et coll., 2016
; Yen Kai Sun et coll., 2016 ). Une étude cas-témoins a été mise en place sur cette période afin de comprendre le rôle des nombreux facteurs de risque connus de ce cancer dans la population polynésienne. Le détail et les résultats de ces études sont présentés dans le chapitre 5 « Données épidémiologiques sur la santé des populations exposées aux essais nucléaires : Polynésie française et autres populations du Pacifique ». La tendance temporelle de l’incidence de ce cancer en Polynésie française est cependant difficile à étudier à partir des données disponibles car leur exhaustivité est variable au cours du temps. Il semble que pour les femmes, une incidence particulièrement élevée a été observée entre 1999 et 2002, et qui semble baisser ensuite (Yen Kai Sun et coll., 2016
). Une étude cas-témoins a été mise en place sur cette période afin de comprendre le rôle des nombreux facteurs de risque connus de ce cancer dans la population polynésienne. Le détail et les résultats de ces études sont présentés dans le chapitre 5 « Données épidémiologiques sur la santé des populations exposées aux essais nucléaires : Polynésie française et autres populations du Pacifique ». La tendance temporelle de l’incidence de ce cancer en Polynésie française est cependant difficile à étudier à partir des données disponibles car leur exhaustivité est variable au cours du temps. Il semble que pour les femmes, une incidence particulièrement élevée a été observée entre 1999 et 2002, et qui semble baisser ensuite (Yen Kai Sun et coll., 2016 ). Chez les hommes, les effectifs sont trop faibles pour dégager une tendance. Des données issues du Registre des cancers de Polynésie française, plus récentes et validées, sont indispensables pour analyser ces tendances temporelles. En France et dans de nombreux pays du monde, les pratiques de diagnostic précoce semblent avoir une influence majeure dans les tendances de l’incidence de ce cancer (Vaccarella et coll., 2015
). Chez les hommes, les effectifs sont trop faibles pour dégager une tendance. Des données issues du Registre des cancers de Polynésie française, plus récentes et validées, sont indispensables pour analyser ces tendances temporelles. En France et dans de nombreux pays du monde, les pratiques de diagnostic précoce semblent avoir une influence majeure dans les tendances de l’incidence de ce cancer (Vaccarella et coll., 2015 ; Lortet-Tieulent et coll., 2019
; Lortet-Tieulent et coll., 2019 ).
). ). Elle a conclu à une incidence légèrement inférieure à celle des Maoris de Nouvelle-Zélande et des Hawaïens, mais a émis des limites liées à une possible sous-estimation des cas.
). Elle a conclu à une incidence légèrement inférieure à celle des Maoris de Nouvelle-Zélande et des Hawaïens, mais a émis des limites liées à une possible sous-estimation des cas. ; Tervonen et coll., 2017
; Tervonen et coll., 2017 ). Dans le cadre d’un bilan sur l’état de santé de la population polynésienne, nous ne recommandons pas d’utiliser ces projections entachées de beaucoup d’incertitudes pour les années récentes, car elles proviennent de données trop anciennes. Par exemple, les données d’incidence utilisées dans Globocan 2012 pour la Polynésie française sont celles issues du registre pour la période 1988-2002, projetées sur la période 2008-2012 et appliquées à la population de 2012. Les données de mortalité sont celles de la période 2002-2005 appliquées à la population de 2012 (Ferlay et coll., 2013
). Dans le cadre d’un bilan sur l’état de santé de la population polynésienne, nous ne recommandons pas d’utiliser ces projections entachées de beaucoup d’incertitudes pour les années récentes, car elles proviennent de données trop anciennes. Par exemple, les données d’incidence utilisées dans Globocan 2012 pour la Polynésie française sont celles issues du registre pour la période 1988-2002, projetées sur la période 2008-2012 et appliquées à la population de 2012. Les données de mortalité sont celles de la période 2002-2005 appliquées à la population de 2012 (Ferlay et coll., 2013 ; Tervonen et coll., 2017
; Tervonen et coll., 2017 ). La version la plus récente de ces projections, Globocan 2018, utilise les données d’incidence de 2003-2007 et de mortalité de 2003-2005 (Ferlay, communication personnelle). Par ailleurs, la comparaison qui est faite avec les autres pays de la région du Pacifique pose également des problèmes, car bon nombre de ces territoires ont soit des problèmes d’enregistrement des cas et d’exhaustivité soit des données également anciennes.
). La version la plus récente de ces projections, Globocan 2018, utilise les données d’incidence de 2003-2007 et de mortalité de 2003-2005 (Ferlay, communication personnelle). Par ailleurs, la comparaison qui est faite avec les autres pays de la région du Pacifique pose également des problèmes, car bon nombre de ces territoires ont soit des problèmes d’enregistrement des cas et d’exhaustivité soit des données également anciennes.Autres pathologies non transmissibles
 ).
). ). Cette prévalence de l’hypertension artérielle était parmi les plus élevées des territoires du Pacifique (Kessaram et coll., 2015a
). Cette prévalence de l’hypertension artérielle était parmi les plus élevées des territoires du Pacifique (Kessaram et coll., 2015a ). Dans l’étude Podium, la prévalence de l’hypertension a également été estimée, autour de 25 %, avec un taux de patients traités extrêmement bas lié en partie à un défaut de connaissance de sa propre maladie (Inamo et coll., 2011
). Dans l’étude Podium, la prévalence de l’hypertension a également été estimée, autour de 25 %, avec un taux de patients traités extrêmement bas lié en partie à un défaut de connaissance de sa propre maladie (Inamo et coll., 2011 ). Cette étude avait estimé que la part de l’hypertension attribuable à l’obésité en Polynésie française était de l’ordre de 36 % (Inamo et coll., 2011
). Cette étude avait estimé que la part de l’hypertension attribuable à l’obésité en Polynésie française était de l’ordre de 36 % (Inamo et coll., 2011 ).
). ) alors qu’elle était de 4 % en métropole (Fagot-Campagna et Fontbonne, 2007
) alors qu’elle était de 4 % en métropole (Fagot-Campagna et Fontbonne, 2007 ). La prévalence augmentait avec l’âge pour atteindre près de la moitié des femmes et un tiers des hommes. Seule la moitié des personnes atteintes de diabète en avait connaissance et parmi elles, la moitié avait un traitement (Direction de la santé, 1998
). La prévalence augmentait avec l’âge pour atteindre près de la moitié des femmes et un tiers des hommes. Seule la moitié des personnes atteintes de diabète en avait connaissance et parmi elles, la moitié avait un traitement (Direction de la santé, 1998 ; Fagot-Campagna et Fontbonne, 2007
; Fagot-Campagna et Fontbonne, 2007 ). Dans l’enquête santé de 2010, les données biologiques concernant le diabète n’ont pas pu être exploitées (Bertrand et Berry, 2013
). Dans l’enquête santé de 2010, les données biologiques concernant le diabète n’ont pas pu être exploitées (Bertrand et Berry, 2013 ). Les données déclaratives indiquaient que 10 % des personnes interrogées déclaraient être diabétiques, et parmi elles 68 % déclaraient prendre un traitement (Bertrand et Berry, 2013
). Les données déclaratives indiquaient que 10 % des personnes interrogées déclaraient être diabétiques, et parmi elles 68 % déclaraient prendre un traitement (Bertrand et Berry, 2013 ). La figure 2.2
). La figure 2.2 montre le poids, en augmentation entre 1995 et 2017, du diabète de type 2 traité et reconnu au titre de la longue maladie. Par ailleurs, c’est dans l’ensemble de la Polynésie que la prévalence du diabète est la plus élevée au monde (NCD Risk Factor Collaboration, 2016b
montre le poids, en augmentation entre 1995 et 2017, du diabète de type 2 traité et reconnu au titre de la longue maladie. Par ailleurs, c’est dans l’ensemble de la Polynésie que la prévalence du diabète est la plus élevée au monde (NCD Risk Factor Collaboration, 2016b ).
). montre la part importante des longues maladies pour affections pulmonaires, qui est en augmentation entre 1995 et 2017. Par ailleurs, une augmentation régulière de la prévalence de l’asthme chez les adolescents est observée en Polynésie française : 11,5 % en 1979, 14,3 % en 1984 et 20,3 % en 2000 (Liard et coll., 1988
montre la part importante des longues maladies pour affections pulmonaires, qui est en augmentation entre 1995 et 2017. Par ailleurs, une augmentation régulière de la prévalence de l’asthme chez les adolescents est observée en Polynésie française : 11,5 % en 1979, 14,3 % en 1984 et 20,3 % en 2000 (Liard et coll., 1988 ; Parrat, 2000
; Parrat, 2000 ). Le volet polynésien d’une étude internationale sur l’asthme chez les enfants a estimé que la Polynésie française se situait dans la fourchette des territoires du Pacifique (Foliaki et coll., 2007
). Le volet polynésien d’une étude internationale sur l’asthme chez les enfants a estimé que la Polynésie française se situait dans la fourchette des territoires du Pacifique (Foliaki et coll., 2007 ).
).Pathologies transmissibles
 ). Toutefois, de nombreuses maladies transmissibles persistent en Polynésie française, en raison d’un climat tropical favorable (Musso, 2019
). Toutefois, de nombreuses maladies transmissibles persistent en Polynésie française, en raison d’un climat tropical favorable (Musso, 2019 ). Par ailleurs, ces dernières décennies, l’inconstance et le manque de maintien des mesures de prévention ont pu rendre le territoire fragile à certaines épidémies.
). Par ailleurs, ces dernières décennies, l’inconstance et le manque de maintien des mesures de prévention ont pu rendre le territoire fragile à certaines épidémies. montre qu’en 1995, près de 20 % des longues maladies étaient pour rhumatisme articulaire aigu. Il s’agit d’une complication inflammatoire d’une infection à streptocoque des voies aériennes supérieures qui touche essentiellement les enfants, les adolescents et les adultes jeunes. La gravité de la maladie est liée au degré d’atteinte de l’appareil cardiovasculaire, les atteintes articulaires évoluant favorablement et sans séquelles sous traitement. Le rhumatisme articulaire aigu a été déclaré « endémie de gravité majeure à caractère prioritaire en Polynésie française » en 1988 et des mesures ont été mises en place. L’incidence de la maladie a diminué progressivement ces dernières décennies, de plus de 100 à 40 cas pour 100 000 habitants par an et en 2017, la part des longues maladies était descendue à 6 %.
montre qu’en 1995, près de 20 % des longues maladies étaient pour rhumatisme articulaire aigu. Il s’agit d’une complication inflammatoire d’une infection à streptocoque des voies aériennes supérieures qui touche essentiellement les enfants, les adolescents et les adultes jeunes. La gravité de la maladie est liée au degré d’atteinte de l’appareil cardiovasculaire, les atteintes articulaires évoluant favorablement et sans séquelles sous traitement. Le rhumatisme articulaire aigu a été déclaré « endémie de gravité majeure à caractère prioritaire en Polynésie française » en 1988 et des mesures ont été mises en place. L’incidence de la maladie a diminué progressivement ces dernières décennies, de plus de 100 à 40 cas pour 100 000 habitants par an et en 2017, la part des longues maladies était descendue à 6 %. ). La dengue, transmise par le moustique, est présente dans pratiquement toutes les régions tropicales. Elle circule en Polynésie française de manière permanente tout au long de l’année et constitue une préoccupation majeure de santé publique (Daudens et coll., 2009
). La dengue, transmise par le moustique, est présente dans pratiquement toutes les régions tropicales. Elle circule en Polynésie française de manière permanente tout au long de l’année et constitue une préoccupation majeure de santé publique (Daudens et coll., 2009 ). Elle est à l’origine de milliers de cas à chaque épidémie, entraînant une forte morbidité et pouvant occasionner des complications sévères voire des décès (Diren, 2015
). Elle est à l’origine de milliers de cas à chaque épidémie, entraînant une forte morbidité et pouvant occasionner des complications sévères voire des décès (Diren, 2015 ). Par ailleurs, la Polynésie française est très sensible aux épidémies nouvelles, avec un système d’alerte sanitaire encore fragile et en cours d’élaboration (Jones et coll., 2011
). Par ailleurs, la Polynésie française est très sensible aux épidémies nouvelles, avec un système d’alerte sanitaire encore fragile et en cours d’élaboration (Jones et coll., 2011 ). Une épidémie liée à l’infection par le virus Chikungunya a eu lieu en 2014-2015 (Aubry et coll., 2018
). Une épidémie liée à l’infection par le virus Chikungunya a eu lieu en 2014-2015 (Aubry et coll., 2018 ), ce qui a conduit 64 personnes en soins intensifs dont 18 sont décédées (Koeltz et coll., 2018
), ce qui a conduit 64 personnes en soins intensifs dont 18 sont décédées (Koeltz et coll., 2018 ). La Polynésie française a également connu en 2013 l’émergence d’un arbovirus rare, celui du Zika, transmis comme celui de la dengue. Le virus a probablement touché la moitié de la population (Aubry et coll., 2017
). La Polynésie française a également connu en 2013 l’émergence d’un arbovirus rare, celui du Zika, transmis comme celui de la dengue. Le virus a probablement touché la moitié de la population (Aubry et coll., 2017 ). Cette épidémie, concomitante à celle de la dengue, a provoqué la survenue de formes neurologiques compliquées, dont 42 cas de syndrome de Guillain-Barré ayant nécessité de nombreuses semaines d’hospitalisation et de rééducation et certaines microcéphalies liées à l’infection de femmes enceintes (Diren, 2015
). Cette épidémie, concomitante à celle de la dengue, a provoqué la survenue de formes neurologiques compliquées, dont 42 cas de syndrome de Guillain-Barré ayant nécessité de nombreuses semaines d’hospitalisation et de rééducation et certaines microcéphalies liées à l’infection de femmes enceintes (Diren, 2015 ; Mallet et coll., 2016
; Mallet et coll., 2016 ; Baud et coll., 2017
; Baud et coll., 2017 ).
). ). En 2008, une enquête montrait que la maladie était encore très présente en Polynésie française23
(Mou et coll., 2009
). En 2008, une enquête montrait que la maladie était encore très présente en Polynésie française23
(Mou et coll., 2009 ) mais une autre étude menée de 2014 à 2016 a ensuite montré qu’elle avait à nouveau beaucoup baissé dans la plupart des îles de Polynésie française (Diren, 2015
) mais une autre étude menée de 2014 à 2016 a ensuite montré qu’elle avait à nouveau beaucoup baissé dans la plupart des îles de Polynésie française (Diren, 2015 ).
). ; Mallet, 2014
; Mallet, 2014 ; Diren, 2015
; Diren, 2015 ).
). ). Ce niveau reste élevé (2,7 fois plus élevé qu’en Métropole) mais similaire à celui de l’Île-de-France.
). Ce niveau reste élevé (2,7 fois plus élevé qu’en Métropole) mais similaire à celui de l’Île-de-France. ). Mais cette incidence est sûrement sous-estimée car une partie de la population ne déclare pas la maladie ou ne consulte en cas d’intoxication peu sévère.
). Mais cette incidence est sûrement sous-estimée car une partie de la population ne déclare pas la maladie ou ne consulte en cas d’intoxication peu sévère.Expositions environnementales et impact sur la santé
 ).
). ), malgré une prévalence élevée de l’asthme. Selon les mesures effectuées, l’exposition aux pesticides est faible, mais elle est en augmentation et l’utilisation des pesticides est estimée à 2,5 fois celle de la métropole. L’application de pesticides interdits en métropole est justifiée par la lutte contre la dengue. L’utilisation d’amiante a été seulement interdite en 2008, avec des modalités de protection mises en place à partir de 2011. Il n’y a pas de mesures de radon en Polynésie française mais une cartographie du « potentiel radon » à partir des cartes géologiques a classé quelques îles de Polynésie française avec un potentiel moyen ou élevé24
.
), malgré une prévalence élevée de l’asthme. Selon les mesures effectuées, l’exposition aux pesticides est faible, mais elle est en augmentation et l’utilisation des pesticides est estimée à 2,5 fois celle de la métropole. L’application de pesticides interdits en métropole est justifiée par la lutte contre la dengue. L’utilisation d’amiante a été seulement interdite en 2008, avec des modalités de protection mises en place à partir de 2011. Il n’y a pas de mesures de radon en Polynésie française mais une cartographie du « potentiel radon » à partir des cartes géologiques a classé quelques îles de Polynésie française avec un potentiel moyen ou élevé24
. et b
et b ).
). ). L’atoll de Makemo était utilisé comme site témoin, car très comparable mais n’ayant jamais connu d’activité industrielle. Des concentrations sanguines de plusieurs polluants ont été mesurées : mercure, plomb, cadmium, composés organochlorés dont polychlorobiphényles (PCB), polychlorodibenzodioxines (PCDD), polychlorodibenzofuranes (PCDF) et hydrocarbures aromatiques polycycliques (HAP). Les résultats suggèrent que le seul polluant présent de façon significativement plus importante dans la population de Hao est représenté par les PCB. L’étude a mis également en exergue une imprégnation au plomb et au mercure au niveau des deux populations, légèrement plus importante pour le plomb à Hao, et identique pour le mercure. Concernant le plomb, les auteurs estiment que l’activité industrielle antérieure de Hao ne permet pas d’expliquer ces observations. Concernant l’imprégnation au mercure, les auteurs suggèrent que son origine provient de la consommation importante de poissons pélagiques (Suhas et coll., 2017
). L’atoll de Makemo était utilisé comme site témoin, car très comparable mais n’ayant jamais connu d’activité industrielle. Des concentrations sanguines de plusieurs polluants ont été mesurées : mercure, plomb, cadmium, composés organochlorés dont polychlorobiphényles (PCB), polychlorodibenzodioxines (PCDD), polychlorodibenzofuranes (PCDF) et hydrocarbures aromatiques polycycliques (HAP). Les résultats suggèrent que le seul polluant présent de façon significativement plus importante dans la population de Hao est représenté par les PCB. L’étude a mis également en exergue une imprégnation au plomb et au mercure au niveau des deux populations, légèrement plus importante pour le plomb à Hao, et identique pour le mercure. Concernant le plomb, les auteurs estiment que l’activité industrielle antérieure de Hao ne permet pas d’expliquer ces observations. Concernant l’imprégnation au mercure, les auteurs suggèrent que son origine provient de la consommation importante de poissons pélagiques (Suhas et coll., 2017 ).
).Rayonnements ionisants
Conclusion
Références







































































→ Aller vers SYNTHESE